Природа устроила так, что организм женщины готов к оплодотворению примерно в середине менструального цикла, когда из одного из яичников выходит созревшая яйцеклетка- т.е происходит овуляция. Овулярованная яйцеклетка сохраняет свою жизнеспособность только 12-36 часов: если в течение этого времени оплодотворения не происходит, яйцеклетка погибает и выходит с очередным менструальным кровотечением. Иногда, крайне редко, во время овуляции овулируется не одно, а два или даже три яйца - в случае их оплодотворения женщина может родить двойню или тройню. Иная ситуация возникает при овуляции одного яйца, которое, уже будучи оплодотворенным, делится на две или три равные части - в этом случае рождаются близнецы.
За несколько часов до овуляции воронка яйцевода подготавливается для того чтобы «поймать» яйцеклетку и тем самым предотвратить её исчезновение в брюшной полости. Мягкие ворсинки воронки постоянно скользят по поверхности яичника, стенки яйцевода начинают ритмично сокращаться, что помогает ему поймать яйцо. Маточная труба, где находится фолликул, широко открыта благодаря гормону эстрогену (его концентрация выше там, где фолликул) и усиленному кровоснабжению. В другой трубе нет фолликула, поэтому кровоснабжение менее обильное, то есть труба физиологически закрыта.
Захват и перемещение яйцеклетки и сперматозоидов по маточной трубе обеспечивается мышечными сокращениями, движением ресничек и током жидкости (Hafez,1973). Взаимодействие этих трех механизмов осуществляется на уровне двух основных регулирующих систем: эндокринной и нервной. Этому механизму способствует гормон простагландин, содержащийся в сперме. Женский оргазм может усилить эффект, так как вызывает сокращения матки.
Одновременно с овуляцией происходит множество "вспомогательных" биохимических процессов, содействующих оплодотворению: изменяется секреция слизи в шейке матки - слизь разжижается и канал шейки матки, в отличие от обычных дней, становится проходимым для сперматозоидов; у женщины меняется настроение, повышается либидо, увеличивается кровоснабжение половых органов и эрогенных зон.
В маточной трубе яйцеклетка находит комфортную среду, в которой ее развитие продолжается, при этом она перемещается по слизистой оболочке внутренней поверхности маточной трубы, перемещаясь к ампулярному отделу, в котором должна произойти его встреча со сперматозоидами.
Во время полового акта, в процессе эякуляции в заднюю часть влагалища около шейки матки выбрасываются приблизительно 500 миллионов сперматозоидов. Для осуществления оплодотворения сперматозоидам необходимо преодолеть путь длиной около 20 см (шейка матки - около 2 см, полость матки - около 5 см, маточная (фаллопиева) труба - около 12 см) до ампулярного отдела фаллопиевой трубы, где в норме происходит оплодотворение. Большинство сперматозоидов проходят этот путь за несколько часов, поскольку встречаются с многочисленными препятствиями.
Среда влагалища является губительной для сперматозоидов. Хотя семенная жидкость частично нейтрализует слабокислую влагалищную среду (pH около 6,0) и частично подавляет действие иммунной системы женщины против сперматозоидов, как правило, большая часть сперматозоидов не способна достичь шейки матки и погибает уже во влагалище. По критериям ВОЗ, используемым в посткоитальном тесте, гибель всех сперматозоидов, оставшихся спустя 2 часа после коитуса во влагалище, является нормой.
Из влагалища сперматозоиды движутся по направлению к шейке матки. Направление движения сперматозоид определяет, воспринимая кислотность (pH) окружающей среды, в направлении уменьшения кислотности. В то время как pH влагалища около 6,0, в шейке матки pH около 7,2. Канал шейки матки, соединяющий влагалище и полость матки, также является препятствием для сперматозоидов из-за слизи, представляющей собой гидрогель из гликопротеинов и образующей слизистую пробку, имеющую пористую структуру. Размер пор и вязкость слизи зависит от гормонального фона, в свою очередь определяемого фазой менструального цикла. К моменту овуляции размер пор увеличивается, вязкость слизи уменьшается, что упрощает для сперматозоидов преодоление этого "барьера". Ток слизи направленный кнаружи канала и более выраженный по периферии способствует «фильтрации» полноценных сперматозоидов.
Для последующего успешного оплодотворения из влагалища в матку должно проникнуть не менее 10 млн сперматозоидов. После прохождения шейки матки сперматозоиды оказываются в самой матке, среда которой оказывает на сперматозоиды активирующее действие: их подвижность значительно возрастает, возникает «капацитация».

Из матки сперматозоиды направляются в фаллопиевы трубы, направление к которым и внутри которых сперматозоиды определяют по току жидкости. Показано, что сперматозоиды имеют отрицательный реотаксис, то есть стремление двигаться против течения. Ток жидкости в фаллопиевой трубе создают реснички эпителия, а также перистальтические сокращения мышечной стенки трубы. Большая часть сперматозоидов не может достичь конца фаллопиевой трубы - так называемой «воронки», или «ампулы», где происходит оплодотворение, будучи не в состоянии преодолеть многочисленные препятствия в виде ресничек эпителия. Из нескольких миллионов сперматозоидов, вошедших в матку, лишь несколько тысяч достигают ампулярной части фаллопиевой трубы. В матке и фаллопиевых трубах сперматозоиды могут сохранять жизнеспособность до 5 суток.

Во время плавания постепенно меняется характеристика сперматозоидов - сказывается влияние веществ на шейке матки, матки и фаллопиевых труб. Сперматозоиды приобретают способность к оплодотворению. Если до сих пор в маточной трубе нет яйца, то сперматозоиды "купаются" в широкой части яйцевода и способны ждать яйцеклетку до 3-5 суток.
Сперматозоиды наиболее подвижны при температуре тела 37 градусов - женский организм «помогает» им в этом: после овуляции под влиянием прогестерона, выделяемого желтым телом, образовавшимся на месте овулировавшего фолликула, у женщины немного повышена температура тела. Эстроген, также вырабатываемый желтым телом, готовит слизистую оболочку матки к прикреплению оплодотворенной яйцеклетки, стимулирует развитие мышечного слоя матки и молочных желез.
Оплодотворение
В ампулярной (самой широкой) части маточной трубы яйцеклетку окружают сперматозоиды, один из которых должен выполнить финальную задачу - оплодотворить яйцеклетку. На его пути встает новая преграда: довольно плотная защитная мембрана яйцеклетки.
Головка сперматозоида содержит акросому - специфический органоид, в котором имеются специальные ферменты, способствующие растворению оболочки яйцеклетки и проникновению генетического материала сперматозоида внутрь.
Чтобы один из сперматозоидов (победитель) смог проникнуть в цитоплазму. 400-500 сперматозоидов в буквальном смысле «сложат головы», чтобы победитель - 501-й по счету, который окажется в нужное время и в самом слабом месте мембраны яйцеклетки, смог преодолеть ее.
Таким образом, при естественном зачатии количество живых сперматозоидов, оказывающихся в непосредственной близости к яйцеклетке играет важную роль. Утверждение о том, что для зачатия ребенка достаточно одного сперматозоида, не совсем точное. В природных условиях "статистический фактор" - главный! Необходимы миллионы активно подвижных сперматозоидов, без которых зачатие невозможно, но только один из них оплодотворяет яйцеклетку.

После того, как первому сперматозоиду удается преодолеть оболочку и вторгнуться в цитоплазму яйцеклетки, немедленно изменяется химический состав мембран, чтобы таким образом исключить проникновение других сперматозоидов, даже если они почти проникли в яйцеклетку - больше чем один набор хромосом будет иметь катастрофические последствия для яйца. Сперматозоиды, которые остаются за пределами яйцеклетки, куда им так строго обрубили вход, роятся вокруг яйца ещё в течение нескольких дней, а затем в конце концов умирают. Считается, что эти сперматозоиды, создают необходимую химическую среду, которая помогает оплодотворённой клетке по пути в маточной трубе. Таким образом, побеждает не самый активный сперматозоид: победителем становится лишь тот случайный член «первой когорты», кто оказывается следующим после сотен более быстрых и активных, которые (в буквальном смысле) сложили свои головы, чтобы освободить ему путь.
Сразу после зачатия

После проникновения головки сперматозоида-победителя в яйцеклетку, ядра яйцеклетки и сперматозоида сливаются в одно целое, с 46 частями набора хромосом - совсем новая комбинация наследия предков, в которой содержится план нового человека. Оплодотворенная яйцеклетка называется «зиготой» (от греческого «сочетаться, соединяться вместе».
Примерно через 24-30 часов после оплодотворения зигота начинает, а через 48 часов - завершает первое деление. Полученные две равноценные клетки называют бластомерами (от греч. бластос - росток и meros - часть). Бластомеры не растут и при каждом последующем делении (вплоть до образования бластулы) уменьшаются вдвое, при этом размеры зиготы сохраняются теми же.
Удвоение клеток зиготы происходит каждые 12-16 часов. Дробление бластомеров происходит, по-видимому, асинхронно и неравномерно: одни из них оказываются несколько светлее и крупнее других, более темных. Это различие сохраняется и при последующих делениях.

3-й день после оплодотворения. Эмбрион состоит из 6-8 бластомеров, каждый из которых тотипотентен, т.е. каждый из них может дать начало целому организму. До стадии 8 бластомеров клетки зародыша формируют рыхлую неоформленную группу. Повреждения эмбриона, возникшие на стадии 8 бластомеров, легко компенсируются; в это же время возможно разделение эмбриона на 2 и более части, дающие начало однойяцевым близнецам.

В конце вторых - начале третьих суток развития впервые "включается" собственный геном эмбриона (т.е. геном, образованный при слиянии ядра сперматозоида и ядра яйцеклетки) тогда как до этого момента эмбрион развивался как бы "по инерции", исключительно на материнских "запасах", накопленных в яйцеклетке за время ее роста и развития в яичнике. От того какой геном был сформирован при оплодотворении и от того, насколько успешно и своевременно произойдет это переключение, напрямую зависит дальнейшее развитие эмбриона. Именно на стадии 4-8 бластомеров многие эмбрионы останавливаются в развитии (так называемый "блок развития in vitro")- в их геноме имеются существенные ошибки, доставшиеся от родительских гамет или возникшие в процессе их слияния.
4-й день после оплодотворения. На 4-е сутки развития эмбрион человека состоит уже как правило из 10-16 клеток, межклеточные контакты постепенно уплотняются и поверхность эмбриона сглаживается (процесс компактизации) - начинается стадия морулы (от лат. morulae - тутовая ягода). Именно на этой стадии эмбрион попадает из маточной трубы в полость матки. К концу 4-х суток развития внутри морулы постепенно образуется полость - начинается процесс кавитации.
Движение зиготы по маточной трубе происходит неравномерно. Иногда быстро - за несколько часов, иногда замедленно - в течение 2,5- 3 сут. Замедленное продвижение оплодотворенной яйцеклетки или ее задержка в маточной трубе могут стать причиной внематочной беременности.
Морула продолжает свой путь по фаллопиевой трубе, повторяя путь сперматозоида, но в обратном направлении. В таком состоянии она входит в полость матки.
5-7-й день после оплодотворения. С того момента, как полость внутри морулы достигает 50% ее объема, эмбрион называется бластоцистой. В норме формирование бластоцисты допускается с конца 4-х по середину 6-х суток развития, чаще это происходит на 5-е сутки. Бластоциста состоит из двух популяций клеток - трофобласт (однослойный эпителий, окружающий полость) и внутренняя клеточная масса (плотный комок клеток). Трофобласт отвечает за имплантацию - внедрение эмбриона в маточный эпителий (эндометрий). Клетки трофобласта дадут в дальнейшем начало всем внезародышевым оболочкам развивающегося плода, а из внутренней клеточной массы будут формироваться все ткани и органы будущего ребенка. Чем больше полость бластоцисты и лучше развита внутренняя клеточная масса и трофобласт - тем больший потенциал к имплантации имеет эмбрион.
Добравшись до полости матки на 4-6 день после овуляции и зачатия (согласно "математике" врачей, это третья неделя беременности1), бластоцист находится в ней от одних до двух суток в "подвешенном состоянии", то есть, будучи не прикрепленным еще к стенке матки. В это время плодное яйцо, являясь чужеродным для организма матери, выделяет специальные вещества, которые подавляют защитные силы ее организма. Временная эндокринная железа - желтое тело, которая образовалась на месте бывшего фолликула в яичнике из которого овулирована яйцеклетка, вырабатывает прогестерон, максимальный уровень которого наблюдается на 5-7 день после овуляции. Прогестерон помимо того, что влияет на слизистую матки, подготавливая ее к имплантации плодного яйца, также подавляет сократительную способность мышц матки, то есть успокаивает ее реакцию на инородное тело, расслабляет матку, увеличивая шанс плодного яйца на имплантацию. Пока плодное яйцо не прикреплено к матке, источником его питания становится внутриматочная жидкость, выделяемая клетками эндометрия под влиянием высокого уровня прогестерона.
Внедрение бластоциста в слизистую оболочку матки начинается на 6-й день после овуляции (5-6 день после оплодотворения);4 к этому моменту бластоцист имеет 100-120 клеток. Имплантация происходит, как правило, вблизи крупной спиральной артерии. Чаще всего это верхние отделы матки и ее задняя стенка, которая в процессе роста матки и увеличения ее полости растягивается значительно меньше, чем передняя стенка. Кроме того, задняя стенка матки по природе толще, насыщена большим количеством сосудов и находится в глубине малого таза, а значит развивающися эмбрион более защищен.

Когда оплодотворенное яйцо приходит в соприкосновение с ее стенкой, на месте соприкосновения подлежащий участок отпадающей оболочки расплавляется и яйцо погружается вглубь последней - происходит имплантация (нидация) яйца в матку. Освобождающиеся при расплавлении отпадающей оболочки продукты - белковые вещества и гликоген - используются для питания развивающегося зародыша. При расплавлении децидуальной оболочки нарушается целость и находящихся в ней капилляров. Содержащаяся в них кровь изливается вокруг разрастающегося эпителия ворсинок.
Образовавшийся на месте внедрения яйца дефект ткани закрывается фибринозной пробкой. Этот процесс инкапсуляции яйца заканчивается восстановлением отпадающей оболочки над местом внедрения яйца. Края оболочки, примыкающие к внедрившемуся в ее толщу яйцу, разрастаются, приподнимаются над ним и, направляясь друг к другу, сливаются в сплошной слой, покрывающий яйцо в виде капсулы. Таким образом, яйцо оказывается как бы замурованным со всех сторон в пышном компактном слое отпадающей оболочки.
Имплантация (нидация) - внедрение зародыша в стенку матки - продолжается около 40 ч. При имплантации плодное яйцо полностью погружается в ткани слизистой оболочки матки. Различаются две стадии имплантации: адгезия (прилипание) и инвазия (проникновение). В первой стадии трофобласт прикрепляется к слизистой оболочке матки, во второй разрушает участок слизистой оболочки матки. При этом формирующиеся ворсинки трофобласта (хорион), внедряясь в матку, последовательно разрушают ее эпителий, затем подлежащую соединительную ткань и стенки сосудов, и трофобласт вступает в непосредственный контакт с кровью материнских сосудов. Образуется имплантационная ямка, в которой вокруг зародыша появляются участки кровоизлияний. Именно в это время женщина может почувствовать самый первый симптом зачатия - имплантацинное кровотечение.
Из крови матери зародыш получает не только все питательные вещества, но и кислород, необходимый для дыхания. Одновременно в слизистой оболочке матки усиливается образование из клеток соединительной ткани и после того как зародыш полностью погружается в имплантационную ямку, отверстие, дефект слизистой оболочки покрывается регенерирующим эпителием.
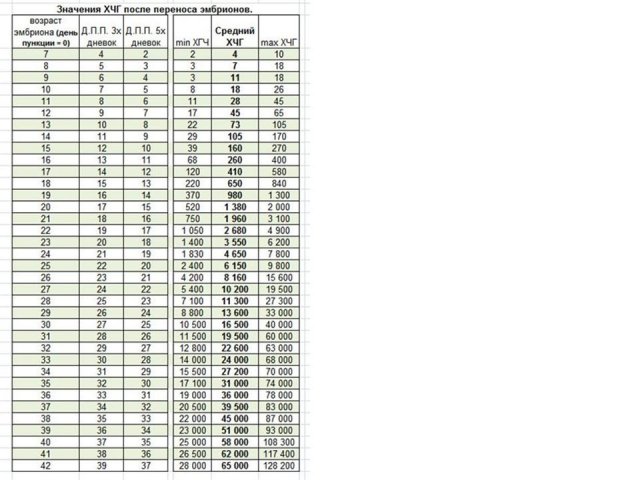
На трофобласте отмечается образование выростов (ворсин), которые в этот период носят название первичного хориона и которые начинают выделять в кровяное русло матери "гормон беременности" - хореонический гонадотропин.
попадая в кровяное русло женщины, поддерживает функцию желтого тела в одном из яичников для постоянной выработки прогестерона, пока плацента не возьмет на себя такую роль. Между этими двумя гормонами существует тесная прямая зависимость: если имплантация проходит плохо (чаще всего из-за дефектного плодного яйца), то количество ХГЧ будет недостаточно и функция желтого тела начнет угасать, что приведет к нехватке прогестерона для поддержки беременности.
ХГЧ также является иммуноподавляющим веществом, то есть тем, которое подавляет защитные силы матери, не позволяя ей отторгнуть прикрепляющееся плодное яйцо.
На этом принципе основано действие всех тестов на беременность, в том числе Early Pregnance Test. Однако, тест на раннюю беременность MediSmart of Switzerland из-за его высокой специфичности именно к ХГЧ и низком пороговом уровне определения этого гормона позволяет определить начало беременности не через 13-14 дней после овуляции, как это делает большинство обычных тестов, а на 7-8 день, то есть за 7 дней до ожидаемой менструации.
Таким образом, в первые 2 недели беременности происходят следующие события:
• оплодотворение яйцеклетки и образование единой стволовой клетки - зиготы;
• деление зиготы на бластомеры и продвижение ее по маточной трубе в матку;
• превращение зиготы в морулу и поиск места прикрепления к слизистой оболочке матки (предымплантационное развитие);
• имплантация бластоцисты (первый критический период беременности) и децидуальная трансформация эндометрия;
• плацентация (образование первичных и вторичных ворсин хориона) и бластогенез (дифференцировка зародышевых листков) - второй критический период беременности.
В формирующейся плаценте отсутствуют защитные функции, и поэтому воздействие неблагоприятных факторов, гормональные нарушения вызывают чаще всего одну реакцию - прекращение развития плодного яйца и самопроизвольный выкидыш.

Всем привет! Надеюсь, мой пост будет полезен всем тем, кто хочет помочь своим детям в изучении английского языка, а также тем, кто думает, что изучение иностранного - это нудное и неинтересное занятие :) Пост большой, с множеством картинок, поэтому под кат.
Цифрами обозначается размер бластоцисты - стадия ее экспансии.
1 - ранняя, полость около половины объема бластоцисты;
2 - средняя, полость более половины объема, но размер бластоцисты не сильно больше размера дробящегося эмбриона;
3 - экспандированная бластоциста - полость занимает большую часть объема бластоцисты, блестящая оболочка истончена, объем бластоцисты в 2 и более раза превышает объем дробящегося эмбриона;
4 - бластоциста, вступившая в естественный хэтчинг (выклев);
5 - бластоциста в хэтчинге после проведения ПГД;
6 - полностью вылупившаяся бластоциста.
Первая буква обозначает качество внутренней клеточной массы - массы клеток, из которой в будущем будет развиваться сам эмбрион.
А - плотно упакованная, достаточная по размеру ВКМ, хорошо различима, отсутствуют включения, вакуоли, тяжи и пр.;
B - ВКМ хорошо различима, но имеет незначительные дефекты (небольшой объем, неплотно упакована, мало клеток, есть включения и т.п.);
С - ВКМ либо неразличима, либо имеет серьезные нарушения в структуре;
D - дегенеративная ВКМ.
Второй буквой аббревиатуры обозначается качество трофобласта - клеточного слоя, полностью окружающего бластоцисту. Впоследствии из него разовьются все внезародышевые оболочки эмбриона, он отвечает за внедрение эмбриона в стенку матки - имплантацию.
А - трофобласт хорошо организован, многоклеточный и однослойный;
В - трофобласт состоит из нескольких слоев клеток, клетки распределены неравномерно либо клеток меньше, чем в норме;
С - трофобласт состоит из небольшого числа клеток, либо имеет включения, вакуоли, тяжи и иные отклонения от нормы;
D - дегенеративный трофобласт.
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
Диаметр фолликула на
*10-й день цикла - 10 мм,
*на 11-й день - 13,5 мм,
*на 12-й день - 16,6 мм,
*на 13-й день - 19,9 мм,
*на 14-й день - 21 мм (пик Овуляции)
Очень просто и вкусно, девочки 😍👍🏼
Ингредиенты:
слоеное тесто (2 упаковки), солёный лосось (или семга), сыр филадельфия, одно яйцо.

Кровообращение внутренних половых органов женщины представляет собой высокообъемную и высокоскоростную систему с огромной возможностью изменяться на протяжении всего репродуктивного периода.
Ниже приведены ответы репродуктолог, статьи клиник репродукции
1)"Я не вижу смысла в мониторинге прогестерона после переноса эмбрионов и уваличении дозировки гестагенов при его снижении.
Если речь идет о "свежей" попытке ЭКО, то продукция прогестерона в яичнике после переноса эмбронов напрямую зависит от продукции ХГЧ эмбрионом. Если эмбрион ативно развивается, ХГЧ, который очень быстро попадает в регионарный кровоток, заставляет яичник активно вырабатывать прогестерон. Т.е. подукция прогетсерона вторична.
В случае перорального приема, гестаген проходит через печень, где значительная его часть разрушается. Поэтому к месту действия препарат поступает в уменьшенном по сравнению с вагинальным приемом количестве. Поэтому стандартом в программах ЭКО является вагинальный прием прогестерона- меньше нагрузка на печень, меньше общих побочных эффектов (сонливость. головокружение, запоры).
С уважением.
Ольга Зайцева (Чанышева)"
2)"Концентрация прогестерона в сыворотке крови колеблются в широких пределах в середине и в конце лютеиновой фазы так как секреция прогестерона желтым телом является пульсирующей. Например уровень ниже 2.3 и выше 40,1 нг / мл наблюдали в течение относительно короткого промежутка времени у одной и той же женщины(один секреторный импульс (60-90 минут) (Filicori M, Butler JP, Crowley WF Jr. Neuroendocrine regulation of the corpus luteum in the human. Evidence for pulsatile progesterone secretion. J Clin Invest 1984;73:1638-1647.). Аналогичные данные наблюдали и в ранние сроки гестации.
Еще в 80-х годах группой проф. Савицкого было показано, что концентрация прогестерона в сыворотке крови взятой из маточной вены (забор осуществляли во время операции) и концентарция прогестерона в сыворотке крови взятой из локтевой вены может отличаться на порядок.Кроме того в настоящее время чаще всего используются вагинальные формы прогестерона. Это вполне логично, т.к. "аналогичные изменения в эндометрии получены при разных путях введения прогестерона (вагинальный и внутримышечный) при достоверно более низких (при вагинальном применении)значениях сывороточного прогестерона" (Tavaniotou A et al. Hum Reprod Update 2000;6:139-48.)
"Уровень прогестерона в тканях матки при вагинальном применении значительно превышает сывороточные значения (Bulletti C et al. Hum Reprod 1997;12:1073-9.) поэтому нет никакой целесообразности в исследовании прогестерона в сыворотке крови."
Следовательно, одно или даже серийное измерение концентрации прогестерона в сыворотке крови в посттрансферный период имеют ограниченную клиническую полезность.
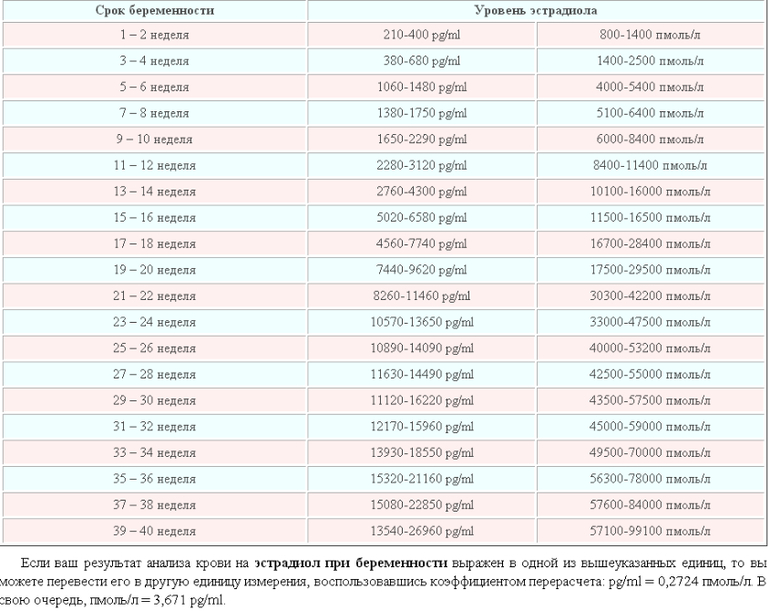
Что же касается уровня эстрадиола, то основная цель его исследования - это диагностика степени тяжести синдрома гиперстимуляции яичников (если об этом идет речь), однако на практике для этой цели используются в основном клинические данные и более объективные диагностические тесты.
Представитель фирмы Органон доложил данные, полученные при опросе 15 специализированных учреждений из 5 городов России: когда начинается поддержка беременности лекарствами, какие именно препараты применяются и как долго, а также особенности применения тех или иных лекарственных средств. В опросе участвовала и Клиника «МАМА».
Интерес фирмы Органон касался только ограниченного списка лекарств, наиболее часто употребляемых в практической деятельности.
В результате анализа полученных данных, была представлена такая схема:
ХГ (Прегнил, Профази, Хорагон) 40 % 27 % 33 %Прогестерон(иньекции масляного раствора) 53 % 20 % 27 %Прогестерон(Утрогестанвагинально) 80 % 13,4 % 6,6 %Прогестерон(УтрогестанПерорально) 6,6 % 67 % 27 %Эстрадиол (такие как Прогинова, Эстроферм, Дивигель) 40 % 33 % 27 %
Кроме того, врачами было отмечено, что воздействие Утрогестана внутрь проигрывает по сравнению с его влагалищным введением. И признано весьма эффективным как вагинальное, так и инъекционное введение Прогестерона (Утрогестана). Причем, вагинальное введение вещества более комфортно (нет «уколов») и лучше воспринимается пациентками. Вагинальное введение позволяет меньше нагружать организм, а также уменьшает путь препарата до половых органов - мишеней. Также эффективен препарат на основе ХГ (Прегнил).
Препарат для поддержки беременности Дюфастон применяли часто только в 1 лечебном учреждении из 15, а в 6 - иногда. Это связано с тем, что концентрацию Дюфастона в крови можно определить лишь специальными тестами, да и то не самого Дюфастона, а его метаболитов. Фирма, выпускающая Дюфастон, понимает эту проблему и при продаже препарата сразу предлагает эти тесты для определения метаболитов в крови. Однако, ценность такого метода еще не установлена.
Состоявшийся на встрече обмен мнениями был очень напряженным и выявил много интересных моментов в тактике разных учреждений.
Проблема - когда начинать поддержку беременности?
Например, проблема - когда начинать поддержку беременности? Одни дают препараты, начиная со дня пункции, другие - со дня переноса, а третьи - фиксировано с 3 или 4 дня, невзирая на то, на какой день был перенос. Каждый доктор обосновывал свою точку зрения, приводил статистические данные, но все-таки большинство присутствующих склонилось к тактике, которой придерживается и наша Клиника: назначение поддержки должно начинаться не позже дня переноса, а в некоторых случаях - со дня пункции или донации ооцитов.
Не менее острый вопрос: проводить ли определение гормонов в крови на протяжении поддержки? Казалось бы, вполне естественно контролировать то, что делаешь. Индивидуальный подход (иного - тут и быть не может) заключается в том, чтобы все этапы ЭКО контролировать и приспосабливать к пациентке.
Тем не менее, было высказано и такое мнение, что все равно невозможно понять, какая поддержка нужна данной женщине, поскольку у всех разное количество желтых тел, да и они работают по-разному. С другой стороны, многократно проверено на многих примерах как недостаток гормонов, спровоцированный отсутствием препаратов (особенно Прогестерона) приводит к выкидышу (чаще всего - в «критические» недели беременности, в сроки привычной менструации). При этом наши и общепринятые дозы составляют от 2 до
Краткие реплики двух известных специалистов, подвел итог дискуссии:
Из СПб: - Известно, что и при снижении прогестерона после переноса эмбрионов развивается беременность.
Из Москвы: - При снижении прогестерона развивается не беременность, а выкидыш этой беременности.
Проблема: необходимость применения препаратов человеческого Хорионического Гонадотропина
Не менее серьезно обсуждался вопрос о необходимости применения препаратов человеческого Хорионического Гонадотропина. Оказалось, что в одной трети учреждений этот препарат не используется. Обоснования отказа были самые разнообразные: от невозможности определить точное действие препарата до возможной «аллергизации организма» к вводимому извне ХГ (вероятность оного исчезающее мала, но все-таки...).
На наш взгляд, не нужно пренебрегать этой поддержкой, поскольку ХГ физиологично, ибо вырабатывается при естественном зачатии, потому и вписывается в общую схему поддержки. Естественно, кроме случаев прямого противопоказания.
Проблема: использование эстрогенов
Использование эстрогенов - следующий вопрос на повестке дня. Запугивающая инструкция по применению препаратов эстрадиола (Прогинова, Эстроферм, Дивигель) кажется врачам необоснованной на фоне собственного опыта применения (с 1991 года в России) и данных мировой научно-практической литературы (с 1989 года). Единственно, что было оговорено несколькими участниками собрания - это сомнительность применения препарата в циклах с Клостилбегитом.
В нашей клинике препараты эстрадиола применяются при снижении собственного уровня гормона у женщины, особенно при донации ооцитов или после удаления части яичника, и обязательно меняется доза - по данным контроля гормонов. Конечно, есть исключения, например, угроза гиперстимуляции яичников (СГЯ).
Проблема: длительность поддержки беременности
Длительность поддержки - насущный вопрос. Чаще всего высказывания врачей касались дилеммы: рано снять - снижаем шансы на вынашивание, применять чрезмерно долго - нет смысла.
И лишь доктор из СПб предлагал снимать поддержку сразу после подтверждения факта беременности: как только получили положительный или отрицательный результат ХГ - сразу и отменять. При этом ссылки были на собственные данные и последние статьи из Европы, которые не видят связи между фактами продолжением поддержки и сохраненными беременностями.
Общее мнение было таковым: как свидетельствует опыт большинства ведущих врачей важно поддерживать беременность до
Итак, общая схема поддержки вырисовывается примерно такой:Со дня пункции или со дня переноса назначаются препараты:
Утрожестан вагинально (до 8 капсул в день) и\или инъекции Прогестерона через день или ежедневно.Препараты эстрогенов. Практически всегда - это Прогинова, в действии которой ни одна клиника не обнаружила тех осложнений, которые (вероятно, по очередной недоработке чиновников от западной медицины) оказались в Инструкции по применению.Препараты ХГ (чаще всего Прегнил), который вводят примерно 1 раз в неделю. Не показан препарат ХГ лишь при поликистозе и синдроме гиперстимуляции яичников.Виктория Викторовна ЗАЛЕТОВА"
В многочисленных исследованиях показано, что нет зависимости между уровнем гормонов в крови и наступлением/ненаступлением беременности. :