Добрый день!
посоветуйте хорошие компрессионные чулки на роды, в прошлый раз покупала эргоформа и они мне не помогли, был тромбофлебит.
Добрый день!
посоветуйте хорошие компрессионные чулки на роды, в прошлый раз покупала эргоформа и они мне не помогли, был тромбофлебит.
У кого-то было так, что на 2 скрининге сказали пол малыша, а потом оказалось что ошиблись?
Наконец-то тестовая полоска стала ярче контрольной! Сегодня 18 ДПО.
На 16 дпо хгч был 826 ☺️
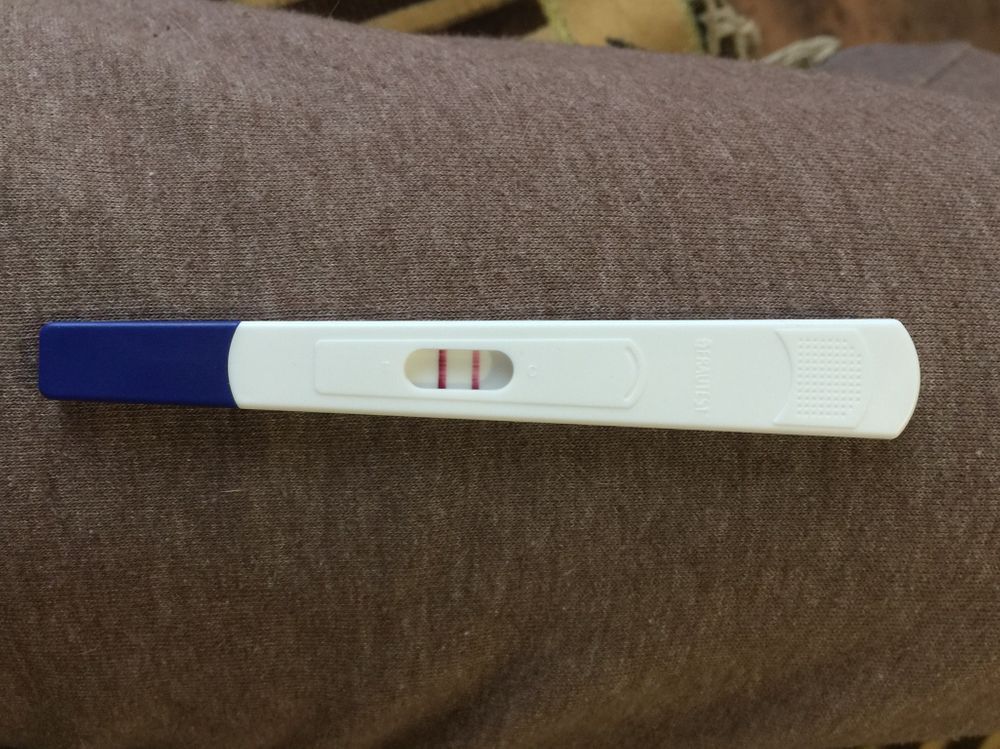
Теперь жду УЗИ.
Рекомендуемые ежедневные дела для ребенка от 3 до 4 месяцев
Может кому-нибудь пригодится данная статья. Когда я была Б я этого не знала и самое печальное, что и мои гинекологи тоже.
В последнее время стали учащаться стали учащаться случаи повышения сахара крови во время беременности и сопутствующих этому проблем, поэтому перед эндокринологами всего мира встал вопрос, что считать не нормой и что с этим делать.
Только то, что пригодилось нам за 3 месяца. Летний малыш, гв! Много текста и фото.


Девочки, в свое время я много времени посвятила изучению проблемы отсутствия у меня беременности. В поиске информации наткнулась на полезную информацию (это форум, редактировать особо некогда, поэтому лишнюю инфу пропускайте мимо ушей). Может, кому-то пригодится, как пригодилось мне:) Хотя информации уже более 9 лет, и медицина во многих аспектах продвинулась вперед, но азы остались прежними.
Для начала хотела бы вставить картинку с изображением как происходит зачатие... что откуда берется и куда попадает... Надеюсь, что девушкам станет легче понимать сам процесс...
Вот здесь находится матка и яичники.
И в таком расположении:

Здесь рис. о том, как происходит зачатие.
Цифры котоые указаны около яйцеклетки это дни после овуляции

Еще до того как приступить к планированию нужно сдать:
1. На инфекции (ПЦР):
Хламидии (Chlamydia trachomatis)
Микоплазма человека (Mycoplasma hominis)
Уреаплазма (Ureaplasma urealyticum)
Гонококки (Neisseria gonorrhoeae)
Вирус простого герпеса (Herpes simplex)
Папилломавирус человека (HPV, Human papillomavirus)
Трихомонады (Trichomonas vaginalis)
Гарднереллы (Gardnerella vaginalis)
Цитомегаловирус (ЦМВ)
Candida albicans (молочница)
Стрептококки группы Б
Анализ позволяет определить наличие или отсутствие патогенных микроорганизмов, вирусов.
Урогенитальная инфекция может стать причиной развития острых и хронических воспалительных заболеваний органов малого таза (аднексит, эндометрит), бесплодия и (или) невынашивания беременности, а так же эрозии шейки матки или дисплазии.
2. Сдать анализ крови на гормоны:
(как правило сдают с 5 по 7 д.ц.)
-ЛГ
-ФСГ
-Пролактин
-Эстрадиол
-Прогестерон
-Тестостерон
-17-ОН прогестерон
-ДЭА, ДЭА-С (ДГЭА, ДГЭА-С) (разная транскрипция с англ. - прим. Pant'ы)
-ТТГ
-Т4 св.
-Т3 св.
на 21-23 день цикла сдать повторно:
-Прогестерон
Если у кого проблемы со щитовидкой или надпочечниками, то назначаются дополнительные горомны по необходимым пунктам.
3. Пройти УЗИ
Если все здесь хорошо, тогда следует приступать к следующему:
1. Мужу сдать спермограмму + Мар тестт
2. Проверить трубы (ГСГ)
3. Сдать анализ крови на иммунологическое бесплодие
АУТОИММУННЫЕ АНТИТЕЛА - образуются при развитии в организме аутоиммунных нарушений. Аутоиммунные реакции - это патологический ответ иммунной системы человека на компоненты собственных тканей организма. Аутоантитела вызывают повышение свертывающей способности крови, развитие микротромбозов в сосудах плаценты, нарушение имплантации, маточно-плацентарную недостаточность, синдром внутриутробной задержки развития плода, гибель зародыша):
-Антикардиолипин IgG, IgM
-Антитела к денатурированной ДНК
-Антитела к фосфолипидам (IgM, IgG)
-Антиядерные антитела, антинуклеарный фактор (АНФ)
-Антитела к тиреоглобулину
-Антитела к тиреоидной пероксидазе
-Антиспермальные антитела
-Антитела к хорионическому гонадотропину (факторы раннего невынашивания)
(!!!) Обнаружение данных антител может быть сопряжено с высоким риском акушерской патологии (невынашивание беременности, внутриутробная гибель плода, бесплодие неясного генеза)
так же пройти пробу Курцрока-Миллера или Поскоитальный тест (а лучше в один месяц одно, в другой месяц другое) и сдать слизь на АСАТ
4. Сдать гемостазиограмму и коагулограмму (это анализ крови), включая волчаночный антикоагулянт (ВА)
5. СКЛ (смешанная культура лимфацитов)
6. Генетические исследования
-Определение кариотипа
-HLA- типирование
-Гомоцистеин
-Тромбофлебия (неуверена что именно так звучит данный анализ, но или так или очень-очень похоже название)
7. Гистероскопия (осмотр полости матки "изнутри") + биопсия эндометрия.
8. Лапароскопия
Так же (уже просто для себя) полезно бы было сдать:
-антитела к краснухе
-антитела к токсиплазмозу
-антитела к цитомегаловирусу
-антитела к хламидиям.
*Уважаемые пользователи, эти рекомендации основаны на информации, полученной от квалифицированных врачей и из научной литературы, а также многое проверено на очень богатом жизненном опыте . Информация имеет общий характер и требуется в том случае, когда вы просто не знаете с чего начать. Заренее большое спасибо Радуге за этот труд и желание помочь всем, кто в этом нуждается. Поэтому убедительная просьба не пытаться в чем-то "уличить" автора темы. Если у вас есть полезная информация, то можете ее выкладывать здесь. Со всеми остальными "диспутами" приходите http://forum.forumok.ru/index.php?act=SF&s=&f=9 (Примечание Pant'ы)
Эндокринное бесплодие
Эндокринное бесплодие - это бесплодие, характеризующееся нарушением процесса овуляции. Ановуляция - одна из наиболее частых причин бесплодия. Хроническая ановуляция - гетерогенная группа патологических состояний, характеризующихся нарушением циклических процессов в гипоталамо-гипофизарно-яичниковой системе. Многообразие клинических, биохимических, морфологических нарушений характерно для эндокринного бесплодия.
Клинический спектр эндокринного бесплодия представлен дисфункциональными маточными кровотечениями, олигоменореей, аменореей, при наличии или отсутствии галактореи, гирсутизма, а в ряде случаев - вирилизации. Содержание в крови андрогенов и Л Г при ановуляции может быть как нормальным, так и достигать высоких цифр. Размеры яичников также варьируют в широких пределах - от нормальных до увеличенных в несколько раз.
Регулярный менструальный цикл наблюдается у 33,2%, нерегулярный - у 23,6 %, аменорея - у 43,2 % из них.
Типичными синдромами, объединяющими такие симптомы, как бесплодие, аменорея, олигоменорея и ановуляторные циклы, являются синдром поликистозных яичников, постпубертатная форма адреногенитального синдрома, различные формы гиперпролактинемии, гиперандрогении, послеродовой нейроэндокринный синдром и другие синдромы.
Недостаточность лютеиновой фазы (другими словами проблема в выработке гормона 2-й фазы-прогестерона)
Понятие о недостаточности лютеиновой фазы менструального цикла (НЛФ) четко не определено, хотя существует довольно давно. Недостаточность лютеиновой фазы менструального цикла это - нарушение функции яичников, характеризующееся гипофункцией желтого тела яичника. Недостаточный прогестерон ведет к недостаточной секреторной трансформации эндометрия, изменению функции маточных труб, нарушению имплантации оплодотворенной яйцеклетки, что клинически проявляется бесплодием либо спонтанным выкидышем в I триместре беременности. Причины недостаточности лютеиновой фазы менструального цикла:
Установлено, что при недостаточности лютеиновой фазы менструального цикла уровень ФСГ ниже, чем у здоровых женщин.
Недостаточность лютеиновой фазы менструального цикла может развиваться в результате влияния высокого пролактина или затяжной воспалительный процесс в придатках матки.
При Диагностика Недостаточности Лютеиновой Фазы применяют следующие методы.
Традиционным методом является измерение базальной температуры. При нормальной функции желтого тела продолжительность лютеиновой фазы составляет 11-14 дней независимо от продолжительности менструального цикла. НЛФ характеризуется укорочением второй фазы цикла, и разница температуры в обе фазы цикла составляет менее 0,3 градусов. Этот тест не всегда объективен для суждения об НЛФ, так как при определении уровня прогестерона в плазме крови и биопсии эндометрия может быть явное несоответствие уровня прогестерона и выраженности секреторных изменений в эндометрии.
Оценка уровня прогестерона в крови, определение экскреции прегнандиола с мочой. Идеальным является определение его уровня в течение второй фазы менструального цикла 3-5 раз. Уровень прогестерона в плазме крови 9-80 нмоль/л и прегнандиола в моче более 3 мг/сут является показателем удовлетворительной функции желтого тела.
При биопсии эндометрия, проводимой за 2-3 дня до начала менструации, выявляется недостаточность секреторной трансформации эндометрия. Она обнаруживается у половины женщин с бесплодием и типичной двухфазной ректальной температурой и примерно у 70 % женщин с атипичной двухфазной кривой базальной температуры. Нормальный уровень прогестерона крови во вторую фазу цикла не является гарантией полноценной фазы секреции, так как может отмечаться нарушение рецепции на уровне эндометрия, поэтому при бесплодии показана биопсия эндометрия.
УЗ-сканирование роста фолликулов и толщины эндометрия в динамике менструального цикла позволяет предположить НЛФ.
Лапароскопия, произведенная после овуляции, позволяет наблюдать стигму на месте овулировавшего фолликула, хотя наличие овуляции еще не означает полноценную функцию желтого тела.
Нарушение функции маточных труб
Восполительные процессы могут приводить к спаечным процессам в трубах (особенно хламидиоз) или незалеченные инфекции, которые приводят к аднекситу, и в итоге к спаеечным процессам в трубах.
Прохождение яйцеклетки может быть либо затруднено, либо вообще невозможным.
Лечение трубного бесплодия при органических поражениях маточных труб довольно сложное. Применяют как консервативное, так и оперативное лечение. Консервативная терапия, применяемая при лечении хронического воспаления придатков матки, недостаточно эффективна. При длительном консервативном лечении трубного бесплодия развиваются грубые анатомо-функциональные нарушения в трубах: дистрофические изменения, срастание складок слизистой оболочки, развитие соединительной ткани в слизистом и мышечном слое; нарушается рецепторный аппарат, чувствительность которого к гормонам и без того снижена вследствие хронического воспаления, что обусловливает нарушение процесса стероидогенеза.
При отсутствии эффекта от комплексной консервативной терапии трубного бесплодия в течение 1,5-2 лет показано применение хирургических, в частности микрохирургических, методов лечения.
В последние годы благодаря внедрению в гинекологию микрохирургии частота наступления беременности после пластических операций на маточных трубах возросла до 30-60%. Некоторые авторы рекомендуют после микрохирургических операций на маточных трубах проводить раннюю лапароскопию (через 6-30 дней) с целью лизиса послеоперационных спаек.
Довольно перспективной при лечении трубного бесплодия является оперативная лапароскопия, при которой возможно выполнение сальпингоовариолизиса, коагуляции эндометриоидных гетеротопий и других вмешательств.
При трубном бесплодии, обусловленном органическими изменениями, следует шире и на ранних стадиях использовать экстракорпоральное оплодотворение и перенос эмбриона в матку.
Аменорея маточная
Маточная форма аменореи требует отдельного описания. Причинами маточной формы аменореи могут быть - повторные диагностические выскабливания слизистой оболочки матки; послеродовые и послеоперационные осложнения; воздействие химических прижигающих веществ; эндометриты различной этиологии.
Диагностика маточной формы аменореи основывается на следующих факторах:
субъективные ощущения циклических изменений в организме при сохраненной функции яичников;
обследование по тестам функциональной диагностики и определение уровней Е2 и прогестерона указывает на сохранение функции яичников;
гормональные пробы с прогестероном, комбинированными эстроген-гестагенными препаратами в циклическом режиме отрицательные;
при гистерографии и УЗИ слизистая оболочка маткй истончена, или неоднородна или имеются внутриматочные синехии;
Определиться с причиной поможет гистероскопия.
Лечение маточной формы аменореи заключается в разрушении синехий под контролем гистероскопии, сразу же после окончания очередной менструации с назначением циклической гормонотерапии на 2-3 менструальных цикла. После отмены гормонотерапии проводится контрольная ГСГ.
В последние годы мы отказались от введения ВМС, которая сама по себе может поддерживать вялотекущий эндометрит и способствовать образованию синехий.
Прогноз при маточной форме аменореи довольно сложный и зависит от степени и глубины поражения базального слоя эндометрия.
Цервикальная форма бесплодия
Цервикальный фактор бесплодия играет важную роль в транспорте сперматозоидов. Цервикальная слизь шейки матки представляет собой вязкоэластичный полужидкий гель, состоящий из матрицы нерастворимого гликопротеина (муцина) и воды, содержащей растворимые компоненты. Под влиянием стероидов матрица слизи подвергается структурным изменениям, вызывающим в свою очередь, изменения ее реологических свойств. Цервикальная слизь предотвращает проникновение в матку микроорганизмов и жидкостей; сперматозоиды могут мигрировать через слизь в полость матки в основном только в середине менструального цикла. В другие периоды цикла реологические свойства слизи таковы, что миграция сперматозоидов затруднена или невозможна. Предполагают, что структурная особенность гликопротеинов слизи определяет возможность миграции сперматозоидов или ее подавление.
В день овуляции средний диаметр межструктурных каналов в норме составляет 3,21 мкм, при бесплодии - 1,4 мкм; средний диаметр головки сперматозоида 2,5-3 мкм. Размер межструктурных каналов зависит от толщины нитей, которая при бесплодии значительно увеличена. Возможно, это связано с увеличением концентрации в слизи белка плазмы крови, обладающего адгезивными свойствами. При цервикальной форме бесплодия нарушена и геометрия слизи: чаще встречается перекрест нитей слизи. Выявленные изменения объясняют степень гидратации, так как содержание воды увеличивается в фазу овуляции до 98 % по сравнению с 92-94 % в другие фазы менструального цикла. Следовательно, изменение структуры слизи может быть причиной развития цервикального фактора бесплодия.
Причины цервикальной формы бесплодия в шеечной слизи: воспалительные изменения; гормональные нарушения, особенно выраженная гипоэстрогения; наличие антител к сперматозоидам; анатомические изменения шейки матки (врожденные или приобретенные - после абортов, родов, операций).
Лечение цервикальной формы бесплодия: противовоспалительное; нормализация функций яичников; барьерная терапия при наличии антител к сперматозоидам предполагает использование презерватива в течение 3 мес. либо применяется внутриматочная инсеминация; при анатомических изменениях показаны реконструктивно-пластические операции.
(Примененяют сироп от кашля Туссин, для разжижения шеечной слизи)
Иммуннитет и бесплодие
Бесплодие, обусловленное иммунологическими факторами, относится к числу наименее изученных, частота его составляет около 2%. Это бесплодие обусловлено образованием антиспермальных антител, которые возникают как У мужчин, так и у женщин, причем у последних значительно реже. Известно примерно 40 антигенов эякулята мужчин, к которым образуются антитела.
Основными реакциями антиспермального иммунитета являются образование тканевых гуморальных антител и фагоцитоз сперматозоидов. Чаще всего и наиболее активно происходит образование антител в шейке матки, реже - в эндометрии и трубах. Шейка матки является основным звеном так называемого локального иммунитета. В ней образуются иммуноглобулины IgA, кроме того, иммуноглобулины классов IgA, IgJ, IgM абсорбируются из плазмы. Установлено, что концентрация иммуноглобулинов в шейке матки меняется в течение менструального цикла, уменьшаясь в период овуляции. Антитела к антиспермальным антигенам обладают преципитирующими, агглютинирующими, иммуномобилизующими свойствами.
Диагностика иммунного фактора бесплодия основана на результатах посткоитального теста.
Наиболее часто для лечения иммунного фактора бесплодия используется внутриматочное осеменение - эффективность метода до 40 %. Применяют механический метод контрацепции в течение не менее 6 мес, исключающий контакт с половыми органами женщины (презерватив). Эффективность до 60 %. Применение глюкокортикоидных препаратов для торможения антителообразования распространения не получило в связи с нежелательными реакциями организма. Эффективность этого вида терапии до 20 %. Рекомендуется также применение антибиотиков, поскольку скрытопротекающая инфекция способствует образованию антиспермальных антител.
Симптомы трихомоноза
С учетом продолжительности заболевания и его симптомов различают следующие формы генитального трихомоноза:
свежий трихомоноз, в котором выделяют острую, подострую и торпидную (малосимптомную) формы;
хронический трихомоноз, для которого характерны торпидное течение и давность заболевания более 2 мес;
трихомонадоносительство, характеризующееся отсутствием симптомов при наличии трихомонад в содержимом влагалища.
При острой и подострой формах трихомоноза больные жалуются на обильные бели, зуд и жжение в области наружных половых органов. Иногда отмечаются ощущения тяжести в нижних отделах живота, нарушение сна (при выраженном зуде). При поражении уретры появляются симптомы жжения и болезненностя при мочеиспускании.
При исследовании при помощи зеркал обнаруживают обилие жидких, нередко пенистых, гноевидных белей, которые покрывают стенки влагалища и скапливаются в заднем своде; гиперемию и отечность слизистой оболочки влагалища и влагалищной части шейки матки. Нередко образуется эрозия, превращающаяся затем в псевдоэрозию шейки матки. Эти патологические процессы возникают вследствие поражения слизистой оболочки трихомонадами и сопутствующей патогенной микрофлорой. При кольпоскопии на слизистой оболочке влагалища и влагалищной части шейки матки обнаруживаются точечные кровоизлияния, яснее становятся признаки эрозии или псевдоэрозии.
При торпидной (малосимптомной) форме трихомоноза жалобы на бели, зуд и другие проявления заболевания не выражены или отсутствуют. Слизистая оболочка влагалища и шейки матки имеет нормальную окраску. Стертые признаки воспалительного процесса (нередко выраженная очаговая или диффузная гиперемия, петехии) выявляются лишь при кольпоскопии.
Хронический трихомоноз характеризуется длительностью течения и рецидивами заболевания. Возникновению рецидивов способствуют нарушения половой гигиены, снижение эндокринной функции яичников, экстрагенитальные заболевания, снижающие сопротивляемость организма к инфекции. При хроническом трихомонозе больные отмечают бели, иногда зуд в области вульвы; признаки воспалительного процесса мало выражены, они выявляются в основном при кольпоскопии (очаговые расширения капилляров, диффузная гиперемия). При рецидиве появляются или усиливаются симптомы, характерные для острого генитального трихомоноза.
Симптомы генитального герпеса
По особенностям клинической картины и симптомам генитальный герпес разделяют на типичное, атипичное и бессимптомное течение инфекции (или вирусоносительство).
Генитальный герпес относится к пожизненно персистирующим инфекциям. Существует четыре различных вида клинических проявлений заболевания:
Первичный эпизод первичной генитальной инфекции - в случае, если у пациентки никогда не было контакта с больными, страдающими вирусом герпеса 1-го типа, то есть в крови нет антител к вирусу простого герпеса-1 (ВПГ-1).
Первичный эпизод вторичной генитальной инфекции (суперинфекция) - при наличии в крови титра вируса простого герпеса-1, но ранее в анамнезе не было эпизодов генитального герпеса.
Рецидивирующая инфекция.
Бессимптомный герпес.
Первичная инфекция сопровождается увеличенным количеством вируса, реплицирующегося в половых путях женщин (более 10 млн вирусных частиц на 0,2 мл инокулята). Для первичного эпизода генитальной инфекции характерна длительная вирусная экскреция, которая может персистировать до 3 недель.
Клинически трудно дифференцировать первичную инфекцию от первичного эпизода вторичной инфекции, что приобретает особую значимость при возникновении высыпаний во время беременности. Если мать - носитель первичной инфекции, в 50 % случаев возможно инфицирование плода. В случае вторичного эпизода инфекции или рецидива ана¬логичный показатель составляет 8%.
По данным Вашингтонского университета, надежным критерием диагностики первичного генитального герпеса является наличие не менее трех из следующих симптомов:
не менее двух экстрагенитальных симптомов, включающих лихорадку, миалгию, головную боль, тошноту;
множественные билатеральные генитальные высыпания с выраженной локальной болью и гиперемией в течение более 10 дней;
персистенция генитальных поражений более 16 дней;
экстрагенитальные герпетические высыпания (на пальцах, ягодицах, в ротоглотке).
Во время рецидива генитального герпеса вирус выделяется в течение 2-5 дней в более низких концентрациях (100-1000 вирусных частиц на 0,2 инокулята).
Заболевания, обусловленные вирусом простого герпеса-2 (ВПГ-2), нередко протекают бессимптомно или при наличии маловыраженных симптомов. Однако чаще клиническая картина генитального герпеса бывает выраженной, и признаки заболевания появляются обычно после инкубационного периода в течение 3-7 дней.
Местные проявления генитального герпеса возникают в области вульвы, влагалища, шейки матки, нередко в уретре и в области промежности. Имеются сообщения о выделении вируса простого герпеса из содержимого матки, маточных труб и мочевого пузыря. Наиболее типичная локализация генитального герпеса - нижние отделы половой системы (вульва, влагалище и шейка матки).
Характерный признак вируса простого герпеса - появление отдельных или множественных везикул на фоне гиперемированной, отечной слизистой оболочки пораженного участка. Величина везикул 2-3 мм, группа их занимает от 0,5 до 2,5 см пораженной поверхности. Эта стадия генитального герпеса непродолжительна (2-3 дня), везикулы в дальнейшем раскрываются, и на их основе образуются язвы неправильной формы. Язвы покрываются желтоватым налетом, заживают в течение 2-4 нед. без образования рубцов. На месте везикул могут образоваться большие длительно существующие язвы, нередко покрытые гнойным налетом, вследствие присоединения вторичной инфекции. Высыпанию везикул и образованию язв сопутствуют жалобы на зуд, боль, жжение, возникновение которых связывают с изменениями в нервных рецепторах и проводниках болевой чувствительности. Нередко больные жалуются на тяжесть в нижних отделах живота, а также дизурические явления. При выраженных проявлениях заболевания возникают жалобы на недомогание, головную боль, раздражительность, нарушение сна; иногда наблюдаются субфебрилитет и увеличение регионарных лимфатических узлов. Заживлению язв обычно сопутствует исчезновение общих и локальных симптомов заболевания. Однако, в связи с дерситенцией вируса, у многих женщин наблюдаются рецидивы заболевания.
Папиллома
Папиллома (папилломавирусная инфекция) давно известна гинекологам. Она описана еще врачами Древней Греции под названием кондилома. Папилломы называют также половыми бородавками. В конце 60-х годов XIX века, когда появились методические возможности изучения вирусной инфекции, из половых бородавок были выделены вирусы. Структура их имела много общего с вирусными частицами вульгарных бородавок кожи. Позднее были выделены специфические подтипы папилломавирусов у женщин с кондиломами половых путей.
Передача папиллом происходит только половым путем. Папилломы поражают в основном молодых женщин, ведущих активную половую жизнь с разными партнерами. В последние годы отмечен рост папилломавирусной инфекции. Различают папилломы в виде остроконечных кондилом, плоских и инвертирующих (интраэпителиальных) кондилом.
Папилломы (остроконечные кондиломы) имеют экзофитный рост, располагаются преимущественно в области больших и малых половых губ, реже во влагалище и на шейке матки. Иногда наблюдается рост кондилом у наружного отверстия уретры и вокруг заднего прохода.
Папилломы (остроконечные кондиломы) обычно бывают множественные, что послужило поводом для определения их термином кондиломатоз. Остроконечные кондиломы выступают над поверхностью кожи и слизистых оболочек, имеют тонкую ножку, реже - широкое основание. Консистенция их мягкая или плотноватая. При обильном разрастании кондиломы напоминают структуру цветной капусты или петушиных гребешков. Кондиломы кожи наружных половых органов имеют беловатый или коричневатый цвет, развивающиеся на слизистых оболочках - бледно-розовую или красноватую окраску.
Микроскопически папилломы состоят из эпителия (многослойный плоский) и соединительно-тканной стромы, в которой проходят сосуды. Поверхностные клетки эпителия кондилом обычно имеют характер ороговевающих.
Симптомы хламидиоза
Инкубационный период хламидиоза продолжается 20-30 дней. Хламидиоз характеризуются длительностью течения, недостаточной отчетливостью признаков, склонностью к рецидивам. Симптомы хламидиоза неспецифичны и сходны с симптомами заболеваний, вызванных другими микроорганизмами, в том числе разными видами кокковой флоры, трихомонадами и другими возбудителями.
Острая стадия хламидииного эндоцервицита характеризуется гнойными (серозно-гноиными) выделениями из цервикального канала и гиперемиеи вокруг наружного зева, нередко отмечается отечность влагалищной части шейки матки. В хронической стадии хламидиоза выделения слизисто-гноевидные, на шейке матки часто обнаруживают эрозию (псевдоэрозию), клинически не отличающуюся от эрозий, обусловленных другими возбудителями.
Вполне реально предположение, что хламидий могут поражать цилиндрический эпителий псевдоэрозий, образовавшийся до хламидиоза. При длительном хламидиозном процессе нередко наблюдается более или менее выраженное утолщение и уплотнение шейки матки (цервицит).
При кольпоскопии выявляются вакуолизация эпителия, отечность слизистой оболочки при относительно вялом характере воспалительной реакции; иногда на шейке появляются папулообразные выпячивания слизистой оболочки пораженного участка шейки матки, содержащие серовато-белое отделяемое.
Хламидийный уретрит может сопровождаться дизурическими проявлениями или протекает на фоне мало выраженных симптомов. Признаки острого воспаления уретры наблюдаются лишь у 4-5 % больных с урогенитальным хламидиозом.
Кольпит и воспаление выводного протока больших желез преддверия (бартолинит) также не имеют симптомов, типичных только для хламидиоза.
Клиническая картина сальпингита, вызванного хламидиями, неспецифична. Он может протекать с признаками, присущими острому и хроническому воспалению маточных труб. Диагноз хламидииного сальпингита возможен при специальном исследовании материала во время лапароскопии. При лапароскопическом исследовании женщин, подозрительных на наличие хламидийной инфекции, выявляются экссудат и лентоподобные спайки в области печени, получившие название синдрома Фитца - Хью - Куртиса. Однако этот синдром нередко отмечают и при гонорейной этиологии. По современным представлениям, хламидийные сальпингоофориты склонны к длительному торпидному течению и являются причиной бесплодия.
Причиной бесплодия при хламидиозе могут быть патологические процессы в области шейки матки (эндоцервицит, эрозии) и кольпит, которые нарушают функцию этих важных звеньев репродуктивной системы.
Симптомы хронического аднексита
Симптомы хронического аднексита - сальпингоофарита - разнообразны, некоторые симптомы хронического аднексита связаны преимущественно не с изменениями в придатках матки, а с неврозом, который нередко наблюдается при длительном течении хронического аднексита и частых рецидивах заболевания.
Основным симптомом при хроническом аднексите является жалоба на болевые ощущения (тупые, ноющие), усиливающиеся при охлаждении, интеркуррентных заболеваниях, перед или во время менструаций. Боль при хроническом аднексите обычно ощущается внизу живота, в паховых областях, в области крестцац во влагалище. Нередко интенсивность боли не соответствует характеру изменений в половых органах (остаточные проявления), боль особенно ощутима по ходу тазовых нервов (невралгия тазовых нервов, вегетативный ганглионеврит, возникшие вследствие хронического воспалительного процесса).
Нарушения менструальной функции (полименорея, олигоменорея, альгодисменорея и др.) наблюдаются у 40-55 % больных хроническим аднекситом и связаны преимущественно с наступающими нарушениями функции яичников (гипофункция, ановуляция и др.). Нарушения менструальной функции чаще возникают у больных хроническим аднекситом с гипофункцией яичников.
Анатомические и функциональные изменения в маточных трубах и гипофункция яичников, присущие хроническому аднекситу, часто являются причиной бесплодия; наблюдаются также патологические исходы наступившей беременности (самопроизвольные выкидыши, внематочная беременность).
Нарушения половой функции (болезненный коитус, снижение или отсутствие либидо и др.) отмечают 35-40 % больных хроническим аднекситом. Причиной этих расстройств могут быть органические изменения в придатках матки, гипофункция яичников и других желез внутренней секреции, изменения в центральной и периферической нервной системе. Часто при хроническом аднексите наблюдаются расстройства секреторной функции (бели), причиной которых могут быть сопутствующие кольпит и эндоцервицит.
При хроническом аднексите часто выявляются нарушения функций пищеварительных органов (колит и др.) и мочевыделительной системы (бактериурия, цистит, пиелонефрит), возможны также изменения функции гепатобилиарной системы.
При продолжительном течении и частых рецидивах хронического аднексита в патологический процесс постепенно вовлекаются нервная, эндокринная, сосудистая системы, и заболевание приобретает характер полисистемного процесса. Изменения в нервной системе имеют восходящий характер (рецепторы, тазовые нервы, подчревные и другие сплетения, импульсация в центральную нервную систему), нередко приводят к развитию невротических состояний. Снижена трудоспособность женщин, нередко возникают конфликтные ситуации в семье.
Клиника эндометрита
Клиника хронического эндометрита в значительной степени отражает глубину и длительность патоморфологических изменений в слизистой оболочке матки. Особенности структуры и рецепции эндометрия, характерные для хронического эндометрита, представляют основу механизма возникновения основного симптома заболевания - маточных кровотечений. Вследствие неполноценности трансформации эндометрия нарушается процесс десквамации и регенерации функционального слоя. Нарушение этих процессов является основной причиной пост- и предменструальных кровянистых выделений.
Срединные (межменструальные) кровянистые выделения связаны с повышением проницаемости сосудов эндометрия В период овуляции. Такое изменение сосудов наблюдается и у здоровых женщин, но диапедез клеток крови клинически не заметен. У больных с хроническим эндометритом проницаемость сосудов может достигать высокой степени или даже возможно повреждение стенок некоторых мелких сосудов.
К причинам, обусловливающим маточные кровотечения, можно отнести снижение сократительной деятельности матки и нарушение агрегационных свойств тромбоцитов. Тромбоцитам принадлежит главная роль в механизме гемостаза при десквамации функционального слоя эндометрия, агрегационные свойства которых находятся в зависимости от уровня эстрогенов в организме. Кроме кровотечений, у данного контингента больных часто отмечается изменение секреторной функции в виде серозных или серозно-гноевидных выделений из половых путей. Менее яркими, но достаточно постоянными являются жалобы на ноющие боли внизу живота, небольшое увеличение и уплотнение матки, выявляемое при бимануальном исследовании.
Хронический эндометрит не препятствует зачатию, которое происходит при наличии овуляции. Однако процесс имплантации и развития плодного яйца тормозится в связи с неадекватным характером изменений в эндометрии. Хронический эндометрит в сочетании с сопутствующими нарушениями функции яичников или другими генитальными заболеваниями вызывает расстройство репродуктивной функции - бесплодие и самопроизвольные выкидыши, в том числе привычные.
Воспаления яичников
В диагностике воспаления яичников из данных анамнеза заслуживают внимания указания на наличие ранее перенесенного воспалительного процесса в придатках матки после аборта, осложненного течения родов, послеродового и послеоперационного периодов, внутриматочных диагностических процедур, переохлаждения и пр.
Первично хроническое течение воспаления яичников отмечается у 65 % больных. Нет четких критериев, свидетельствующих о наличии хронического воспаления яичников по данным двуручного гинекологического исследования, при проведении которого крайне важно обращать внимание на положение и подвижность матки, состояние придатков матки, необходима пальпация крестцово-маточных связок и стенок таза.
УЗ-исследование позволяет диагностировать хроническое воспаление яичников при наличии жидкости в маточных трубах (гидро- и пиосальпинкс).
Гистеросальпингография (ГСГ) обладает относительно высокой диагностической точностью при воспалении яичников в случаях грубых анатомических изменений и выявляет около 65 % изменений в маточных трубах, обусловленных хроническим воспалением яичников.
Внедрение эндоскопических методов исследования (лапаро- и кульдоскопия) показало, что нередко отмечается гипердиагностика хронического воспаления яичников. Высокая частота диагностических ошибок отмечается при длительном и безуспешном лечении хронического воспаления яичников. Под маской хронического воспаления яичников протекают и своевременно не диагностируются такие заболевания, как наружный эндометриоз, миома матки с воспалительными изменениями, варикозное расширение вен малого таза, кисты, кистомы яичников и др. При проходимых маточных трубах может отмечаться спаечный процесс в малом тазу, причем не установлена зависимость между степенью проходимости маточных труб и степенью распространения спаечного процесса в малом тазу.
Частота выявления хронического сальпингита по данным лапароскопии у женщин с бесплодием составляет 49 % . Диагностическая ошибка в распознавании хронического сальпингита (до лапароскопии) составляет более 20%. Лапароскопическая картина хронического сальпингита у больных с бесплодием характеризуется следующими признаками: нарушение проходимости маточных труб, инфицированность маточных труб, перитубарные спайки (38 %), гидросальпинксы (28 %), нодозный сальпингит и др. Выраженность анатомических изменений маточных труб находится в прямой зависимости от продолжительности рецидивирующего течения хронического сальпингита.
Итак, диагностическая точность гистеросальпингографии при оценке проходимости труб недостаточна, лапароскопия является более информативным диагностическим методом. Однако применение ГСГ как первичной процедуры является обязательным. Чаще всего ГСГ рекомендуется применять для начальной оценки состояния органов малого таза при длительном необъяснимом бесплодии. При патологии, выявленной при ГСГ, показана лапароскопия.
Время проведения лапароскопии у больных с хроническим воспалением яичников определяется в каждом конкретном случае индивидуально. Показанием к лапароскопии является хроническое воспаление яичников у больных с бесплодием, болевым синдромом, длительно и неэффективно лечившихся антибактериальными препаратами, тепловыми процедурами (физиотерапия и грязелечение).
По информации с сайта пробирки. Автор Полина.
Мазок на флору
Мазок на флору - самое распространенное исследование в гинекологической практике. Он берется как при первом посещении врача, так и при последующих визитах. Если женщина здорова, то такой профилактический мазок делается с частотой примерно один раз в 3 месяца. В случаях же, когда необходимо подтвердить то или иное заболевание или проверить эффективность лечения, его имеет смысл исследовать при каждом посещении врача.
До процедуры не стоит ходить в туалет "по-маленькому" 2-3 часа. Иначе вы можете смыть бактерии и эпителий, которые важны для правильной постановки диагноза. За сутки необходимо воздержаться от интимных контактов. Также не применяйте спермицидные кремы и не проводите спринцевания.
Профилактический мазок на флору у здоровой женщины берется примерно один раз в три месяца. При правильном выполнении мазок на флору может о многом сказать. Прежде всего, определяют количество лейкоцитов. Если лейкоцитов много, то, возможно, у вас есть воспаление. Также в этом мазке определяют вид микрофлоры. Он напрямую связан с фазой менструального цикла. В анализе могут быть разные клетки палочки или кокки. Если идет воспаление, то клеток всегда будет много, так как они быстрее отторгаются. Могут появляться "ключевые клетки", свойственные заболеваниям, передаваемым половым путем (ЗППП). Это тоже говорит о том, что пора заняться своим здоровьем. Когда в анализах появляются гонококки или трихомонады, вот тогда вам уже точно не стоит откладывать визит к врачу. Хотя нужно заметить, что опасны только те гонококки, которые "сидят" внутри клетки. А вот внеклеточные - могут присутствовать в мазке и у абсолютно здоровой женщины.
Также нужно помнить, что диагноз гонореи можно поставить только после посева на специальные среды. Так что придется сдать еще один мазок. До этого начинать лечение нельзя.
Если в вашем мазке на флору найдены нити мицелия, то это является характерным признаком кандидоза, проще говоря, "молочницы". Однако для окончательной постановки та диагноза также не обойтись без посева.
Мазок на "стерильность"
На приеме гинеколога у вас могут взять мазок на степень чистоты и на гормональный фон. Он определяет состав содержимого влагалища, который в норме представлен секретом, разными клетками эпителия и кокковой микрофлорой. Для того чтобы правильно провести исследование, нужно использовать стерильный тампон типа "Тампакс", который удаляется через 8 часов. Удобнее всего ввести его на ночь и удалить утром на приеме у гинеколога. Тампон отправляется в лабораторию в стерильной пробирке.
Степень чистоты в результатах мазка выражается в цифрах:
1 и 2 являются показателями здоровья, а 3 и 4 говорят о наличии кольпита - воспаления влагалища.
Существует и мазок на гормональный фон. Он показывает, как в течение менструального цикла на женский организм влияют половые гормоны - эстрогены и прогестерон. По его результатам можно установить, насколько правильно и в каком количестве они вырабатываются.
Вариантом этого мазка является мазок "на угрозу". Он используется во время беременности для определения риска ее прерывания.
Мазок на цитологию, или Пап-тест
Мазок по Папаниколау, или Пап-тест, нужен для того, чтобы выявить отклонения со стороны клеток шейки матки. В нашей стране его еще называют мазком на атипичные клетки или на цитологию. Все это "имена" одного анализа.
Мазок по Папаниколау не следует делать во время менструации, а также при наличии воспаления, так как полученный результат может оказаться ложным. В течение суток, как и при заборе мазка на флору, следует избегать интимной близости, не использовать свечи или тампоны.
В цитологическом мазке оцениваются размеры, форма, количество и характер расположения клеток. У молодых девушек по этому анализу можно оценить правильность выработки эстрогенов. Мазок считается нормальным или отрицательным, когда все клетки имеют нормальные размеры и форму, отсутствуют атипичные клетки. Атипичные клетки - это "неправильные" клетки. У них неправильные форма, размеры и располагаются они часто не так, как надо.
В первой половине цикла клетки располагаются по отдельности, во второй половине клетки как бы "кучкуются". Поэтому такой мазок еще иногда называют "грязным". Для описания аномального мазка врачи-цитологи используют специальные термины: дисплазия 1, 2, 3 степени, атипия. При дисплазии 1 степени необходимо повторить исследование через 3-6 месяцев. Такой результат может быть при непролеченном хламидиозе, гонорее или трихомониазе. Поэтому необходимо повторить процедуру после курса лечения.
В случае, когда в предыдущем мазке находили дисплазию, или женщина или ее партнер страдали герпесом или остроконечными кондиломами, надо сделать дополнительное обследование - кольпоскопию.
Если выявлена дисплазия 2 или 3 степени, то в этом случае не обойтись без биопсии. При этом с измененного участка берется небольшой кусочек ткани. При выявлении атипичных клеток необходима консультация онколога.
Аномальный мазок не всегда означает, что у женщины есть онкологическое заболевание шейки матки. При воспалении клетки тоже могут выглядеть аномальными. Но после лечения мазок обычно становится нормальным.
Согласно последним рекомендациям Американского онкологического общества, которых придерживаются и российские гинекологи, исследование мазка по Папаниколау должно проводиться всем женщинам с 20 лет один раз в год. Если дважды результат отрицательный, то можно повторять анализ не реже чем раз в 3 года, вплоть до 65 лет. В более частом обследовании нуждаются женщины с большим количеством половых партнеров, бесплодием, нарушением менструального цикла, генитальным герпесом. А также дамы, принимающие гормональные контрацептивные препараты и страдающие ожирением.
К этой же категории относятся те, у кого когда-либо находили вирус папилломы. Именно его роль считается в настоящее время основной в развитии онкологических заболеваний шейки матки. Помните также, что если вы решили использовать внутриматочную спираль, то перед ее постановкой вы также должны сдать мазок на атипичные клетки.
Мазок на скрытые инфекции
Эти мазки служат для выявления инфекций, которые не определяются при исследовании на флору. К ним относятся хламидиоз, уреаплазмоз, микоплазмоз, генитальный герпес, папилломавирусная и цитомегаловирусная инфекции. Кроме того, этот метод исследования помогает при выявлении кандидоза.
Есть достаточно большое количество различных методов диагностики таких инфекций. Наиболее достоверным является метод ПЦР - полимеразная цепная реакция, при котором инфекцию определяют по ее ДНК.
ПЦР-диагностика очень информативна, но в некоторых случаях существует возможность ложных результатов. Тогда обследование имеет смысл дополнять посевами на специальные питательные среды. Для того чтобы свести к минимуму ложные результаты, лучше иметь своего постоянного гинеколога и обследоваться в одной и той же лаборатории
Показатели ХГЧ
Содержание ХГЧ в норме ( МЕ/л )
Мужчины 0-2,5
Небеременные женщины 0-5
Беременность:
(недели) - (интервал значений)
2-3 300 (150-600)
3-4 700 (360-1400)
4-5 14000. (9000 -21000)
5-6 80000 (40000 -120000.)
6-7 155000 (130000 -200000)
7-8 185000 (150000 -220000)
9 175000 (140000 -210000)
10 170000 (135000 - 205000)
11 140000 (120000 -160000)
12 115000 (100000 -130000)
13 100000 (90000 - 110000)
14 90000 (80000 - 100000)
15 31700 (15900-63400)
16 27100 (13500-54100)
17 23100 (11000-46200)
18 21600 (10800-43200)
19 18200 (9100 - 36400)
20 16400 (8200-32800)
21 14600 (7300-29200)
22 12500 (6300-23000)
23 11000 (5500 - 22000)
>24 7000 (3500 - 14000)
Аббревиатурой "ХГЧ" обозначают хорионический гонадотропин человека. Он начинает выделяться тканями зародыша (точнее - хорионом) сразу после его прикрепления к стенке матки, а это замечательное событие, напомним, происходит на пятые-шестые сутки после оплодотворения.
Пару слов об иммунологическом бесплодии
В медицине под иммунитетом понимают защитные механизмы против инфекционных агентов, с множеством из которых человек сталкивается каждый день или собственных измененных клеток, постоянно образующихся в организме.
Иммунная защита от биологической агрессии включает три основных этапа.
1 этап:
Собственные измененные клетки или чужеродные молекулы-носители "не своей" генетической информации (так называемые антигены), распознаются клетками иммунной системы и оцениваются как "чужаки". В этом - уникальное свойство иммунной системы: отличать "свое" от "чужого".
2 этап:
Затем эти распознанные как "чужаки" молекулы и несущие их клетки удаляются из организма с помощью целого комплекса сложных реакций.
3 этап:
В процессе борьбы с чужеродными структурами иммунная система запоминает их и при повторных попытках "интервенции" способна уничтожить в гораздо более короткие сроки. Это свойство памяти иммунной системы широко эксплуатируется, например, при вакцинации.
Действующие лица
Основная клетка иммунной системы - это лимфоцит. Лимфоциты - это своего рода полицейские, которые следят за порядком, нейтрализуют "преступника" и запоминают его. В организме взрослого здорового человека содержится около 1013 лимфоцитов, то есть примерно каждая 10-я клетка тела - лимфоцит.
В отличие от клеток других органов и систем лимфоциты не сидят на месте, а находятся в постоянном движении практически по всему организму. Путями этого движения являются как кровеносные сосуды, так и специфические для иммунной системы сосуды лимфатические, тесно связанные с лимфатическими узлами.
Лимфоциты работают в тесном контакте и взаимодействии с другими клетками организма. За счет их слаженной работы и обеспечивается защита.
В самых общих чертах последовательность событий представляется следующей.
Чужеродный инфекционный агент (бактерия, вирус, паразит) проникает через кожу или слизистые оболочки в организм. Здесь он встречает "первую линию обороны" - лейкоциты (белые клетки крови) и макрофаги, способные к фагоцитозу. Фагоцитоз - это поглощение и переваривание чужеродных веществ. Антигены погибшей клетки после переваривания остаются на поверхности фагоцита и предоставляются для "знакомства" лимфоциту. Запускается иммунный ответ, который может пойти двумя путями.
Если инфекционный агент живет внутри клетки (вирус, микоплазма, хламидия, палочка туберкулеза) или клетка изменена изнутри опухолью, то у иммунной системы нет, к сожалению, другого радикального способа избавления от них, кроме как уничтожить эту клетку. К делу подключаются особые клетки, Т-лимфоциты-киллеры, которые и уничтожают зараженную или измененную клетку, причем могут делать это по-разному. Один из вариантов - образование пор в мембране клетки-объекта, в результате чего вскоре эта клетка просто лопается как пузырь.
В другом случае, если инфекционный агент располагается вне клетки, а это большинство бактерий, иммунная система обеспечивает его нейтрализацию по-другому. Так называемые В-лимфоциты начинают синтезировать особые белки-антитела, способные прикрепляться к антигенам на поверхности бактерии как "ключ к замку", после чего бактерия или вирус сначала теряет свою активность, а затем уничтожается.
Неблагоприятные варианты
Так как в организме практически нет ни одного органа, где не было бы клеток иммунной системы, нет и болезней, при которых иммунная система осталась бы в стороне. Но есть болезни, связанные почти исключительно с иммунными расстройствами. При этом работа иммунитета может быть изменена как в сторону ослабления, так и в сторону усиления.
В первом случае говорят об иммунодефиците. Об иммунодефиците заставляют подумать:
длительное повышение температуры без очевидных причин (как правило, температура невысокая, от 37 до 38оС),
хронические инфекции ЛОР-органов (гаймориты, отиты),
часто повторяющиеся, хронические, тяжелые бронхиты и пневмонии,
высокая частота простудных заболеваний, ОРЗ (более 4-6 раз в году),
грибковые инфекции кожи, слизистых оболочек, ногтей, легких,
рецидивирующий герпес различной локализации,
хронические урогенитальные инфекции (вульвит, уретрит) и некоторые другие признаки.
Причины иммунодефицитов разнообразны. Это могут быть наследственные заболевания (первичные иммунодефициты). Но гораздо чаще встречаются вторичные иммунодефициты, вызванные различными внешними по отношению к иммунной системе факторами. К этим факторам относятся:
инфекции, особенно поражающие лимфоциты и макрофаги, вызванные, например, вирусом иммунодефицита человека, цитомегаловирусом, вирусом простого герпеса
ионизирующая радиация
химические яды и некоторые лекарства (противоопухолевые, цитостатики, глюкокортикостероидные гормоны)
недоедание и неполноценная диета по белкам, аминокислотам, витаминам и микроэлементам, особенно железу и цинку.
Не меньше неприятностей человеку доставляет и повышенная патологическая активность иммунной системы. К ее проявлениям прежде всего относится аллергия. Атопический и контактный аллергический дерматит, аллергический ринит и синусит, бронхиальная астма, поллиноз, пищевая и лекарственная аллергия - все это проявления избыточного иммунного ответа.
Кроме того, повышена активность иммунной системы при заболеваниях, когда нарушается распознавание "своего" и "чужого", так называемых аутоиммунных болезнях. Мишенью для лимфоцитов и антител могут быть самые различные собственные органы, ткани и клетки организма, например поджелудочная железа (и тогда развивается сахарный диабет I типа), сперматозоиды (следствием бывает мужское бесплодие), яичники (итог - тяжелые формы течения климактерического синдрома), головной мозг (развивается рассеянный склероз) и т.д.
Различают 5 классов антител - иммуноглобулинов IgG, IgD, IgM, IgE и IgA.
IgA держит линию обороны на всех слизистых, начиная кишечником и кончая конъюнктивами.
IgE. Уровень антител этого класса - это косвенный показатель готовности иммунной системы к аллергическим реакциям. При лабораторных исследованиях определяют не только общее количество этих антител, но и повышение специфических IgE к тем или иным аллергенам, например, пыльце растений или клещам домашней пыли. Становится понятным, на какой фактор внешней среды организм отвечает аллергической реакцией.
IgM и IgG - основные показатели противоинфекционного иммунитета. IgG способен преодолевать плацентарный барьер, ему принадлежит главная роль в защите от инфекций в течение нескольких первых недель после рождения.
Знание - сила
Наука, изучающая иммунитет и болезни, связанные с его расстройствами, - иммунология - одна из самых стремительно развивающихся областей медицины и биологии. Детально изучены механизмы нормального иммунитета и развития иммунопатологических состояний, предложены и активно используются в медицине различные методики оценки состояния иммунитета, лекарственные препараты, нормализующие иммунитет - различные по своей направленности иммуномодуляторы.
Широко распространенным методом оценки состояния иммунитета является исследование иммунного статуса. Это исследование включает подсчет общего числа лимфоцитов и их различных типов, определение их функций, определение уровня иммуноглобулинов разных классов в крови.
Полученные результаты исследования иммунного статуса - иммунограмма - позволяют выявить отклонения от нормальных показателей иммунитета и в соответствии с ними назначить лечение.
Выход из сложной ситуации
Существует несколько правил проведения иммунокоррекции.
Скажем сразу: иммуномодуляторы - сильные препараты, принимать их самостоятельно, без консультации врача-иммунолога может быть просто опасно. Сначала показано исследование иммунного статуса. Выявленные отклонения в иммунограмме, которые никак не отражаются на здоровье, не являются показанием для иммунокоррекции, поскольку грамотный подход - это лечить не анализы, а человека.
Неоценимую помощь могут оказать иммунологические методы исследования и в диагностике аллергии. На основании результатов такого исследования человеку, иммунная система которого неадекватно мощно отвечает на контакт с тем или иным веществом, даются индивидуальные рекомендации. Они будут включать не только лечебные мероприятия, но и профилактические, которые позволят уменьшить частоту контактов с причинным аллергеном и, таким образом, уменьшить частоту обострений.
ТРУДОВЫЕ БУДНИ ИММУННОЙ СИСТЕМЫ
Организм постоянно испытывает натиск со стороны "чужаков". Это внешние и внутренние микробные факторы, паразиты, собственные измененные клетки. Противостоит этому давлению иммунная система. Клетки иммунной системы постоянно отслеживают, не происходит ли вторжение "чужих" в организм и нет ли "измены среди своих" . Таким образом иммунная система защищает организм от инфекций и от раковых клеток. Только за счет правильной работы иммунной системы сложно устроенные многоклеточные организмы могут сохранять здоровье на протяжении десятилетий. В процессе эволюции система распознавания "своего" и "чужого", "своего" и "измененного своего" развилась в такой степени, что появилась отдельная система генов тканевой совместимости (MHC, major histocompatibility complex), называемая у человека HLA (human leukocyte antigens). Эта система кодирует белки клеточной поверхности, по которым люди отличаются друг от друга. Клетки, имеющие чужую конфигурацию HLA-белков, отторгаются иммунной системой организма. Поэтому при пересадке органов выясняют, насколько донор и реципиент совпадают по наиболее важным HLA-антигенам. Если донор и реципиент по ним совпадают, пересаженный орган приживается, а если не совпадают, то отторгается.
ЧЕМ ХУЖЕ, ТЕМ ЛУЧШЕ!
Плод наследует половину своих белков от отца и поэтому в большинстве случаев не совпадает с матерью по HLA-антигенам, а значит, может вызывать на себя мощную атаку со стороны иммунной системы матери. Однако в норме не только не происходит отторжения зародыша, но, наоборот, для него создаются особо благоприятные условия. Это становится возможным только благодаря особым механизмам переключения иммунного ответа материнского организма с агрессивного на дружественный и кооперативный. Парадоксальным образом отличие ребенка от матери по антигенам тканевой совместимости становится сигналом к включению механизмов сохранения и поддержки беременности. Чем больше различаются супруги по HLA-антигенам, тем меньше вероятность развития проблем во время беременности.
о как.... ... первый раз слышу....
А вот сходство антигенов тканевой совместимости у супругов в некоторых случаях может приводить к прерыванию беременности на малых сроках или к бесплодию. Такие состояния поддаются диагностике и лечению (лимфоцитоиммунотерапия).
ЧТОБЫ И ВОЛКИ БЫЛИ СЫТЫ, И ОВЦЫ ЦЕЛЫ….
Развитие "особого положения" (иммунологи говорят - иммунологической привилегированности) матки во время беременности является иммунологическим компромиссом между интересами матери и плода. С одной стороны, сохранение беременности требует ограничения специфической реакции матери на чужеродные белки плода. С другой стороны, такое изменение реактивности материнского организма не должно наносить ущерба функции защиты обоих организмов от инфекций. Иными словами, в единственном случае не отторгая "чужое" - находящийся в матке плод, при всех прочих столкновениях с "чужим" иммунная система должна дать достойный отпор. Иммунологический компромисс во время беременности достигается вследствие тонкой перестройки баланса между системами врожденного и приобретенного иммунитета.
Врожденный иммунитет - это древняя и эффективная система неспецифической защиты от бактерий и паразитов. Системы врожденного иммунитета распознают общие структуры, свойственные болезнетворным микроорганизмам и паразитам, и уничтожают их. Понятно, что это никак не затрагивает растущего в матке малыша.
Приобретенный иммунитет - система специфического, прицельного реагирования на антигены - мог бы быть опасным для развивающейся беременности, и именно его работа подвергается определенной перестройке. Одно звено специфического иммунитета - клетки, уничтожающие все чужое, - подавляется, зато другое - антитела - работает очень активно. Антитела (иначе говоря, иммуноглобулины) из материнской крови активно транспортируются через плаценту к плоду и обеспечивают защиту обоих организмов от бактериальных и вирусных инфекций. Такой тип функционирования иммунной системы матери во время беременности позволяет очень эффективно справляться с большинством микробных угроз, но при встрече беременной женщины с вирусами, с которыми раньше никогда контакта не было, возможно ослабление иммунной защиты материнского организма. В таких случаях вирус, проникший в кровь матери и пытающийся проникнуть к плоду через плаценту, встречает дополнительную линию обороны: систему противовирусных факторов (интерферонов) плаценты. Плацента запускает выработку целого ряда мощных интерферонов. Эта линия обороны позволяет не допустить проникновения вирусов к плоду.
Таким образом, во время беременности никакого иммунодефицита, о котором так часто говорили совсем недавно, нет. Речь идет только о специфичном для беременности типе функционирования иммунной системы.
ЦИР рекомендует иммунологическое и гемостазиологическое обследование, при подозрении на иммунологическое бесплодие:
• панель аутоантител к фосфолипидам, ДНК, щитовидной железе, фактору роста нервов;
• общий гомоцистеин крови;
• иммунограмма.
Дополнительное при риске осложнений беременности (невынашивание беременности или бесплодие в анамнезе, хронические заболевания у супругов, осложненное течение предыдущей беременности, неудачные попытки ЭКО, генитальные инфекции, общие инфекции):
• HLA DR B1 - типирование супругов;
• исследование смешанной культуры лимфоцитов супругов;
• выявление антиспермальных антител в шейке матки, в сперме, в крови у обоих супругов;
• определение полиморфизма генов цитокинов;
• гемостазиограмма;
• выявление мутации генов системы гемостаза.
Специальное при наличии контактов с вредными факторами у супругов, бесплодии неясного генеза, невынашивании беременности, аномалиях развития плода в анамнезе:
• цитогенетическое обследование супругов с анализом аберраций;
• экологическое обследование жилища;
• определение уровня тяжелых металлов в крови.
ВСЕ ПОД КОНТРОЛЕМ
Иммунологическая привилегированность матки во время беременности - понятие достаточно условное. Иммунная система матери "видит" структуры плодного яйца и только временно - в течение нескольких месяцев - дает ему "право на жизнь". Таким образом, существование плода в полости матки не имеет почти ничего общего с существованием приживленного трансплантата. Это существование в отмеренных сроках. Плацента подвергается мощнейшему биохимическому давлению со стороны материнского организма. За 9 месяцев своей работы этот орган достигает такой степени изношенности, которая в других тканях развивается к глубокой старости.
Степень проникновения ворсинок плаценты вглубь материнских тканей тоже контролируется на ранних сроках иммунными клетками матки. Если этот процесс протекает с отклонениями, уже на ранних сроках беременности создаются условия для возникновения тяжелых видов акушерской патологии второй половины беременности (внутриутробная гипоксия плода, гестозы, отставание развития плода). Поэтому очень большое значение имеет диагностика до беременности отклонений со стороны иммунной системы будущей матери. Иммунограмма (специальное исследование крови) позволяет выявить те отклонения, которые могут повредить течению беременности. Обнаружение признаков иммунодефицита или хронической вирусной инфекции позволяет провести лечение и предотвратить развитие целого ряда инфекционных осложнений во время беременности, в родах и после родов. Специальное иммунологическое исследование будущей матери позволяет еще до зачатия выявить женщин с такими типами иммунной конституции, при которых велика вероятность развития проблем во время беременности. Это также позволяет провести соответствующую коррекцию до и во время беременности и снизить риск развития осложнений.
ПРЕДУПРЕЖДЕН - ЗНАЧИТ, ВООРУЖЕН
Существует целый ряд отклонений иммунного ответа материнского организма - так называемые аутоиммунные состояния, заключающиеся в выработке повышенных уровней антител против собственных структур. В норме в крови всегда присутствует небольшое количество этих факторов, не вызывающих развития патологии.
У некоторых женщин обнаруживается повышение уровня антител против собственных структур организма (аутоантител). Это антитела к фосфолипидам, ДНК, белкам щитовидной железы, фактору роста нервов. Такие антитела могут вызывать целый ряд проблем: невынашивание беременности, ускоренное старение плаценты, нарушение плацентарного кровообращения, неблагоприятное воздействие на развитие плода. Подобные нарушения желательно выявлять еще до беременности. Большинство из них поддается лечению. В некоторых случаях заподозрить риск развития подобных проблем позволяет HLA-типирование матери (см. выше).
Целый ряд проблем с функционированием плаценты при аутоиммунных состояниях возникает в результате развития закупорки (тромбозов) сосудов плаценты. Этот риск значительно повышается при одновременном наличии дефектов системы свертывания крови (нарушении гемостаза). Поэтому иммунологические отклонения и нарушения системы гемостаза выделяются в отдельную группу проблем течения беременности. Для диагностики отклонений системы гемостаза проводятся специальные исследования: гемостазиограмма с анализом на волчаночный антикоагулянт, определение уровня общего гомоцистеина крови, исследование на мутации системы гемостаза (мутации генов метилентетрагидрофолатредуктазы и протромбина, лейденская мутация). При обнаружении отклонений в этих анализах специальная терапия, проводимая до и во время беременности позволяет доносить беременность до конца и родить здорового ребенка.
Тема бесплодия стара как мир. В Библии вы прочтете о Рахили, которую Господь наказал бесплодием за то, что она беспричинно ревновала своего мужа. Лишь через 20 лет мучений Рахиль родила первого ребенка. В сказках разных народов существуют сюжеты о бесплодии (вспомните Снегурочку, Дюймовочку, мальчика с пальчик и других удочеренных и усыновленных героев).
Иногда бесплодие монархов приводило к тяжелым последствиям не только в семейной жизни, но и в существовании целых народов. Так, потомок французского короля Филиппа IV Красивого английский король Эдуард III предъявил свои права на оставшийся, по его мнению, без наследника французский престол, что и послужило началом Столетней войны.
А за много лет до этого магистр орден тамплиеров, отправленный Филиппом на костер, из пламени проклял короля и весь его род до седьмого колена. Три сына Филиппа царствовали недолго и умерли бездетными. И лишь дочь, выйдя замуж за английского короля, родила Эдуарда, который принес на родину матери кровь, огонь и смерть.
Но еще более удивительна история знаменитой красавицы Элеоноры Аквитанской, жены французского короля Людовика VII. За 12 лет брака Элеонора родила королю лишь двух дочерей, Людовик же требовал сына - продолжателя рода. Он настоял на разводе по этой причине. 32-летняя красавица (почти пожилая, по понятиям XII века) получив несколько предложений руки и сердца, выбрала английского короля Генриха Плантагенета и родила ему... четырех сыновей! Людовик был посрамлен в глазах всей Европы. Одним из этих сыновей был знаменитый король Ричард Львиное сердце...
ПОДВЕДЕМ ИТОГИ
Современные исследования показали, что иммунологические взаимодействия организмов матери и плода определяют течение фактически всех этапов беременности от зачатия до родов. Такие факторы, как инфекции, хронические воспалительные процессы, аборты, проводившаяся ранее антибиотикотерапия, могут нарушать тонкий иммунологический баланс между матерью и плодом и приводить к различным нарушениям течения беременности, преждевременным родам и т. п. Целый ряд состояний, как-то: обострение молочницы, бактериальный вагиноз, дисбактериоз кишечника, хронические запоры, обострение мочевых инфекций - может являться отражением дисбаланса иммунной системы во время беременности. Во всех этих случаях предпосылки отклонений, как правило, закладываются еще до беременности и касаются баланса между иммунной системой, нормальной, условно-патогенной и патогенной микрофлорой. Своевременная диагностика и лечение дисбактериоза до беременности позволяет уменьшить вероятность развития подобных проблем.
Изучение иммунологического взаимодействия в системе мать-плацента-плод позволило не только понять истинную причину развития многих акушерско-гинекологических проблем, но и разработать эффективные и безопасные методы лечения. Во многих случаях правильная и своевременная диагностика позволяет применить простые и эффективные меры профилактики осложнений и избежать применения малоэффективных, устаревших и потенциально опасных для плода методов лечения.
Методы иммунологии репродукции позволяют корригировать все известные отклонения безопасными для плода способами
Мужское бесплодие
Основной причиной мужского бесплодия является нарушение качества спермы. В отличие от женщин, фертильность мужчин снижается с возрастом незначительно. Причиной нарушения качества спермы бывают, как правило, преобретенные заболевания, о которых сказано ниже. В некоторых случаях бесплодие у мужчин бывает врожденным.
Выделяют несколько основных нарушений качества спермы:
олигоспермия,
астеноспермия,
тератоспермия,
аспермия.
Олигозооспермя (олигоспермия) - это снижение общей концентрации сперматозоидов. В норме на 1мл спермы приходится более 20 миллионов сперматозоидов.
Астенозооспермия (астеноспермия) - уменьшение процентного содержания быстрых сперматозоидов. Именно быстрые сперматозоиды способны оплодотворить яйцеклетку. Если их содержание снижается, уменьшается и вероятность наступления беременности. Всермирная организация здравооохранения (ВОЗ) разделила все сперматозоиды на 4 группы в зависимости от их подвижности: А - активно прогрессивные (быстро подвижные вперед), В - слабо прогрессивные (медленно подвижные вперед), С- подвижные на месте, Д - неподвижные. По стандартам ВОЗ в норме более 20% сперматозоидов должны принадлежать к группе А и более 50% сперматозоидов соответствовать в сумме группам А+В.
Оценка спермограммы по критериям, отличным от критериев ВОЗ, уменьшает ее информативность и диагностическую ценность и позволяет использовать ее только в том учреждении, где она была сделана.
Тератозооспермия (тератоспермия) - нарушение строения сперматозоида (его морфологии). Если более 14% сперматозоидов имеют обычную структуру - это норма. Если количество нормальных форм снижено до 5% - это абсолютное показание к процедуре ИКСИ. При содержании нормальных форм от 13 до 6% возможно проведение различных методов лечения.
Аспермия - отсутствие сперматозоидов в эякуляте. Аспермия может быть связана с закупоркой или недоразвитием семявыносящих протоков (обструктивная аспермия) или нарушением продукции сперматозоидов (необструктивная аспермия). Недоразвитие семявыносящих протоков и необструктивная аспермия часто имеют генетические причины
Нередко встречаются смешанные формы, например: олигоастеноспермия (снижена как общая концентрация, так и процентное содержание быстрых сперматозоидов), олиго-астено-тератозооспермия (снижены концентрация, процентное содержание быстрых сперматозоидов, содержание нормальных форм ).
Концентрация, подвижность и морфология сперматозоидов оказывают существенное влияние на вероятность наступления беременности.
Причиной ухудшения качества спермы может быть нарушение продукции сперматозоидов или их выделения.
Если олигогоспермия связана с нарушением выделения сперматозоидов (закупоркой семявыносящих путей, т.е. обструкцией), ее называют обструктивной (обструктивная олигоспермия). Если олигоспермия связана с нарушением продукции сперматозоидов, то это необструктивная олигоспермия.
Причиной недостаточной выработки сперматозоидов могут быть:
• Эпидемический паротит (свинка), перенесенный в детстве
• Неопущение яичек
• Гормональные нарушения
• Диабет
• Оперированные опухоли
• Генетические причины
• Стресс
• Инфекции
• Факторы окружающей среды
• Злоупотребление никотином и алкоголем
Нарушение транспорта (выделения) сперматозоидов может быть вызвано воспалительным процессом в прошлом, варикозным расширением вен яичка (варикоцеле), врожденными нарушениями (переход в генетические причины этого же раздела). В этом случае, хотя их вырабатывается достаточно, они не попадают в репродуктивный тракт женщины, т.к. проходимость семявыносящих путей нарушена. Причиной может явиться стерилизация в прошлом.
Нередко не удается однозначно указать причину.
Недостаточное количество сперматозоидов или нарушение их качества является частой причиной мужского бесплодия.
Генетические причины
Наиболее частые генетические причины мужского бесплодия:
Причиной тяжелой олигозооспермии*(снижении количества сперматозоидов в эякуляте) и азооспермии* (отсутствие сперматозоидов в эякуляте) нередко бывают генетические нарушения. Это
- нарушение количества хромосом
- структурные аберрации хромосом (транслокации)
- микроделеции Y хромосомы
- мутации в гене муковисцидоза.
Численные и структурные аномалии хромосом.
У мужчин с нарушением сперматогенеза, численные и структурные аномалии хромосом (транслокации) встречаются в 30 раз чаще, чем в популяции. Частота хромосомных нарушений у мужчин с необструктивной азооспермией составляет 10-15%, с олигозооспермией 4-7%. Наиболее частой количественной хромосомной патологией при азооспермии (в 10% случаев) является синдром Клайнфельтера - кариотип - 47,XXY.
Нарушения количества хромосом и транслокации можно выявить с помощью цитогенетического метода (кариотипирования).
Микроделеция Y хромосомы - это выпадения определенных участков Y хромосомы - AZF локуса (фактора азооспермии).
AZF локус находится в длинном плече Y-хромосомы (Yq11). Полагают, что гены, расположенные в этом локусе, играют важную роль в процессе сперматогенеза. У 20-30% мужчин с необструктивной азооспермией и у 3-7% мужчин с олигозооспермией выявляют отсутствие (делецию) AZF локуса.
Выявить микроделецию Y хромосомы можно с помощью генетического анализа AZF локуса. Обструктивная азооспермия и муковисцидоз.Обструктивная азооспермия* в 25% случаев является следствием одностороннего или двухстороннего врожденного отсутствия семявыносящих протоков (congenital bilateral absence of the vas deferens -CBAVD). У 60-70% пациентов c врожденным отсутствием семявыносящих путей выявляют мутацию* хотя бы в одном из двух генов муковисцидоза а у 30%-40% пациентов мутация обнаруживаются в обоих генах.
Ген муковисцидоза (CFTR) кодирует трансмембранный регуляторный белок муковисцидоза. Ген находится на аутосоме*, а каждая аутосома имеет пару и, следовательно, у каждого человека имеется две копии этого гена. Наличие мутаций в обеих копиях гена муковисцидоза ведет, как правило, к развитию самого распространенного наследственного аутосомно-рецессивного моногенного заболевания - муковисцидоза.
Муковисцидоз или кистозный фиброз- тяжелое системное заболевание, поражающее весь организм и в первую очередь органы дыхания и пищеварения. В России средняя продолжительность жизни больных с тяжелой формой муковисцидоза составляет 16 лет. В европейских странах на 2 500 - 5 000 новорожденных рождается один больной муковисцидозом. В Москве ежегодно рождается 50 больных муковисцидозом детей.
Врожденное отсутствие семявыносящих путей считают легкой формой муковисцидоза.
Причиной заболевания ребенка является наличие мутации в одной из копий гена CFTR у обоих его родителей. При этом у родителей может не быть никаких проявлений болезни.
Наиболее характерное проявление носительства мутации в гене (наличие одной мутантной и одной нормальной копии гена) - одностороннее или двухстороннее отсутствие семявыносящих протоков.
Наличие у мужчины обструктивной азооспермии неясной этиологии - это серьезное показание для молекулярно-генетической диагностики гена CFTR у него и его супруги.
Антифосполипидный синдром как причина бесплодия или причины "привычного выкидыша" либо ЗБ
Клинические признаки Фосфолипидного синдрома: - тромбозы (артериальные, венозные, капилярные), ливедо, тромбопения...,
- необьяснимые (без анатомической, генетической или гормональной причины) самопроизвольными выкидышами ( 3 раза или больше) или
- смерть плода (1 раз или больше) после 10 недель без морфологических аномалий определяется при помощи УЗИ или гестатических анализов или
- преждевременные роды (1 раз или больше) до 34 недели морфологичекси нормальным ребёнком, но сопровождающиеся пре-эклампсией или серьёзной плацентарной недостаточностью.
Под термином "антифосфолипидный синдром" (АФС) объединяется группа аутоиммунных нарушений, характеризующаяся наличием в крови в высоком титре антител к содержащимся в плазме отрицательно заряженным мембранным фосфолипидам - фосфатидилсерину, кардиолипину и др., а также к связанным с этими фосфолипидами гликопротеинам (бета2-гликопротеину-I, аннексину V и/или протромбину). Другой важной характеристикой этого синдрома является нарушение ряда параметров свертываемости крови - развитие гипокоагуляции в различных так называемых фосфолипид-зависимых тестах, выполняемых на бедной тромбоцитами плазме (БТП). Эта гипокоагуляция, которая обозначается как наличие в плазме крови антикоагулянтов волчаночного типа (АВТ), устраняется или становится значительно менее выраженной при добавлении к БТП эмульсии нормальных фосфолипидных мембран, полученных из разрушенных тромбоцитов, либо эритрофосфатида [2,5].
Антифосфолипидный синдром является одним из наиболее часто встречающихся видов тромбофилии, в связи с чем его распознавание должно включаться в диагностический процесс во всех случаях ранних и, особенно, рецидивирующих венозных и артериальных тромбозов различной локализации, тромбоэмболий, динамических нарушений мозгового кровообращения и ишемических инсультов, в том числе протекающих с синдромами мигрени, нарушениями памяти, парезами, эпи-синдромом, нарушениями зрения и другими церебрально-сосудистыми проявлениями, а также при упорном невынашивании беременности (внутриутробная гибель плода, выкидыши), наличии ливедо, умеренной тромбоцитопении, сочетающейся с тромбозами и ишемическими явлениями, ложно положительной реакцией Вассермана и другими проявлениями [1,3,4,9,25,]. При этом следует учитывать, что наряду с так называемым "первичным антифосфолипидным синдромом" часты случаи его сочетания с системной красной волчанкой, узелковым периартериитом и другими заболеваниями аутоиммунной природы, а также с вирусными и лимфопролиферативными болезнями, меняющими иммунный статус организма. Эти формы обозначаются как "вторичный АФС" и в их симптоматику входят как признаки основного заболевания, так и АФС. К вторичному АФС могут быть отнесены и случаи этой формы патологии, возникающие вследствие ряда лекарственных воздействий, которые трактуются как гаптеновые иммунные антифосфолипидные синдромы.
Причины невынашивания беременности
Рассмотрим более подробно влияние основных факторов приводящих к невынашиванию беременности и особенности лечебно-диагностических мероприятий в этих ситуациях.
Генетические нарушения
Генетические нарушения, приводящие к самопроизвольному прерыванию беременности составляют около 5 % в структуре причин данной патологии. От 40 до 60 % выкидышей, которые вообще происходят на ранних сроках беременности обусловлены именно хромосомными аномалиями зародыша. Так, при аутосомной трисомии, которая является наиболее частым типом хромосомной патологии, эмбрион, как правило, отсутствует (анэмбриония) или имеются множественные пороки его развития. Большинство аутосомных трисомий является результатом отсутствия расхождения хромосом во время первого митотического деления ооцита, причем частота этого явления увеличивается с возрастом матери. К другим хромосомным нарушениям относятся какие, как моносомия Х; триплоидия и тетраплоидия; транслокация; различные формы мозаицизма, двойные трисомии и другая редкая патология. Возникающие вследствие хромосомной патологии самопроизвольные выкидыши при беременности малого срока служат отражением универсального биологического природного механизма естественного отбора, обеспечивающего рождение здорового потомства. Хромосомные аномалии могут быть обнаружены только при определении кариотипа, с помощью специальных технологий.
Инфицирование плода
Невынашивание беременности вследствие воспалительного процесса обусловлено проникновением возбудителей инфекции из материнского организма через плаценту к плоду. Наличие микроорганизмов у матери может быть бессимптомным или сопровождаться характерными признаками воспалительного заболевания. От матери в организм плода могут проникать бактерии (грамотрицательные и грамположительные кокки, листерии, трепонемы и микобактерии), простейшие (токсоплазма, плазмодии) и вирусы. Плод инфицируется зараженными околоплодными водами или инфекционными агентами, распространяющимися по околоплодным оболочкам и далее, по пуповине к плоду. Некоторые острые инфекции, сопровождающиеся выраженной интоксикацией и повышенной температурой могут стимулировать повышение сократительной активности матки и тем самым привести к прерыванию беременности. Кроме того, возбудители инфекции могут приводить к нарушению структуры плодных оболочек, что обусловливает преждевременное излитие околоплодных вод и прерывание беременности. Следует отметить, что влияние инфекции на плод зависит от состояния его организма и срока беременности. Тяжесть поражения и распространенность патологического процесса у эмбриона/плода зависят от способности его противостоять инфекции, от вида, и количества проникших микроорганизмов, продолжительности заболевания матери, состояния ее защитно-приспособительных механизмов и других факторов. Учитывая отсутствие сформированного плацентарного барьера в первом триместре, представляют опасность любые виды инфекции. В это время наиболее частыми осложнениями беременности являются патология развития плода и самопроизвольный выкидыш.
В качестве основного источника инфицирования плода чаще всего служат очаги инфекции, расположенные во влагалище и шейке матки. Наличие неспецифических воспалительных заболеваний влагалища и шейки матки (острый или хронический эндоцервицит, структурно-функциональная неполноценность шейки матки) являются одним из предполагающих факторов аналогичного воспалительного процесса в эндометрии. Этот воспалительный процесс усугубляет вероятность инфицирования плодного пузыря и тем самым является важной причиной раннего прерывания беременности. Инфекционные процессы во влагалище и в шейке матки относятся к группе заболеваний, последствия которых во время беременности в значительной степени можно предотвратить путем их своевременного выявления и проведения соответствующего лечения. Исследования мазков помогают сориентироваться в возможной патологии и определиться в отношении необходимости, последовательности и объема дополнительных исследований. К сожалению, лечебные мероприятия в ранние сроки беременности (до 12 недель) ограничены в связи с опасностью использования некоторых медикаментозных средств в период эмбриогенеза. Тем не менее, при выраженном воспалительном процессе, осложненном течении беременности, а также при структурно-функциональной неполноценности шейки матки возможно применение некоторых препаратов. Вопрос об использовании тех или иных препаратов решается только строго индивидуально лечащим врачом, и последующее лечение осуществляется под врачебным контролем. Самолечение может быть весьма опасным, и привести к негативным последствиям для здоровья.
Эндокринные факторы невынашивания беременности
К эндокринным факторам невынашивания беременности, которые выявляются в 17-23 % случаев, относятся: недостаточность второй (лютеиновой) фазы менструального цикла; нарушение со стороны надпочечников; заболевания щитовидной железы; сахарный диабет и т.п. Для полноценной секреторной трансформации и подготовки эндометрия к имплантации оплодотворенной яйцеклетки необходима достаточная концентрация эстрогенов, прогестерона и сохранение их нормального соотношения в течение менструального цикла и, особенно во второй фазе цикла. Результаты гормонального обследования свидетельствуют о наличии неполноценной лютеиновой фазы цикла у 40 % женщин с привычным невынашиванием беременности и у 28 % с бесплодием и регулярным ритмом менструаций. Недостаточности второй фазы менструального цикла часто сопутствуют: нарушения роста и полноценного созревания фолликулов; неполноценная овуляция; патология желтого тела. Гормональная недостаточность яичников проявляется также снижением уровня эстрогенов в течение менструального цикла и изменением соотношения между эстрогенами и прогестероном, особенно в лютеиновой фазе. Возможной причиной нарушения созревания фолликулов является патологическое состояния яичников, которое может быть обусловлено хроническим воспалительным процессом, оперативными вмешательствами на яичниках, что в свою очередь приводит к снижению их функциональной активности, особенно у женщин старше 35 лет. На фоне происходящих гормональных изменений нарушается структура эндометрия, что в конечном итоге, препятствует имплантации оплодотворенной яйцеклетки и нормальному развитию беременности, а нарушение функции желтого тела, секретирующего недостаточное количество прогестерона, является причиной самопроизвольного выкидыша на ранних сроках беременности. Для коррекции данной патологии назначают препараты на основе прогестерона.
Гиперандрогения
Гиперандрогения представляет собой патологическое состояние, которое обусловлено повышенным уровнем андрогенов при определенных заболеваниях яичников или надпочечников. Гиперандрогения является причиной самопроизвольного выкидыша у 20-40 % женщин. Независимо от вида гиперандрогении прерывание беременности наступает на ранних сроках и протекает по типу анэмбрионии или неразвивающейся беременности. С каждым последующим выкидышем характер гормональных нарушений становится все более тяжелым, и в 25-30 % случаев к проблеме невынашивания присоединяется вторичное бесплодие. Во время беременности у пациенток с гиперандрогенией наблюдается три критических периода, когда происходит повышение уровня андрогенов в организме матери за счет андрогенов, синтезируемых плодом: в 12 - 13 нед; в 23 - 24 нед и в 27 - 28 нед.
При гиперандрогении, выявленной до беременности, проводится подготовительная терапия дексаметазоном, доза которого подбирается индивидуально, а эффективность лечения постоянно контролируется путем определения уровня андрогенов 1 раз в месяц. Длительность терапии до наступления беременности составляет 6-12 мес. и, если в течение этого времени беременность не наступила, следует подумать о возникновении вторичного бесплодия. Во время беременности доза и длительность приема препарата определяются особенностями клинического течения беременности, наличием симптомов угрозы прерывания, а также динамикой уровня гормонов. Сроки прекращения приема дексаметазона колеблются от 16 до 36 нед и у каждой пациентки определяются индивидуально.
У пациенток с заболеваниями щитовидной железы по типу гипо-, гипертиреоза, аутоиммунного тиреоидита и др. рекомендуется устранение выявленных нарушений до наступления следующей беременности, а также подбор дозы тиреоидных гомонов и клинико-лабораторный контроль в течение всей беременности.
Беременность у женщин с сахарным диабетом рекомендуется после обследования у эндокринолога и коррекции основного заболевания. Во время беременности пациентка находится под наблюдением как эндокринолога, так и гинеколога и тактика ведения беременности и характер родоразрешения решаются в зависимости от состояния здоровья пациентки.
Невынашивание беременности вследствие воздействия иммунных факторов
Частота невынашивания беременности вследствие воздействия иммунных факторов составляет 40 - 50 %. При изучении роли иммунологического фактора в клинике невынашивания беременности выявлены две группы нарушений: в гуморальном и клеточном звеньях иммунитета. Нарушения в гуморальном звене иммунитета связаны с антифосфолипидным синдромом. Второй, не менее сложный механизм невынашивания беременности обусловлен нарушениями в клеточном звене иммунитета, что проявляется ответной реакцией организма матери на отцовские антигены эмбриона. В этой группе пациенток наиболее четко определяется взаимосвязь между гормональными и иммунными факторами. Считают, что среди этих механизмов значительную роль играет прогестерон, который участвует в нормализации иммунного ответа на ранних стадиях беременности. Считают, что необъяснимые формы невынашивания беременности могут быть обусловлены именно нарушениями в клеточном и гуморальном звеньях иммунитета. Важную роль в предупреждении самопроизвольных выкидышей и поддержании беременности на ранних сроках играет воздействие на рецепторы прогестерона. В связи с этим прогестерон назначают с целью подготовки к беременности и предупреждения самопроизвольных выкидышей. Отмечено, что иммуномодулирующее действие гормонов имеет важное значение для поддержания нормальной функции эндометрия, стабилизации его функционального состояния и расслабляющего действия на мускулатуру матки. Полагают, что защитное действие прогестерона, в частности стабилизация и снижение тонуса эндометрия, является следствием снижения продукции простагландинов клетками эндометрия, а также блокирование освобождения цитокинов и других медиаторов воспаления.
Патология половых органов
Органическая патология половых органов, которая является фактором невынашивании беременности бывает двух видов - врожденная и приобретенная. К врожденной патологии (пороки развития) относятся: пороки развития собственно матки; истмикоцервикальная недостаточность; аномалии расхождения и ветвления маточных артерий. К приобретенная патологии относят: истмикоцервикальную недостаточность; синдром Ашермана; миому матки; эндометриоз. Частота самопроизвольных выкидышей у женщин с пороками развития матки на 30 % выше, чем в популяции. В то же время многие женщины с теми или иными нарушениями со стороны матки без каких-либо проблем вынашивают беременность.
Прерывание беременности при пороках развития матки, в основном, связано с нарушением процессов имплантации плодного яйца, неполноценными секреторными превращениями эндометрия вследствие сниженной васкуляризации, тесными пространственными взаимоотношениями внутренних половых органов, функциональными особенностями миометрия, повышенной возбудимостью инфантильной матки. Угроза прерывания наблюдается на всех этапах беременности. При внутриматочной перегородке риск самопроизвольного прерывания беременности составляет 60 %. Выкидыши чаще происходят во II триместре. Если эмбрион имплантируется в области перегородки, аборт происходит в I триместре, что объясняется неполноценностью эндометрия в этой области и нарушением процесса плацентации.
Аномалии отхождения и ветвления маточных артерий приводят к нарушениям кровоснабжения эмбриона и плаценты и, соответственно, к самопроизвольному прерыванию беременности. Внутриматочные синехии являются причиной прерывания беременности в 60-80 % при данной патологии, что зависит от места расположения синехий и степени их выраженности.
Самопроизвольный аборт при наличии миомы матки связан с недостаточностью прогестерона, повышенной сократительной активностью матки, нарушением питания в миоматозных узлах, и изменением пространственных взаимоотношений между размерами узлов миомы и растущим плодным яйцом. Патогенез привычного самопроизвольного аборта при эндометриозе до конца не изучен и возможно связан с иммунными нарушениями, а также с собственно патологическим состоянием эндо- и миометрия.
Диагноз пороков развития и других патологических состояний матки устанавливают на основании клинического и гинекологического исследования, УЗИ, рентгенологического исследования, гистеро- и лапароскопии. В настоящее время большую часть органической патологии, вызывающей привычный самопроизвольный аборт, скорригировать с помощью пластических операций. В ходе гистероскопии можно удалить субмикозный миоматозный узел, разрушить внутриматочные синехии, убрать внутриматочную перегородку.
Истимико-цервикальная недостаточность
Истимико-цервикальная недостаточность чаще является следствием травматических повреждений шейки матки при внутриматочных вмешательствах, при абортах и в родах. Частота истимико-цервикальной недостаточности колеблется от 7,2 до 13,5 %. Беременность в случае истимико-цервикальной недостаточности обычно протекает без симптомов угрозы прерывания. Жалоб беременная может и не предъявлять. Определяется нормальный тонус матки. При влагалищном исследовании выявляется укорочение и размягчение шейки матки, шеечный канал свободно пропускает палец за область внутреннего зева. При повышении внутриматочного давления плодные оболочки выпячиваются в расширенный шеечный канал, инфицируются и вскрываются.
При наличии истимико-цервикальной недостаточности прерывание беременности происходит, как правило, во II и III триместрах и начинается с излития околоплодных вод. В настоящее время отмечается тенденция к увеличению частоты функциональной истимико-цервикальной недостаточности, имеющей место при эндокринных нарушениях (неполноценная лютеиновая фаза, гиперандрогения). Для коррекции истимико-цервикальной недостаточности накладывают швы на шейку матки. Вопрос о наложении шва на шейку матки решается индивидуально в каждой конкретной клинической ситуации. Оптимальным сроком для наложения беременной шва является 14-16 нед, в отдельных случаях операция может быть произведена позже, в 22-24 нед. При благоприятной ситуации шов снимают в 37-38 нед или в любой срок при появлении родовой деятельности.
Другие причины невынашивания беременности
К другим факторам, которые составляет около 10 % среди всех причин невынашивания беременности относятся: неблагоприятные факторы внешней среды, в том числе экологические; воздействие лекарственных препаратов, лучевой терапии; инфекционные и вирусные заболевания во время беременности; заболевания партнера, в том числе нарушение сперматогенеза; половая жизнь во время беременности; тяжелая физическая нагрузка; стресс.
Следует отметить, что тщательное и полное обследование женщин до беременности, особенно после самопроизвольных выкидышей, достоверная диагностика причин невынашивания беременности, своевременное и обоснованное лечение, динамическое комплексное наблюдение во время беременности позволяют значительно снизить риск угрозы прерывания беременности.
Статья предоставлена медицинским центром "Арт-Мед".
Акушерский прием (консультации профессоров).
Но если опять разговор о гормонах, то приведу тескт, для расшифровки гормончиков. А именно что за что отвечает ну и все в этом направлении.
Тиреотропные гормоны (ТТГ) управляют работой щитовидной железы и выработкой ее гормонов.
Гормоны щитовидной железы
В древние времена ученые считали, что щитовидная железа у женщин существует, чтобы женская шея была более гладкой и красивой. Как выяснилось, ЩЖ несет не только эстетическую, но еще и практическую нагрузку, так как ее гормоны отвечают за обмен веществ в организме. Эти гормоны называются тиреоидными. Их два: тироксин (Т4) и трийодтиронин (Т3) (Подробнее о них на 6 полосе). Кроме того, гормоны ЩЖ помогает соматотропному гормону в осуществлении функции роста.
Гормоны поджелудочной железы
Два основных - инсулин и глюкагон. Они работают в балансе, регулируя содержание сахара в крови.
Инсулин снижает содержание сахара, оказывает влияние на жировой обмен. Нарушение секреции инсулина - причина сахарного диабета. Необходимость в инсулине возникает, когда в крови повышается содержание глюкозы. Инсулин поступает в кровь и, сначала делает мембраны клеток организма более проницаемыми для глюкозы. Далее он способствует превращению глюкозы в гликоген, который откладывается в печени и мышцах. Так содержание сахара в крови снижается.
Глюкагон, наоборот, "извлекает" гликоген из хранилищ и повышает содержание сахара в крови.
Эти два гормона также принимают участие в управлении деятельностью самой поджелудочной железы, то стимулируя, то блокируя синтез пищеварительных ферментов.
Гормоны верхней коры надпочечников
Самый известный из всех - это адреналин, первый гормон, который ученым удалось изучить и синтезировать. Адреналин устойчиво ассоциируется со стрессом. Лишь только возникает угроза человеческому здоровью, надпочечники выбрасывают адреналин в кровь, после чего происходит мобилизация защитных средств организма (в частности, активизируются мозговая деятельность и сердечная функция). Этот эндокринный орган вырабатывает и другие важные гормоны.
Глюкостероиды (кортизон, кортикостерон, гидрокортизон) стимулируют усвоение углеродов, жиров и протеинов, тормозят развитие воспалительных процессов.
Минералокортикоиды активизируют обмен неорганических веществ - минералов, натрия, калия, хлоридов и, в пику гормонам предыдущей группы, стимулируют развитие воспалительных процессов.
Половые гормоны (эстрогены, андрогены, прогестерон) еще до рождения закладывают у плода дифференциацию первичных половых признаков. Позже они обеспечивают такие внешние признаки, как женственность и мужественность. Когда яичники перестают вырабатывать женские гормоны в достаточных количествах, им на помощь приходят половые гормоны, вырабатываемые в небольшом количестве надпочечниками. Они потребуются женщине в менопаузе и постменопаузе как источник силы и равновесия.
Андроген (мужской гормон), способствует развитию мускулатуры и волосяного покрова у женщин. кроме того, влияет на усиление работы сальных желез в период формирования женственности. Он стимулирует появление лобковых волос, специфических женских запахов, сбалансированное потоотделение, свойственное уже не детскому организму, а женскому. При нарушении этой функции появляются прыщи и чрезмерная волосатость. Еще андроген отвечает за баланс в организме женских и мужских гормонов.
Гормоны яичников
Их называют "ангелами-хранителями" атрибутов женственности. Девочка развивается по той же схеме, что и мальчик, пока яичники не начали производить главный женский гормон - эстроген. После чего формирование идет по женскому типу.
Эстроген - это общий термин, который группирует много разных веществ, обладающих одинаковым физиологическим действием. От него зависят такие признаки физической зрелости женщины, как менструации и беременность. От него зависит качество кожи, размер груди, распределение волос, рост и твердость костей, функции эндокринных желез и нервной системы, он влияет на эмоциональное состояние. Большинство внутренних органов имеют специфические рецепторы к эстрогену, и снижение его выработки отражается на каждом органе. Уменьшение выработки эстрогена приводит к климаксу. Эстроген является мощным контролером роста, останавливая, например, рост длинных костей (эстроген дает команду гипофизу, и тот уменьшает выделение гормона роста). Замедление - одна из функций, которыми яичники наделяют эстроген в период позднего детства у девочек.
Как уже говорилось, эстрогены вырабатываются также корой надпочечников, а еще - желтым телом, которое остается, когда яйцеклетка покинула фолликул и отправилась на встречу со своей судьбой - сперматозоидами.
Прогестерон также вырабатывается желтым телом во второй период цикла. Он стимулирует слизистую оболочку матки (эндометрий) и готовит "дом" для оплодотворенной сперматозоидом яйцеклетки.
В организме женщины вырабатывается тысячи различных гормонов, создающих замечательный баланс и гармонию, что врачи называют "нормальный гормональный фон". И в наших силах сделать так, чтобы эта гармония существовала как можно дольше.
ФСГ (фолликулостимулирующий гормон)
"Сдается" на 3-8 или 19-21 дни менструального цикла женщины, для мужчины - в любой день. Строго натощак. У женщин ФСГ стимулирует рост фолликулов в яичниках и образование эстрогена. В матке при этом растет эндометрий. Достижение критического уровня ФСГ в середине цикла приводит к овуляции.
У мужчин ФСГ является основным стимулятором роста семявыносящих канальцев. ФСГ увеличивает концентрацию тестостерона в крови, обеспечивая тем самым процесс созревания сперматозоидов и мужскую силу. Бывает, что гормон работает во всю силу, но не находится точки, где он востребован. Так случается, когда яички мужчины маленькие или пострадали от какой-то операции или инфекции.
ЛГ (лютеинизирующий гормон)
Сдается на 3-8 или 19-21 дни менструального цикла женщины, для мужчины - в любой день. Строго натощак. Этот гормон у женщины "дозревает" фолликул, обеспечивая секрецию эстрогенов, овуляцию, образование желтого тела. У мужчин, стимулируя образование глобулина, связывающего половые гормоны, повышает проницаемость семенных канальцев для тестостерона. Тем самым увеличивается концентрация тестостерона в крови, что способствует созреванию сперматозоидов.
Выделение лютеинизирующего гормона носит пульсирующий характер и зависит у женщин от фазы менструального цикла. В цикле у женщин пик концентрации ЛГ приходится на овуляцию, после которой уровень гормона падает и "держится" всю лютеиновую фазу на более низких, чем в фолликулярной фазе, значениях. Это необходимо для того, чтобы функционировало желтое тело в яичнике. У женщин концентрация ЛГ в крови максимальна в промежуток от 12 до 24 часов перед овуляцией и удерживается в течение суток, достигая концентрации в 10 раз большей по сравнению с неовуляторным периодом. Во время беременности концентрация ЛГ снижается.
В процессе обследования на предмет бесплодия важно отследить соотношение ЛГ и ФСГ. В норме до наступления менструации оно равно 1, через год после наступления менструаций - от 1 до 1.5, в периоде от двух лет после наступления менструаций и до менопаузы - от 1.5 до 2.
Патология женщины детородного периода (ФСГ и ЛГ)
Если исключается возможность гиперпролактинемии, определение ФСГ представляет собой первую часть исследований нарушений менструального цикла. Рекомендуется проводить одновременное определение ФСГ, ЛГ и пролактина в первой пробе крови. Повышенные уровни ФСГ обычно являются индикатором необратимой недостаточности функции яичников (за исключением очень редкого синдрома резистентности яичников). Пониженная или нормальная концентрация ФСГ при пониженной концентрации ЛГ имеет место при нарушении функции гипофиза или гипоталамуса. Если секреция эстрогенов понижена (при отрицательном анализе на прогестерон), овуляцию можно индуцировать гонадотропинами (Прегонал) или пульсирующим введением LH - RH . Если секреция эстрогенов в норме, лечение нужно начать с кломифена. Незначительное повышение концентрации ЛГ при нормальной концентрации ФСГ может наблюдаться при синдроме поликистозных яичников (РСО, синдром Штейна-Левенталя). Возникновение синдрома связано с гиперсекрецией андрогенов и замедленным синтезом эстрогенов яичниками, что компенсируется их ускоренным синтезом в периферии. Таким образом, уровень эстрогенов в сыворотке крови остается в норме. Довольно часто в этом случае наблюдается незначительная гиперпролактинемия.
У женщин с анорексией уровень гонадотропинов понижен. При стимуляции LH - RH наблюдается повышение содержания ФСГ, уровень ЛГ остается неизменным или незначительно возрастает
Пролактин
Для определения уровня этого гормона важно сделать анализ в 1 и 2 фазу менструального цикла строго натощак и только утром. Непосредственно перед взятием крови пациент должен находиться в состоянии покоя около 30 минут.
Пролактин участвует в овуляции, стимулирует лактацию после родов. Поэтому может подавлять образование ФСГ в "мирных целях" при беременности и в немирных в ее отсутствие. При повышенном или пониженном содержании пролактина в крови фолликул может не развиваться, в результате чего у женщины не произойдет овуляция. Суточная выработка этого гормона имеет пульсирующий характер. Во время сна его уровень растет. После пробуждения концентрация пролактина резко уменьшается, достигая минимума в поздние утренние часы. После полудня уровень гормона нарастает. Во время менструального цикла в лютеиновую фазу уровень пролактина выше, чем в фолликулярную.
Эстрадиол
Кровь на содержание этого гормона сдают на протяжении всего менструального цикла. Эстрадиол секретируются созревающим фолликулом, желтым телом яичника, надпочечниками и даже жировой тканью под влиянием ФСГ, ЛГ и пролактина. У женщин эстрадиол обеспечивает становление и регуляцию менструальной функции, развитие яйцеклетки. Овуляция у женщины наступает через 24-36 часов после значительного пика эстрадиола. После овуляции уровень гормона снижается, возникает второй, меньший по амплитуде, подъем. Затем наступает спад концентрации гормона, продолжающийся до конца лютеиновой фазы.
Необходимым условием работы гормона эстрадиола является правильное отношение его к уровню тестостерона.
Прогестерон
Этот гормон важно проверить на 19-21 день менструального цикла. Прогестерон-это гормон, вырабатываемый желтым телом и плацентой (при беременности). Он подготавливает эндометрий матки к имплантации оплодотворенной яйцеклетки, а после ее имплантации способствует сохранению беременности.
Прогестерон не зря называют гормоном материнства. Обычно именно из-за его нехватки женщина либо вовсе не может забеременеть, либо ее оплодотворенная клетка не удерживается в матке больше, чем на два-три дня. Причем проблемы с этим гормоном могут никак не сказаться на менструальном цикле: он будет нормальным. Порой единственное, что говорит о недостатке прогестерона, - отсутствие изменений базальной температуры. Поднять уровень прогестерона можно с помощью витаминотерапии. Основную роль здесь играет витамин Б. Он не стимулирует выработку прогестерона, но улучшает его восприятие организмом. Конечно, можно употреблять больше продуктов, содержащих витамин Е, но его требуется не менее 400 мг в сутки. Так что купите в аптеке "токоферол ацетат" и начинайте его пить на 15-й день менструального цикла в течение 10 - 14 дней. Проследите за тем, чтобы питание было белковым, больше ешьте мяса, злаков, рыбы, сои. Отсутствие или недостаток в организме белка существенно влияют на выработку гормонов. Мало его - мало и прогестерона.
Тестостерон
Этот гормон можно проверить и у мужчины и у женщины в любой день. Тестостерон нужен обоим супругам, но является мужским половым гормоном. В женском организме тестостерон секретируется яичниками и надпочечниками. Превышение нормальной концентрации тестостерона у женщины может стать причиной неправильной овуляции и раннего выкидыша, и максимальная концентрация тестостерона определяется в лютеиновой фазе и в период овуляции. Уменьшение концентрации тестостерона у мужчины обуславливает, ... правильно, недостаток мужской силы и снижение качества спермы.
а) повышенные уровни тестостерона и ДЭА-С указывают на избыток андрогенов надпочечникового происхождения. В качестве дополнительного исследования проводят определение циркадного цикла кортизола, тест на подавление дексаметазоном и тест на стимуляцию АСТН.
б) повышенный уровень тестостерона при нормальном или слегка повышенном уровне DHEAS указывает на избыток андрогенов овариального происхождения. У женщин с поликистозом яичников уровень тестостерона часто незначительно повышен; повышаются также уровни ЛГ, андростендиона и эстрона в сыворотке крови. Диагностический тест с LH - RH обычно приводит к повышению уровня ЛГ, но не ФСГ. При очень высокой концентрации тестостерона необходимо исключить наличие опухоли яичника, продуцирующей андрогены.
в) нормальные уровни тестостерона и DHEAS при клинически выраженном гиперандрогенизме указывают на повышение содержания свободного тестостерона вследствие снижения связы вающей емкости ГСПГ.
В случае тестикулярной феминизации пациенты имеют женский фенотип, слабый рост волос на лобке, хорошо развитые яички, расположенные либо в брюшной полости, либо в паху, и XY кариотип. Уровень тестостерона при этом соответствует нормальному мужскому уровню. Причиной заболевания является отсутствие рецепторов андрогенов в тканях-мишенях.
ДЭА-сульфат (см. выше в ответе для Колобка в складочку).
Т3 свободный (Трийодтиронин свободный)
Т3 вырабатывается фолликулярными клетками щитовидной железы под контролем тиреотропного гормона (ТТГ). Является предшественником более активного гормона Т4, но обладает собственным, хотя и менее выраженным, чем у Т4 действием. Кровь для анализа берется натощак. Непосредственно перед взятием крови пациент должен находиться в состоянии покоя около 30 минут.
Описание:
Аминокислотный гормон щитовидной железы. Вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ или в периферических тканях (при дейодировании Т4). Большая часть циркулирующего в крови Т3 связана с транспортными белками. Физиологически активным является свободный Т3 (около 0,1 - 0,3% от общего Т3).
Функции Т3 общего в организме:
стимулирует поглощение кислорода и активизирует метаболизм;
увеличивает теплопродукцию и потребление кислорода всеми тканями организма, за исключением тканей головного мозга, ретикуло-эндотелиальной системы и половых желез;
стимулирует синтез витамина А в печени;
снижает концентрацию холестерина и триглицеридов в крови, ускоряет обмен белка;
повышает экскрецию кальция с мочой, активирует обмен костной ткани;
обладает положительным хроно- и инотропным действием на сердце;
стимулирует ретикулярную формацию и корковые процессы в центральной нервной системе.
Для общего T3 характерны сезонные колебания: максимальный уровень приходится на период с сентября по февраль, минимальный - на летний период.
Т3 играет важную роль в поддержании эутиреоидного состояния. Определение концентрации Т3 в крови является важной частью наблюдения за функционированием щитовидной железы при диагностике дисфункции и заболеваний, вызванных дефицитом йода. При дефиците йода в пище отмечается нарушение продукции гормонов щитовидной железы при нормальной структуре ее ткани. В таких случаях концентрация Т4 в крови снижена, а концентрация ТТГ - повышена, что является признаком гипотиреоза. Однако при дефиците йода такая картина в сочетании с нормальным или слегка повышенным уровнем Т3 у большинства людей считается показателем эутиреодного состояния. Существуют формы дисфункции щитовидной железы, называемой Т3-тиреотоксикозом, при котором уровень Т3 повышается, а уровни тироксина (Т4 общего) и Т4 свободного остаются нормальными.
К 11-15 годам концентрация тироксина в крови достигает уровня взрослых людей. У мужчин и женщин старше 65 лет наблюдается снижение общего Т3 в крови на 10 - 50%. Увеличение концентрации этого гормона возникает при повышении его связывания с транспортными белками в следующих ситуациях: беременность, гепатит, ВИЧ-инфекция, порфирия, гиперэстрогения. Во время беременности (особенно в ходе III триместра) концентрация Т3 может вырастать в 1,5 раза в норме. После родов уровень Т3 нормализуется в течение недели.
Уровень Т3 следует определять в сочетании с Т4 свободным при диагностике сложных и необычных проявлений гипертиреоза или некоторых редких состояний. Индекс Т3 общий/Т4 общий позволяет дифференцировать причины гипертиреоза.
Оценка функционирования щитовидной железы должна проводиться комплексно (определение уровня ТТГ, Т3 общий, Т4 общий, Т4 свободный; антитела к тиреоглобулину, к тиреопероксидазе).
Уровни Т3 общего в норме (данные значения могут варьировать в зависимости от используемых тест-систем и оборудования): 0,89 - 2,44 нмоль/л.
Повышение уровня Т3 общего:
Тиротропинома
Токсический зоб
Изолированный Т3 токсикоз
Тиреоидиты
Тиреотоксическая аденома щитовидной железы
Т4-резитентный гипотиреоз
Синдром резистентности к тиреоидным гормонам
ТТГ-независимый тиреотоксикоз
Послеродовая дисфункция щитовидной железы
Хориокарцинома
Миеломы с высоким уровнем IgG
Нефротический синдром
Хронические заболевания печени
Нарастание массы тела
Системные заболевания
Гемодиализ
Беременность (незначительное увеличение)
Прием эстрогенов, левотироксина, метадона, оральных контрацептивов.
Снижение уровня Т3 общего:
Синдром эутиреоидного больного
Некомпенсированная первичная надпочечниковая недостаточность
Почечная недостаточность
Хронические заболевания печени
Тяжелая нетиреоидальная патология, включая соматические и психические заболевания
Период выздоровления после тяжелых заболеваний
Первичный, вторичный, третичный гипотиреоз
Артифициальный тиреотоксикоз вследствие самоназначения Т4
Низкобелковая диета
Преклонный возраст
Прием андрогенов, даназола, дексаметазона, пропранолола (при гипертиреозе), салицилатов, производных кумарина.
Т4 (Тироксин общий) Концентрация Т4 в крови выше концентрации Т3. Этот гормон, повышая скорость основного обмена, увеличивает теплопродукцию и потребление кислорода всеми тканями организма, за исключением тканей головного мозга, селезенки и яичек. Уровень гормона у мужчин и женщин в норме остается относительно постоянным в течение всей жизни. Однако в некоторых районах, и Москва при этом стоит чуть ли не на первом месте, часто наблюдается снижение активности щитовидной железы, что может приводить к серьезным отклонениям в собственном здоровье и здоровье будущего ребенка.
Тироксин общий
(T4 общий, Тетрайодтиронин общий, Total Thyroxine)
Материал для исследования: кровь из вены.
Подготовка к анализу: Необходимо обсудить с врачом-эндокринологом день сдачи крови и приём гормонов и йодсодержащих препаратов, влияющих на результат исследования.
Накануне исследования (за 3 дня) необходимо исключить физические нагрузки (спортивные тренировки), курение и приём алкоголя, постараться избегать эмоционального возбуждения. Взятие крови должно проводиться до исследований с использованием рентгеноконтрастных средств.
Кровь рекомендуется сдавать в утренние часы, натощак. При необходимости сдачи крови в другое время требуется воздержание от приема пищи в течение 4-6 часов. При сдаче крови необходимо сообщить медсестре о приёме препаратов, влияющих на уровень гормонов в крови.
Описание:
Аминокислотный йодсодержащий (тиреоидный) гормон, вырабатывается фолликулярными клетками щитовидной железы под контролем тиреотропного гормона (ТТГ). Большая часть циркулирующего в крови Т4 связана с транспортными белками, биологические эффекты оказывает свободная часть гормона (Т4 свободный), составляющая 0,02 - 0,05% концентрации общего Т4. Является предшественником гормона Т3 (трийодтиронин).
Функции Т4 в организме:
повышая скорость основного обмена, увеличивает теплопродукцию и потребление кислорода всеми тканями организма, за исключением тканей головного мозга, селезенки и яичек;
увеличивает потребность организма в витаминах;
стимулирует синтез витамина А в печени;
снижает концентрацию холестерина и триглицеридов в крови;
ускоряет обмен белка;
повышает экскрецию кальция с мочой, активирует обмен костной ткани, резорбцию кости;
обладает положительным хроно- и инотропным действием на сердце;
стимулирует ретикулярную формацию и корковые процессы в центральной нервной системе;
Т4 тормозит секрецию ТТГ.
В течение дня максимальная концентрация тироксина определяется с 8 до 12 ч, минимальная - с 23 до 3 ч. В течение года максимальные величины Т4 наблюдаются в период между сентябрем и февралем, минимальные - в летнее время. Во время беременности концентрация общего тироксина нарастает, достигая максимальных величин в III триместре, что связано с повышенным содержанием тироксин-связывающего глобулина. Содержание физиологически активного свободного тироксина (Т4 свободный) при этом может снижаться. Уровень гормона у мужчин и женщин остается относительно постоянным в течение всей жизни. В эутиреоидном состоянии концентрация гормона может выходить за пределы нормальных значений при изменении связывания гормона с транспортными белками.
Оценка функционирования щитовидной железы должна проводиться комплексно (определение уровня ТТГ, Т3 общий, Т4 общий, Т4 свободный; антитела к тиреоглобулину, к тиреопероксидазе).
ТТГ (Тиреотропный гормон)
Уровень этого гормона необходимо проверять натощак, для исключения нарушения функции щитовидной железы.
Тиреотропный гормон
(ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH)
Материал для исследования: кровь из вены.
Подготовка к анализу: Накануне исследования необходимо исключить физические нагрузки (спортивные тренировки), приём алкоголя и курение.
Кровь рекомендуется сдавать в утренние часы, натощак. При необходимости сдачи крови в другое время требуется воздержание от приема пищи в течение 4-6 часов. При сдаче крови необходимо сообщить медсестре о приёме препаратов, влияющих на уровень гормонов в крови.
Описание:
Гликопротеин, вырабатывается базофильными клетками (тиротропами) передней доли гипофиза под контролем гипоталамического тиреотропин-рилизинг-гормона. А также влияние на синтез ТТГ оказывают тиреоидные гормоны (Т3 и Т4), соматостатин и дофамин.
Функции ТТГ в организме:
оказывает стимулирующее воздействие на клетки щитовидной железы, вырабатывающие гормоны трийодтиронин (Т3) и тироксин (Т4);
стимулирует синтез тиреоглобулина;
увеличивает поступление йода из плазмы крови в клетки щитовидной железы;
усиливает липолиз.
Для ТТГ характерны суточные колебания секреции: максимальный уровень в крови определяется в ночные часы (2-4 ч. ночи), повышение наблюдается так же в 6-8 ч. утра, минимальные значения ТТГ приходятся на 17-18 ч. вечера. Нормальный ритм секреции нарушается при бодрствовании ночью. Во время беременности концентрация гормона повышается. Гормон ТТГ может повышаться при стрессах, утомлении. С возрастом концентрация ТТГ незначительно повышается, уменьшается количество выбросов гормона в ночное время.
Для определения уровня ТТГ необходимо использовать тест-системы III поколения высокочувствительные в диапазоне низких цифр (0,003 - 0,3 мМЕ/л), т.к. это позволяет правильно диагностировать заболевания щитовидной железы и выявлять субклинические формы заболевания.
Оценка функционирования щитовидной железы должна проводиться комплексно (определение уровня ТТГ, Т3 общий, Т4 общий, Т4 свободный; антитела к тиреоглобулину, к тиреопероксидазе).
Глобулин, связывающий половые гормоны (ГСПГ)
ГСПГ связывает циркулирующие в крови половые гормоны (тестостерон и эстрогены), переводя их в не активную фракцию. ГСПГ синтезируется в печени. Его уровень повышается под действием эстрогенов и тиреоидных гормонов, при беременности, неврогенной анорексии, циррозе печени. Снижение уровня ГСПГ наблюдается при гипотиреозе, гиперандрогенемии, ожирении, заболеваниях печени, ведущих к снижению синтетической способности.
Так как половые гормоны, связанные с ГСПГ выбывают из активного пула, снижение его уровня у женщин приводит к явлениям гиперандрогении без повышения уровня общих андрогенов. У мужчин повышение уровня ГСПГ приводит к клинике гипоандрогении при нормальном уровне общего тестостерона.
17-ОН Прогестерон ЗОЙКИН! ТЫ СПРАШИВАЛА про этот гормон.17-гидроксипрогестерон - это промежуточный продукт синтеза стероидов в корковом слое надпочечников и гонадах. Основное клиническое значение определения 17ОН-прогестерона состоит в выявлении дефицита 21-гидроксилазы (фермента, под действием которого 17ОН-прогестерон превращается в11-дезоксикортизол в каскаде стероидогенеза).
Дефицит 21-гидроксилазы является самой распространенной формой (90% случаев) врожденной гиперплозии коры надпочечников (ВГКН, адрено-генитальный синдром). Нарушение синтеза 11-дезоксикортизола приводит к дефициту кортизола и альдостерона, повышению уровня АКТГ, гиперплазии коры надпочечников и усилению секреции надпочечниковых андрогенов. Дефицит альдостерона приводит к формированию синдрома потери соли, который проявляется кризами у 75% новорожденных с ВГКН, в более старшем возрасте кризы могут провоцироваться интеркурентными заболеваниями. Избыточная продукция андрогенов, особенно андростендиона, вызывает вирилизацию, которая служит характерным признаком этой формы ВГКН. У девочек вирилизация начинается еще во внутриутробном периоде и к моменту рождения может достигнуть разной степени от клиторомегалии до полного сращения губно-мошоночных складок и формирования уретры, открывающейся в тело полового члена. После рождения у мальчиков и девочек наблюдается увеличение полового члена/ клитора, угри, ускоренный рост, раннее оволосение лобка. Рост детей 3-10 лет опережает сверстников, в 11-12 лет происходит закрытие эпифизарных зон, поэтому нелеченные дети остаются низкорослыми. Характерны нарушение полового развития и бесплодие, однако, лечение может обеспечить нормальное формирование вторичных половых признаков и фертильность. Особое внимание следует обратить на женщин с невыраженными проявлениями ВГКН, которые обращаются к гинекологам-эндокринологам с жалобами на нарушение менструального цикла, гирсутизм и бесплодие.
женщины
Нарушения в эндометрии бывают связаны со следующими причинами:
Дисгормональные состояния (в первую очередь - недостаточность лютеиновой фазы).
Гипоплазия матки, как врожденное гипогормональное состояние.
Нарушения кровоснабжения в области матки. Они могут быть врожденными (определенный тип кровотока) или приобретенными (после воспаления, травмы, искусственного аборта, при заболеваниях матки или соседних органов).
Травма эндометрия, как правило, в результате чрезмерно активного выскабливания.
Толщина и зрелость эндометрия хорошо просматриваются при УЗИ влагалищным датчиком. Перед имплантацией толщина эндометрия должна составлять не менее 9 мм. Отмечено наступление беременности и при более тонком эндометрии, но чем тоньше эндометрий, тем меньше шансов у женщины.
Соответственно причинам нарушения развития и созревания эндометрия, проводятся и лечебные мероприятия.
Эндометрий в момент овуляции должен достигать 10-12 мм. Отклонения от данной нормы могут быть "случайно" по стечению обстоятельств или быть причиной заболевания эндометрия (хр.эндометрит, гиперплазия и т.д.)
СПАЙКИ
Спайки - это своего рода "веревочки" из соединительной ткани, которые образуются в результате воспаления или оперативных вмешательств и тянутся от органа к органу. Если спайки расположены в полости малого таза или в брюшной полости, они могут препятствовать зачатию, поэтому очень важно вовремя обнаружить и устранить их.
Что такое спайки?
Органы брюшной полости и малого таза (матка, маточные трубы, яичники, мочевой пузырь, прямая кишка) снаружи покрыты тонкой блестящей оболочкой - брюшиной. Гладкость брюшины в сочетании с небольшим количеством жидкости в брюшной полости обеспечивает хорошую смещаемость петель кишечника, матки, маточных труб. Поэтому в норме работа кишечника не мешает захвату яйцеклетки маточной трубой1, а рост матки во время беременности не препятствует нормальной работе кишечника и мочевого пузыря.
Маточная труба - тонкая полая трубка, отходящая от матки, соединяющая полость матки с брюшной полостью. После того как яйцеклетка выходит из яичника в брюшную полость, она по маточной трубе попадает в полость матки.
Воспаление брюшины - перитонит - очень опасное заболевание. И оно тем опаснее, чем большее пространство в брюшной полости или в малом тазу захватывает. Но в организме существует механизм, ограничивающий распространение перитонита, - образование спаек.
При развитии воспалительного процесса в малом тазу ткани в очаге воспаления становятся отечными, а поверхность брюшины покрывается клейким налетом, содержащим фибрин (белок, составляющий основу кровяного сгустка). Пленка фибрина на поверхности брюшины в очаге воспаления склеивает соседние поверхности друг с другом, в результате чего возникает механическое препятствие для распространения воспалительного процесса. Вот ведь, а спайки помогают нам избежать распространения воспалительного процесса!!!! Это не просто аномалия.... После окончания острого воспалительного процесса в местах склеивания внутренних органов могут образовываться сращения в виде прозрачно-белесых пленок. Эти сращения и называются спайками. Функция спаек - защита организма от распространения гнойно-воспалительного процесса по брюшной полости.
Воспалительный процесс в брюшной полости не всегда приводит к образованию спаек. Если лечение начато вовремя и проведено правильно, вероятность образования спаек уменьшается. Спайки образуются тогда, когда острый процесс переходит в хронический и процесс заживления растягивается по времени.
Спайки могут мешать нормальной работе внутренних органов. Нарушение подвижности петель кишечника может приводить к кишечной непроходимости. Спайки, затрагивающие маточные трубы, матку, яичники, нарушают попадание яйцеклетки в маточную трубу, передвижение сперматозоидов по маточной трубе, встречу сперматозоидов и яйцеклетки, продвижение зародыша после зачатия к месту прикрепления в полость матки. В гинекологии спайки могут быть причиной бесплодия и тазовых болей.
Причины образования спаек
Главными причинами образования спаек в органах малого таза являются:
воспалительные заболевания;
хирургические операции;
эндометриоз - заболевание, при котором внутренняя оболочка матки разрастается в нехарактерных для этого местах;
кровь в брюшной полости.
Спайки, образовавшиеся в результате воспаления
Маточные трубы, матка и яичники могут вовлекаться в спаечный процесс, возникающий при воспалении соседних органов (аппендиците - воспалении червеобразного отростка), а также при поражениях тонкого и толстого кишечника. В этом случае сами половые органы страдают мало: спаечный процесс почти не нарушает их внутреннюю структуру. Если же воспаление возникает внутри половых органов, происходит не только образование спаек, но и повреждение самих половых органов.
Наиболее незащищенной в этом отношении является маточная труба - один из самых нежных и тонко устроенных гладкомышечных органов. Она играет ключевую роль в обеспечении зачатия и поддержке беременности в ее начале.
Сперматозоиды, попадающие во влагалище, фильтруются сквозь слизь шейки матки, проходят через полость матки и попадают в маточную трубу. Перистальтика - движения маточной трубы - помогает сперматозоидам попасть в наружную треть (ампулу) маточной трубы, где происходит процесс зачатия. Во время овуляции - выхода яйцеклетки из яичника - маточная труба "засасывает" зрелую яйцеклетку. Если на момент попадания яйцеклетки в маточную трубу там находятся сперматозоиды, происходит оплодотворение, и образовавшийся зародыш в течение нескольких дней движется к полости матки, где произойдет его погружение в слизистую оболочку матки (имплантация). Доставка зародыша в полость матки обеспечивается движениями маточной трубы и активной работой микроресничек маточной трубы.
Таким образом, маточная труба не только обеспечивает транспортировку половых клеток и зародыша, но и создает среду для оплодотворения и развития эмбриона в течение первых 5-6 дней внутриутробного развития. Изменение состава жидкости, которая вырабатывается в маточной трубе, может погубить зародыш. Местный иммунитет внутри маточной трубы минимален, то есть там почти нет механизмов, обеспечивающих отторжение чужеродных веществ, ведь зародыш наполовину чужероден, маточная труба не отторгает его, а избыточная активность иммунной системы неблагоприятна для развития беременности. Вот почему маточные трубы так легко становятся жертвой так называемой восходящей инфекции (попадающей из влагалища и полости матки). Хирургические и диагностические вмешательства в полости матки (аборты, диагностические выскабливания, гистероскопия2, гистеросальпингография3) облегчают попадание инфекции в маточные трубы.
Гистероскопия - введение в матку специального оптического прибора, который позволяет осмотреть матку изнутри.
Гистеросальпингография - введение в матку рентген-контрастного вещества с проведением серии рентгеновских снимков.
Попав в маточные трубы, инфекция сначала поражает слизистую маточной трубы (эндосальпинкс), затем - мышечный слой (миосальпинкс), и только на последнем этапе в воспалительный процесс вовлекается самый наружный слой маточной трубы (перисальпинкс) и возникают условия для образования спаек. Если лечение запоздало или недостаточно эффективно, после выздоровления остаются не только спайки, но и необратимые повреждения слизистой оболочки трубы и ее мышечного слоя. Реснички исчезают, а на месте гладкомышечных волокон образуется рубцовая ткань. Маточная труба может превратиться в соединительнотканный мешок (сактосальпинкс), т.е. она утрачивает способность продвигать оплодотворенную яйцеклетку. При таких нарушениях устранение спаек не может восстановить функцию маточной трубы, а наличие очага воспалительного процесса приводит к снижению вероятности наступления беременности даже в трубе с противоположной стороны или с помощью оплодотворения в пробирке. В таких случаях для увеличения шансов наступления беременности с помощью ЭКО, которое может быть проведено после выздоровления, приходится удалять всю трубу целиком. В результате воспаления может произойти склеивание и сращение стенок маточной трубы, что приводит к непроходимости трубы для яйцеклетки и также является показанием для разделения спаек или удаления трубы.
Если лечение не помогает ![]()
К сожалению, лапароскопия не может решить всех проблем, связанных со спаечным процессом. Можно освободить внутренние половые органы от спаек, но нельзя восстановить структуру и функцию маточных труб. Поэтому в случае ненаступления беременности в течение нескольких месяцев после проведенной лапароскопии следует подумать о переходе к более радикальным методам лечения бесплодия. К ним относятся различные разновидности оплодотворения в пробирке, в том числе экстракорпоральное оплодотворение (ЭКО).
Тесты на беременность
Большинство тестов предназначено для определения хорионического гонадотропина человека (ХГЧ) в моче. ХГЧ - специфический белок, который начинает вырабатываться развивающейся плацентой вскоре после зачатия; концентрация этого гормона в крови в течение первого триместра беременности постоянно возрастает. Начинается этот процесс на 5-6-й день после оплодотворения яйцеклетки, вне зависимости от локализации беременности (как развившейся в матке, так и внематочной), и затем гормон появляется в крови и моче беременной женщины. К 8-10-му дню беременности концентрация ХГЧ у беременных женщин достигает уровня, который можно выявить при лабораторном анализе. В течение первых двух месяцев беременности выработка гормона возрастает в 2 раза за каждые трое суток, достигает максимального значения к 6-8-й неделе, а затем постепенно снижается. Приблизительно 25% неизмененного ХГЧ выделяется с мочой, что может быть использовано для ранней диагностики беременности в домашних условиях.
Чувствительность теста позволяет выявлять ХГЧ в низкой концентрации, что обеспечивает диагностику беременности уже с первого дня ожидаемой, но не наступившей менструации, то есть на 10-15-й день после оплодотворения. Как показывает практика, в некоторых случаях тест может дать положительный результат уже за четыре дня до ожидаемой менструации, но далеко не всегда - это зависит от сроков овуляции (выхода яйцеклетки из яичника), оплодотворения и имплантации (прикрепления) эмбриона в полость матки. Тест-полоска покрыта специальными веществами (мечеными антителами к ХГЧ) на тестовом и контрольном участках. При тестировании моча, проникая по капиллярам стрип-полоски, достигает тестового участка. При наличии в моче ХГЧ продукты реакции выявляют в тест-зоне четкую цветную линию, что предполагает наличие беременности. Если в пробе ХГЧ не содержится, полосы в тест-зоне не проявляется.
Что означает наш анализ крови? И как научиться его "читать"?
Результаты анализа крови - исследования, которое так часто назначают будущей маме, - представляются большинству из нас китайской грамотой. Даже не пытаясь вникнуть в эту абракадабру, мы ориентируемся на удовлетворенный кивок или озабоченное хмыканье врача, изучающего бланк. Однако не все в этих результатах так безнадежно непонятно.
Это самый простой и информативный вид исследования: кровь берут из пальца или из вены утром, натощак.
Общий анализ крови демонстрирует, как обстоят дела с показателями так называемой "тройки": гемоглобин, лейкоциты, СОЭ.
Гемоглобин - основной "дыхательный" компонент красных клеток крови - эритроцитов. Он состоит из белка глобина и гема - соединения железа, которое снабжает клетки кислородом.
Норма (для будущей мамы): 100-130 ед.
Снижение показателей гемоглобина указывает на появление анемии.
Лейкоциты - это клетки-защитники, специализированные элементы крови, которые отвечают за иммунную защиту. Они поглощают чужеродные бактерии и токсины, попадающие в кровь. Количество лейкоцитов меняется во время беременности и под действием внешних обстоятельств: сезонных, климатических, периодов солнечной активности.
Норма (для будущей мамы): 4.0-9.0 ед.
Уровень лейкоцитов повышается при воспалении, бактериальных и вирусных инфекциях, отравлениях, острых кровопотерях (при травмах) или хронических скрытых кровотечениях (при язве желудка), почечных коликах, аллергиях, болезнях печени, после длительного приема медикаментов.
СОЭ - скорость оседания эритроцитов.
В норме оседание эритроцитов не должно превышать 15 мм в час.
Быстрое оседание клеток (30-40 мм/ч) указывает на появление воспаления, острой инфекции, отравления, большой кровопотери (например, после операции).
Не менее важную информацию врачу гинекологу дают исследования других клеток, содержащихся в крови.
Ретикулоциты - молодые, незрелые клетки крови, предшественники эритроцитов.
Норма (для будущей мамы): 2-10 ед. Их уровень повышается при анемии, кровотечениях.
Тромбоциты - кровяные пластинки, которые активно участвуют в остановке кровотечения.
Норма (для будущей мамы): 180-320 ед.
Врачу-акушеру важно знать картину свертывающей системы крови, чтобы составить прогноз на предстоящие роды (особенно если планируется кесарево сечение). С этой же целью подсчитывается протромбиновый индекс - время образования тромба и скорость свертывания крови.
Биохимический анализ крови исследует не только клеточные компоненты крови, но и пигменты, ферменты, гормоны, микроэлементы, белки.
Белки
В крови содержится много белков, и каждый из них выполняет свою функцию: питания, защиты, энергетического резерва, нормализации свертывания крови и многие другие.
Альбумин - вырабатывается в печени, поддерживает давление крови, доставляет необходимые жиры и углеводы к органам и тканям.
Норма (для будущей мамы): 30-50 ед.
Иммуноглобулины - отвечают за крепость иммунной защиты.
Повышение их показателей указывает на болезни почек, печени, кишечника, хроническое воспаление женских половых органов.
С-реактивный белок - повышается при острых воспалительных процессах.
Мочевая кислота - отражает работу почек.
Норма (для будущей мамы): 0,16-0.4 ед. Повышение показателей появляется при нарушении выделительной функции почек и токсикозах беременности.
Жиры
Липопротеиды - содержат жиры (липиды), например холестерин, который образуется в печени.
Показатели холестерина зависят от состояния печени и количества жиров, которые поступают с пищей.
Холестерин - один из жиров крови, он входит в состав клеточных мембран.
Норма (для будущей мамы): 5-6 ед. Его показатели меняются в зависимости от нарушений работы печени и качества пищи.
Фибриноген - отвечает за своевременное свертывание крови.
Норма (для будущей мамы): 2-4 ед.
Билирубин - желчный пигмент, который образуется после распада гемоглобина в печени и селезенке.
Норма (для будущей мамы): 3.4-22.2 ед.Высокий уровень билирубина - сигнал появления болезней печени (гепатита) и анемии.
Глюкоза - показатели "сахара" в крови отражают состояние энергетического баланса в организме матери и работу поджелудочной железы.
Норма (для будущей мамы): 3,3-6,6 ед.Беременность сама по себе может спровоцировать колебания уровня глюкозы в крови и сахарный диабет.
Ферменты крови
Их активность обеспечивает работу конкретного органа или целой системы. Высокая активность некоторых ферментов говорит о поражении определенного органа, например - панкреатическая липаза выделяется поджелудочной железой и позволяет судить о ее работе, а суточное выделение креатинина - вещества, участвующего в мышечных сокращениях, - зависит от правильного питания, что важно для хорошей родовой деятельности.
Микроэлементы
Их показатели отражают картину кислотнощелочного баланса в организме и состояние системы кровообращения в целом.
Норма (для будущей мамы): кальций - 2.2-2.5, натрий - 135-145, калий - 3.3-4.9 ед.
Увеличение или уменьшение показателей натрия возникает из-за потери воды и солей. Повышение калия происходит при печеночной недостаточности, передозировке некоторых лекарств. Уменьшение его показателей возможно при поражении почек. Кальций в крови увеличивается во время авитаминозов, при дефиците в костной ткани, стрессах, хронической депрессии, из-за приема некоторых лекарств, болезней паращитовидных и щитовидной желез. Снижение кальция появля ется, если его всасывание в кишечнике Не рушается и из-за нехватки витамина D.
Магний - играет важную роль в работе нервно-мышечного аппарата. Повышение магния в организме бывает при неполноценном питании, нарушении всасывания этого элемента в кишечнике, усиленном выведении магния почками.
Норма (для будущей мамы): от 0,65-1.1 ед. Его показатели отражают работу щитовидной железы и меняются при сахарном диабете.
Железо - активно участвует в кислородном обмене. Этот элемент необходим для нормальной работы всех органов и тканей. В общем анализе крови этотуровет определяет гемоглобин, содержащийся в красных клетках крови - эритроцитах.
Норма (для будущей мамы): 9.0-31.0 ед.
Снижение показателей железа в крови говорит о появлении анемии и недостаточном снабжении органов и тканей кислородом.
(Жанна Сойкина, акушер-гинеколог)
ЗАЧАТИЕ, БЕРЕМЕННОСТЬ И ЛЕКАРСТВА
Сергей Гончар
Врач-генетик, г. Хабаровск
Лекарство, принятое беременной женщиной, - насколько оно безопасно для плода? Должно быть, не одна супружеская пара задавалась таким вопросом. И здесь действительно есть над чем задуматься - ведь, по сути дела, прием будущей матерью любого химически активного вещества является своего рода экспериментом, последствия которого могут быть различными - неприятными в том числе. Разумеется, это вовсе не означает, что лечить болезни во время беременности не нужно. Просто к лечению в этот важнейший период жизни стоит относиться ответственно и осторожно.
Проблема взаимоотношений лекарств и развивающегося плода в последнее время отличается особенной остротой: статистика показывает, что свыше 92% женщин употребляют какие-либо медикаменты в разные сроки беременности. И причин для этого более чем достаточно. Не секрет, что нынешнее поколение женщин, находящихся в детородном возрасте, отличается весьма невысокими показателями здоровья (обилие хронических болезней, высокая восприимчивость к инфекциям и т.д.) - отсюда и частые врачебные вмешательства в такой, в общем-то, естественный процесс, каким является беременность. Впрочем, лекарство далеко не всегда назначается врачом - неуклонно возрастающая коммерческая доступность медикаментов прямо поощряет самолечение. Перспективы этого явления отнюдь не радостные. Почему? Давайте попробуем разобраться вместе.
Внутриутробное развитие - один из наиболее важных периодов жизни человека. Судите сами - за 9 месяцев беременности из яйцеклетки и сперматозоида образуется сложнейший живой организм, состоящий из триллионов (!) клеток. Клетки организованы в ткани, органы и системы, взаимодействующие между собой. Темпы роста и непрерывного усложнения биологии зародыша поистине астрономические! И естественно, что все это происходит не хаотически, а в строгом порядке. Гарантов такого порядка два. Первый - полноценная генетическая программа, полученная зародышем от родителей. Второй - состояние организма матери, ведь именно он обеспечивает все необходимое для реализации генетической программы и, кроме того, защищает плод от агрессивных воздействий окружающей среды. Значительная несостоятельность одного из двух указанных гарантов (или обоих сразу) приводит к нарушениям в развитии (врожденные уродства) и снижению жизнеспособности плода - вплоть до внутриутробной гибели.
Какую же роль в этих трагических ситуациях могут играть медикаменты? К сожалению, немаловажную. История медицины свидетельствует: лекарственные препараты могут проявлять себя как вреднейший экологический фактор по отношению к плоду. Примеров тому более чем достаточно - печально известная «талидомидовая трагедия» в Европе, произошедшая в 50-е - 60-е годы, например. В результате приема беременными женщинами
Попадая в организм взрослого человека, лекарства подвергаются химическим превращениям - образуют многочисленные соединения, каждое из которых может вмешиваться в различные этапы обмена веществ. Это изменяет (в период действия препарата) биохимическое состояние организма. При этом некоторые клетки, органы и ткани оказываются в невыгодном положении и даже могут погибнуть. Этим объясняются побочные эффекты, присущие большинству лекарств и описанные в инструкциях по их применению. В случае болезни, когда медикамент действительно необходим, зачастую можно пренебречь его побочными эффектами: лечебное воздействие оправдывает все. Организм взрослого человека справляется не только с болезнью, но и с «огрехами», вызванными принятыми лекарствами.
В отличие от вполне сформированного организма взрослого человека, развивающийся организм плода не всегда может справиться с отклонениями в своем биохимическом статусе, которое вызывает лекарство, принятое его матерью. В результате медикаментозного воздействия возможно повреждение генов, хромосом и клеток плода. Следствием этого может стать снижение темпов роста и запрограммированных биологических изменений (дифференцировки) тканей и органов будущего человека. А это в конечном итоге может привести к возникновению различных пороков развития плода - от инвалидизирующих до смертельных. Кроме того, лекарства могут нарушать кровоток в сосудах плаценты, изменять обмен веществ между организмами матери и плода, вызывая задержку внутриутробного развития, провоцируя преждевременные роды и обусловливая снижение уровня здоровья ребенка в первые годы жизни.
Действие лекарства на плод зависит от многих факторов: от срока беременности, дозы и длительности употребления препарата матерью, пути его введения, состояния организма беременной женщины, наследственных особенностей чувствительности к препарату... Ну и от свойств самого препарата, конечно. В настоящее время существуют тысячи разных лекарств, воздействие которых на плод в полной мере не изучено, поскольку подобные исследования чрезвычайно сложны, дорогостоящи, а в большинстве случаев просто невозможны. Такая вот мрачноватая картина.
Если вы беременны, постарайтесь принять все возможные меры для уменьшения опасности заболеть. Особенно это касается первых трех месяцев беременности. Например, ограничьте поездки в общественном транспорте в холодное время года (поскольку есть вероятность заразиться ОРЗ и т.д.). В том случае, если кто-то из ваших домашних заболел острым респираторным заболеванием, постарайтесь ограничить контакт с ним, наденьте марлевую маску; необходимо, чтобы не только вы сами, но и все члены семьи, включая заболевшего, принимали интерферон (капли в нос). Не употребляйте в пищу аллергизирующих продуктов и продуктов сомнительного качества, т.к. это может вызвать у вас состояния, требующие лекарственного лечения.
Если вы еще только планируете беременность, то неблагоприятные факторы надо попытаться учесть заранее. Если у вас есть какие-то хронические заболевания, которые могут обостриться во время будущей беременности, предрасположенность к аллергии или повышенная восприимчивость к ОРЗ, то вам необходимо проконсультироваться с врачом. Разработанные индивидуально для вас профилактические меры позволят снизить и риск заболевания, и риск, связанный с применением лекарств, потенциально вредных для плода. Если вы предохраняетесь от беременности с помощью гормональных контрацептивов (противозачаточных таблеток), то вам необходимо прекратить их прием минимум за 2-3 месяца до планируемой беременности.
Все возможные ситуации, которые могут возникать во время беременности, учесть, конечно, невозможно. Необходимые рекомендации в случаях самых разнообразных ситуаций вы можете получить у врача-генетика по месту вашего жительства, обратившись в медико-генетическую консультацию, центр или кабинет. В случае если вы принимали какой-либо медикамент во время беременности и вас интересует его влияние на плод, обратитесь туда, захватив с собой инструкцию по применению этого препарата (она обычно находится в коробке вместе с лекарством). Ориентировочно можно описать потенциальную вредность медикаментов для зародыша и плода, распределив их по пяти группам тератогенности, фигурирующим в инструкциях к американским (и не только) препаратам. Данная принадлежность маркируется в инструкции-вкладыше буквами А, В, С, D или Х. Означают эти буквы следующее:
«А» - при специальных исследованиях вредное действие лекарства на плод не обнаружено.
«B» - эксперименты с животными не обнаружили вредности для плода, информации о вреде для человека нет (специальные исследования не проводились).
«C» - эксперименты с животными обнаружили вредное воздействие на плод, но для человека эта вредность не доказана. Медикамент из этой группы назначается беременной лишь в случаях, когда полезный эффект препарата превышает риск вредного эффекта.
«D» - есть доказательства вредного влияния медикамента на плод человека, но назначение этого препарата беременным женщинам оправдано, несмотря на риск (в угрожающих жизни ситуациях, при тяжелых болезнях в случаях, когда менее вредные лекарства не помогают).
«X» - безусловно вредный для плода медикамент, причем вредное воздействие этого лекарства перевешивает любую возможную пользу для организма женщины. Медикаменты из этой группы противопоказаны беременным и женщинам, которые в ближайшее время собираются таковыми стать.
Если следом за названием препарата указано две буквы, то это свидетельствует о разном повреждающем эффекте лекарства на разных сроках беременности. (Например, аспирин менее опасен на ранних сроках беременности, чем в последнем триместре, когда он способен неприятно воздействовать на свертывающую систему крови плода.)
ПРИНАДЛЕЖНОСТЬ НЕКОТОРЫХ ЛЕКАРСТВЕННЫХ СРЕДСТВ К ОСНОВНЫМ ГРУППАМ ТЕРАТОГЕННОСТИ.
ТАБЛИЦУ СОВЕТУЮ ПОСМОТРЕТЬ, ПРОЙДЯ ПО ССЫЛКЕ, ТАК КАК ТАМ БОЛЕЕ УПОРЯДОЧЕНО И ПОНЯТНО...
http://www.9months.ru/press/11/15/index.shtml
Кисты яичников
До наших дней остается до конца неизвестной причина образования опухолей яичников, но одна из "живучих" гипотез - нарушение соотношения гормонов, регулирующих работу яичников - ЛГ и ФСГ, гормонов гипофиза, выделение которых, в свою очередь, регулируется центральной нервной системой. Постоянные стрессы, нарушение диеты, большое количество половых инфекций, часто затрагивающих придатки матки - все эти факторы изменяют работу яичников. Большое число опухолей яичников диагностируется у женщин старше 40 лет, когда и наступают перестройки в гипоталамо-гипофизарной системе, регулирующей яичники.
Опухоли яичников разделяются на группы по своему строению и происхождению.
Самые простые - функциональные, т.е., связанные с функцией яичников. Это фолликулярная киста, получающаяся из увеличенного пузырька с яйцеклеткой; или лютеиновая киста, которая получается из желтого тела 2 фазы цикла. Есть еще маленькие кисточки при поликистозе яичников - это недозрелые яйцеклетки, которым мешает вызреть гормональный дисбаланс. Лютеиновые кисты бывают чаще всего при беременности, являясь признаком усиленной работы яичников, обеспечивающих первый триместр беременности.
Простая киста из оболочек яичника, превышающая в диаметре 6 см, называется цистаденомой. Но она бывает не только простая, но и сосочковая, когда из внутренней выстилки пузыря формируются сосочки. Такая опухоль может быть пограничной и злокачественной.
Муцинозная кистома, или пседо-муцинозная происходит из межклеточного вещества - муцина, имеющего структуру желе. Такая опухоль состоит, как правило из нескольких (2-3) камер. Она тоже потенциально опасна в плане злокачественности.
Существуют так же эндометриоидные опухоли. Опять-таки, до сих пор непонятно, что заставляет мирную слизистую оболочку матки, в которой растет эмбрион, вдруг приобретать агрессивные свойства, и вырастать на поверхности матки, переходить на яичник, формируя в нем так называемую "шоколадную" кисту. Она называется так по цвету своего содержимого, представляющего собой свернувшуюся кровь. Эндометриоидные кисты практически никогда не бывают злокачественными.
Особое место занимают гормонально-активные кисты яичников. Они происходят генетически из ткани, близкой по строению к мужским яичкам, поэтому в ходе своего развития и существования они выделяют мужской гормон, меняя облик женщины, делая ее похожей на юношу. К несчастью, эти опухоли практически всегда злокачественны, т.к. ткань их основы очень неспецифична, т.е. может легко преобразоваться в атипические клетки - начало формирования злокачественной ткани.
Но среди гормонально-активных кист встречаются и такие, которые выделяют в больших количествах женский гормон. Тогда у девочек начинается преждевременное половое созревание. У женщин детородного возраста изменяется менструальный цикл, возникают беспорядочные кровотечения, связанные с избыточным ростом слизистой оболочки матки, ведь женский гормон способствует развитию новых тканей. У пожилых женщин организм как бы омолаживается, возвращаются месячные. Это также опасно в онкологическом плане.
Отдельную группу составляют опухоли, связанные с беременностью. Наиболее опасной является опухоль формирующейся плаценты (детского места) - хорион-эпителиома, которая быстро дает метастазы во все жизненно-важные органы.
Кисты яичников у беременных
При наступившей беременности прогестерона требуется все больше и больше, ведь он необходим для поддержания беременности до формирования плаценты. Поэтому при беременности желтое тело живет не 10-14 дней, как в менструальном цикле, а целых три месяца. Иногда желтое тело беременности преобразуется в лютеиновую кисту, которая является признаком усиленной работы яичников. Как уже было сказано, это функциональное, временное образование. После 12-недель плацента берет на себя выработку прогестерона и некоторых других гормонов, и киста самостоятельно рассасывается.
Фолликулярной кисты при бepeменности не бывает, развитию фолликулов мешает пролактин (это объясняет невозможность возникновения новой беременности на фоне уже существующей).
Таким образом, если при УЗИ по беременности в первом триместре у вас обнаруживают кисту яичника, то это, скорее всего, лютеиновая киста, образовавшаяся из-за сильной потребности в гормоне беременности - прогестероне. Тем не менее женщине назначат повторное обследование между первым и вторым триместром, чтобы исключить истинную опухоль.
Ведущим симптомом при кистах являются боли тянущего характера в низу живота и пояснице, связанные с тем, что киста растягивает капсулу яичника, раздражая чувствительные нервные окончания в брюшинной оболочке малого таза.
Если у Вас появились подобные боли - обращайтесь к врачу. Если появились признаки влияния мужского гормона (начали расти нежелательные волосы на лице и теле, испортилась кожа, появились угри, стали сальными волосы) так же обращайтесь к врачу. Если нарушился менструальный цикл, или всегда был нерегулярным - пройдите обследование. Обязательно при этом, чтобы Вас проверили на УЗИ. Часто опухоль обнаруживается поздно. Поэтому, даже если никаких жалоб и нарушений состояния нет, надо проходить осмотр гинеколога раз в полгода, или хотя бы раз в году.
Что бы немножко самим научиться разбираться в УЗИ...
Ультразвуковое сканирование органов малого таза позволяет определить размеры и некоторые детали структуры матки и яичников, проследить динамику роста фолликула.
В норме у женщин детородного возраста матка имеет следующие размеры (по данным ультразвукового исследования):
*длину 5,5-8,3 см;
*ширину 4,6-6,2 см;
*переднезадний размер 2,8-4,2 см.
Длина шейки матки равна 2,5-3,5 см.
Яичники в норме имеют:
*длину 2,9-3,5 см,
*ширину 1,5-2,5 см.
Диаметр фолликула на
*10-й день цикла - 10 мм,
*на 11-й день - 13,5 мм,
*на 12-й день - 16,6 мм,
*на 13-й день - 19,9 мм,
*на 14-й день - 21 мм (пик Овуляции)
Потом на УЗИ должено быть видно ЖЕЛТОЕ ТЕЛО. Оно рождается на месте доминантного фолликула. Если была овуляция, то желтое тело обязано быть.
Как правило его размеры слегка меньше, чем были размеры фолликула накануне овуляции. К концу цикла желтое тело уменьшается-уменьшается и с приходом месячных полностью исчезает. Если желтое тело не пропало с месячными, то его называют кистой желтого тела и наблюдают за дальнейшим развитием в течении 2-3 циклов. Как правило, лечение не требуется.
Если по достижению фолликулом подходящего размера для овуляции (как правило это от 18 мм до 23 мм максимум), механизм овуляции не запускается и фолликул продолжает расти, то его называют фолликулярной кистой. Которое так же с приходом месячных может "рассосаться". Либо в течении последующих 2-3-х циклов.
Если после овуляции, желтое тело продолжает расти и достигает бОльших размеров чем отведено быть желтому телу, то его называют кистой желтого тела.
Это все функциональные кисты, которые как правило рассасываются самостоятельно. Если после 2-3 циклов кисты не проходят, то врачи могут на 2-3 месяца назначить оральные контрацептивы, которые "отключают" работу яичников. Как правило такой экстренный случай всегда помогает.
Но если и здесь лечение оказалось безполезным, тогда кисту удаляют.
Цифры приблизительные. Взяты среднии значения. Отличаться могут у тех женщин, у кого овуляция происходит позже или раньше. Или если аппарат УЗИ был "устаревшим" либо если делали замеры через живот, а не вагинальным датчиком.
Нормы толщины эндометрия (имеют очень важное значение)
1 - 2 день цикла - 0,5 - 0,9 см
3 - 4 день цикла - 0,3 - 0,5 см
5 - 7 день цикла - 0,6 - 0,9 см
8 - 10 день цикла - 0,8 - 1,0 см
11 - 14 день цикла - 0,9 - 1,3 см
15 - 18 день цикла - 1,0 - 1,3 см
19 - 23 день цикла - 1,0 - 1,4 см
24 - 27 день цикла - 1,0 - 1,3 см
Если эндометрий не соответствует дню цикла, и на следующий месяц картина повторяется, то следует искать причину:
эндометрит, хр.эндометрит, гиперплазия, аденомиоз, полип и т.д.
И еще немного о важной роли эндометрия в зачатии и особенно тем у кого была ЗБ или выкидыш на раннем сроке
Нормальное развитие эмбрионов тормозится или прекращается вовсе при попадании в воспаленную среду полости матки. Об этой проблеме читателям нашего сайта рассказывает главный врач Медицинской клиники репродукции "МА-МА" Виктория ЗАЕВА:
- Виктория Викторовна, как впервые обнаруживается хроническое воспаление матки?
- Часто хронические воспаления матки (эндометриты) протекают незаметно, без характерных признаков воспалительного процесса: острых болей, гноевидных выделений из влагалища.
Хроническое воспаление матки проявляет себя при обследовании по поводу стойкого женского бесплодия, невынашивания (обычно на самых ранних сроках беременности) или при анализе неудачной попытки лечения бесплодия методом инсеминации или экстракорпорального оплодотворения (ЭКО).
- Когда возникает заболевание?
- Как правило, эндометрит возникает после прерывания беременности или вследствие не долеченного в прошлом острого или хронического воспаления половых органов.
- Каким образом инфекция проникает внутрь?
- Эндометрит образуется в результате инфицирования внутренних репродуктивных органов различными микроорганизмами и вирусами, попадающими в полость восходящим путем из влагалища через шейку матки или по лимфатическим и кровеносным сосудам, из тканей соседних органов.
Обычно проникновение микроорганизмов из влагалища в полость матки блокируется защитными механизмами влагалища, шеечного канала, эндометрия. Однако, при ослаблении защиты, снижении иммунитета микроорганизмы заселяют полость матки, вызывая воспалительные процессы.
- Может ли возникнуть воспаление, если инфекцию пролечили, и анализы мазков стали "хорошими"?
- Нарушения могут произойти как при повторном инфицировании (например, когда не долеченным оказался один из партнеров), так и при активации микроба, находящегося у человека в "спящем" состоянии до поры до времени.
- Что происходит в полости матки?
- С медицинской точки зрения при хронических эндометритах на поверхности эндометрия появляется скопление воспалительного секрета и крови. В нем присутствуют в большом количестве клетки-киллеры.
- Как диагностируется эндометрит?
- Заподозрить заболевание можно по самопроизвольным абортам и воспалению придатков в прошлом. Выявляется эндометрит - по результатам гистероскопии (исследования полости матки с помощью оптики) и биопсии эндометрия.
С помощью влагалищного датчика при ультразвуковом исследовании на аппарате последнего поколения репродуктолог сможет увидеть нечеткий утолщенный эндометрий, изменение его структуры, часто - и жидкость в полости матки.
- Как осуществляется лечение?
- Антибактериальные средства широкого спектра действия назначаются обоим супругам, даже при отсутствии симптомов - по результатам обследования с учетом чувствительности к антибиотикам. Женщине часто вводится антибиотик в полость матки, прямо к очагу поражения. Обязательно проводится коррекция нарушений менструального цикла, особенно недостаточности лютеиновой фазы, так как снижение содержания прогестерона в организме способствует хронизации воспалительного процесса в эндометрии.
У женщин с таким заболеванием нередко выявляется активация свертывания крови внутри сосудов. Поэтому проводится комплексная терапия, включающая антиагрегантную.
При отсутствии бактерий в полости матки в качестве возбудителя инфекции выступают вирусы.
Лечение заключается в восстановлении местного и общего иммунитета путем введения препаратов иммуноглобулинов в полость матки и внутримышечно в виде инъекций.
- Когда после эндометрита можно беременеть?
- При излечении скрыто протекающих хронических эндометритов врачи разрешают женщинам беременность на фоне поддержки гормональными препаратами, антиагрегантами. Обязательно применяются эубиотики (лактобактерин, ацилакт) с продолжением терапии в течение первых трех месяцев беременности.
Только такое комплексное лечение дает шанс наступления и вынашивания беременности.
Для восстановления рецепторного аппарата матки широко используется циклическая гормональная терапия, причем в период вне беременности предпочтение отдается синтетическим гормонам, обладающим высокой селективностью по отношению к клеткам эндометрия. В I фазу менструального цикла с этой целью применяются Фемостон, Дивигель, Эстрофем или Микрофоллин, а во II фазу - Фемостон + Дюфастон, или Дивигель + Утрожестан, или Эстрофем + Утрожестан. Длительность терапии - 2-3 цикла под контролем УЗИ.
Радужка, ты просто умничка,столько полезного выложила.
Но только мне немного не понятно когда плод прикрепляется к матке на 5-6 или 9-10 день после О?
И обязательно ли западение БТ?
Заранее извиняюсь за глупые вопросы и что возможно я не в ту темку пишу, но мне сейчас очень важно расставить точки над и как говориться.
Вот картинки нашла, предоставленные эмбриологом Гоголевским. Клиника "Мать и Детя" Москва.
 Яйцеклетка в первые часы после оплодотворения
Яйцеклетка в первые часы после оплодотворения
 Первые сутки яйцеклеточки после оплодотворения
Первые сутки яйцеклеточки после оплодотворения
 Вторые сутки от оплодотворения
Вторые сутки от оплодотворения
 2-3 сутки от оплодотворения
2-3 сутки от оплодотворения
 3-4 сутки от оплодотворения
3-4 сутки от оплодотворения
Продолжение развития оплодотворенной яйцеклетки следует... чет у меня картинки перестали вставляться... ![]()
 4-5 день от оплодотворения
4-5 день от оплодотворения
 2-ве бластоциды на 5-й день от оплодтворения
2-ве бластоциды на 5-й день от оплодтворения
 5 (6) день от оплодтворения. Освобождение бластоциды от блестящей оболочки (если особождение не произойдет, то и имплантация будет невозможной. Бывает что причина бесплодия "неясного генеза" как раз заключается в этом (когда оболочка слишком плотная и особождение бластоциды является невозможным)
5 (6) день от оплодтворения. Освобождение бластоциды от блестящей оболочки (если особождение не произойдет, то и имплантация будет невозможной. Бывает что причина бесплодия "неясного генеза" как раз заключается в этом (когда оболочка слишком плотная и особождение бластоциды является невозможным)
 5 (6) день от оплодотворения. Бластоцида освободилась от оболочки (произошел естественный хетчинг) и готова к имплантации в эндометрий. Эндометрий в этот момент должен быть примерно от 9 мм(минимум) до 12 мм
5 (6) день от оплодотворения. Бластоцида освободилась от оболочки (произошел естественный хетчинг) и готова к имплантации в эндометрий. Эндометрий в этот момент должен быть примерно от 9 мм(минимум) до 12 мм ![]()
Радуга, сколько важной информации ты разместила на этой странице! Огромное спасибо! ![]()
![]()
![]()
Для оценки гормональной активности яичников и наличия овуляции существуют традиционные тесты функциональной диагностики:
1.
График базальной температуры - один из наиболее доступных методов определения овуляции. Базальная температура измеряется в прямой кишке каждое утро в одно и то же время, не вставая с постели, одним и тем же термометром 5-7 мин. В течение всего менструального цикла. Полученные значения отображаются на бумаге, составляя график. Для достоверности измеряют температуру не 1, а 3 месяца. Признаком овуляции являются: двухфазный характер графика, снижение температуры на 0,2 - 0,3° в день овуляции и последующий подъем до температуры 37,0 - 37,3°. Эта температура держится в норме 12-14 дней (2-ая фаза). Но важнее даже не абсолютное значение температуры второй фазы, а разница в температурах 1-ой и 2-ой фаз, которая должна быть не менее 0,3 - 0,5°. Укорочение 2 фазы цикла, медленный или недостаточный подъем температуры во вторую фазу указывают на недостаточность второй фазы цикла. Монофазный характер графика говорит об отсутствии овуляции.
2.
Прогестероновая проба
Применяется для того, чтобы узнать, насколько велико содержание женских половых гормонов у пациентки или чтобы узнать, будет ли эндометрий реагировать на изменения уровня прогестерона, основного гормона второй половины менструального цикла. Пациентке дают дюфастон или утрожестан по 1-2 таб. на 10 дней. Через 3-7 дней после окончания приема препарата должны начаться кровянистые выделения (менструально-подобная реакция), которые продолжаются 3-4 дня. Если этого не происходит, то это говорит о резком снижении эстрадиола, об отсутствии физиологических изменениях в эндометрии или об отсутствии эндометрия. Если эта проба отрицательная, то назначают следующий тест.
3.
Циклическая проба
Назначают на 10 дней препараты эстрогенов по 1 таб. в день (эстрофем, прогинова, дивигель), потом на 10 дней - гестагены (дюфастон, утрожестан) 1-2 таб. в день. Возможно использование гормональных контрацептивов на 1 мес. Если эндометрий чувствителен к действию гормонов, то через несколько дней после окончания действия таблеток начинается менструально-подобная реакция. Если кровотечения нет, то это указывает на так называемую маточную форму аменореи, то есть на отсутствие эндометрия или на спайки в полости матки (синдром Ашермана).
4.
Проба с кломифеном (клостилбегитом)Проводят при нерегулярном цикле. Назначают по 1 таб. (50 мг) клостилбегита с 5 по 9 день цикла. Оценивают уровень ФСГ до и после приема таблеток. Если уровень гормона резко повышается, то это говорит о небольшом резерве работы яичников.
5.
Инфекционный скрининг
Высокая частота инфекционных заболеваний, передающихся половым путем, оказывает негативное влияние на наступление беременности. Наиболее часто выявляются хламидийная, гонорейная, микоплазменная, трихомонадная и вирусная (герпесная и цитомегаловирусная) инфекции. Данные инфекции диагностируются или методом ДНК-диагностики (ПЦР-методика) или культивированием возбудителя на питательной среде ("золотой стандарт").
При нерегулярном цикле и повышенном уровне пролактина пациентке может быть рекомендовано рентгенологическое исследование черепа для оценки турецкого седла - структуры, в которой находится гипофиз - часть мозга, важная составляющая эндокринной системы. Повышение уровня пролактина может быть вызвано пролактиномой - доброкачественной опухолью гипофиза. При подтверждении диагноза назначается гормональное лечение, нормализующее уровень пролактина.
Для того, чтобы оценить проходимость маточных труб, форму полости матки, обнаружить возможную внутриматочную патологию, оценить наличие спаечного процесса в полости малого таза, выполняют рентгенологическое исследование, которое называется гистеросальпингография (ГСГ). При выполнении этого исследования в полость матки вводится рентгеноконтрастный раствор, который поступает через маточные трубы в полость матки. Классически ГСГ проводят во вторую фазу цикла (на 16 - 20 день цикла). Обычно это исследование не требует общего обезболивания. Перед процедурой берут анализ крови, мочи, мазки на флору.
Диагностическое выскабливание или биопсия эндометрия проводится при подозрении на патологию эндометрия. при бесплодии неясного генеза, при нескольких неудачных попытках ЭКО во 2-ой фазе менструального цикла. Полученные данные гистологического исследования соскоба сопоставляют с днем менструального цикла, что позволяет оценить полноценность секреторной трансформации эндометрия (характерной для 2-ой фазы цикла) и косвенно судить о состоянии рецепторного аппарата эндометрия.
Мария. Москва.27 лет.
Добрый день!
Ответьте пожалуйста но мой ответ. На протяжении 3 месяцев измеряла БТ. И вот что получилось в первый месяц скачек был до 38,4 (но тест НА ОВУЛЯЦИЮ не показал ни чего была одна полоска) , во -второй месяц и в третий скачек был но не больше 37,0 а если точно то 36,7-36,9, а тест показывал овуляцию в течении 2 дней. Так все же чему верить температуре или тесту? Есть у меня овуляция или нет?
Отвечает
Врач акушер-гинеколог. Феоктистов Андрей Александрович
Здравствуйте, Мария!
Существует несколько методик определения, есть овуляция или нет.
1. Если у вас регулярный менструальный цикл, то можно ориентироваться на базальную температуру. Если же нет, то этот метод не совсем информативный.
2. В настоящее время лучше использовать т.н. двойной тест:
- Тест на овуляцию.
- УЗИ контроль роста фолликула: УЗИ проводится на 5, 9, 14 день цикла (оценивается наличие доминантного фолликула - во время первых двух УЗИ и желтого тела - во время 3-го УЗИ).
Галина | Магнитогорск | возраст: 31
Скажите пожалуйста. Врач назначил утрожестан с 16дня цикла. В этот день тест показал что произошла овуляция. Может ли прием препарата повлиять на оплодотворение или нет? И если беременность наступает, то прекражщение преперата на 25 день, может ли вызвать прерывание беременности?
Отвечает
Врач акушер-гинеколог. Феоктистов Андрей Александрович
Здравствуйте, Галина! Назначение препарата утрожестан поможет наступлению беременности. Отмена препарата и отсутствие менструации - это маркер беременности. Можно его не отменять и сделать тест на 26-28 день цикла. Если он отрицательный, то препарат отменяют.
Вот, уже в нескольких топиках темы про этот самый загиб встречаю, а как ставится этот "диагноз". Его самой можно определить?
Отвечает врач акушер-гинеколог Базанов П.А. Клиника "Мать и Дитя"
Уважаемая Даша. Термином "загиб матки" обозначается анатомический вариант расположения матки. Это совершенно нормальное состояние, не патология. Чаще канал шейки матки и сама матка расположены примерно по одной линии. При загибе матки (как понятно из названия) полость матки "загнута" относительно канала шейки матки. Это может проявляться болезненными менструациями, мазней после менструации, на способности наступления беременности такое положение матки НЕ ВЛИЯЕТ. Фактором бесплодия загиб матки не является и если не получается забеременеть, то надо искать другую причину.
Прежде чем начинать "жестко" лечить женщину, надо обследовать главный "мужской" показатель - спермограмму. Так как по статистике причина бесплодия - женщина 30%, мужчина -30%, сочетанный фактор - 30%. В советской и постсоветской медицине зачастую просто "залечивали" и "залечивают" женщину от бесплодия, а о мужчине врачи не часто впоминали... Но, как мы понимаем, в зачатии участвуют двое, поэтому обследовать нужно обоих. И хороший женский врач тот, который скажет, что без спермограммы (СГ) женщину смотреть даже и не буду ![]()
![]()
Если ваш муж не хочет отправлятся на ТАКУЮ процедуру, просто дайте ему почитать нижеследующее:
(взято с сайта клиники Мама)
Спермограмма: исследование спермы
Спермограмма, или анализ спермы, - сегодня обычная процедура. Стандартная спермограмма учитывает физические параметры: объем спермы, ее цвет, вязкость, pH; и микроскопические параметры: количество и подвижность сперматозоидов, содержание других клеток и т.д. На основании полученных данных можно сделать предположение о мужском бесплодии, простатите, возможных инфекциях.
Как получают сперму для анализа?
Идеальным методом получения спермы для анализа признана мастурбация. Именно этот метод рекомендован Всемирной Организацией Здравоохранения. Лучше всего получение спермы осуществить в клинике, это позволит специалистам начать анализ сразу после разжижения эякулята. Допускается сбор материала и в домашних условиях, если пациент может обеспечить доставку семени в лабораторию в течение 1 часа. В клинике МАМА выделена особая комната для получения спермы, ее интерьер далек от "больничного", это обеспечивает психологический комфорт пациента. Желающим привезти эякулят из дома выдают специальный транспортный контейнер для спермы.
Перед сдачей спермы для анализа пациенту рекомендуется половое воздержание в течение 3-5 дней. Признано, что меньший срок воздержания может привести к заниженному объему спермы и количеству сперматозоидов, больший - к снижению подвижности и увеличению аномальных сперматозоидов. Впрочем, указанная зависимость не всегда четко прослеживается.
Исследуемые показатели спермы
Время разжижения эякулята - первый изучаемый параметр. Извергаемая сперма, как правило, представляет собой коагулят, то есть не является совершенно жидкой. По прошествии некоторого времени эякулят становится жидким под действием ферментов предстательной железы, содержащихся в семенной жидкости. Разжижение определяют по изменению вязкости спермы. Для этого эякулят, набранный в шприц, выпускают через специальную иглу. Вязкость измеряют по длине "нити", тянущейся за выпущенной каплей. Сперма считается разжиженной, если "нить" не превышает 2 см. Нормальная сперма разжижается через 10-40 минут (в некоторых лабораториях разжижение в течение одного часа считают нормальным). Если разжижение затягивается или не наступает вовсе - это может свидетельствовать о нарушениях в работе предстательной железы.
Объем эякулята - одна из важнейших характеристик спермы. Вместе с концентрацией сперматозоидов, этот показатель дает представление об общем количестве живчиков, извергаемом при половом акте. Объем меньше 2 мл может рассматриваться как причина мужского бесплодия (олигоспермия). Дело не только в том, что в маленьком эякуляте содержится мало сперматозоидов. Даже если концентрация спермиев велика, и общее количество их намного превышает необходимые 40 миллионов, все равно угроза для нормального зачатия существует.
При извержении во влагалище сперматозоиды оказываются в агрессивных условиях. Кислая среда влагалища губительна для сперматозоидов и большая их часть погибает в течение 2-3 часов. За это время наиболее подвижные и "здоровые" сперматозоиды должны успеть проникнуть в матку, где условия для их жизни благоприятные (сперматозоиды могут оставаться подвижными в матке и фаллопиевых трубах три дня и больше). Семенная жидкость (или семенная плазма) на некоторое время защелачивает среду влагалища, делая ее менее кислой, и дает возможность активным спермиям уйти в матку. Полагают, что малый объем семенной жидкости "не справляется" с этой задачей: чем меньше семенной жидкости, тем меньшее время она сможет сдерживать кислотность влагалища.
Кроме того, семенная плазма локально подавляет иммунитет супруги (ведь для иммунной системы женщины сперматозоиды - что чужеродные микроорганизмы). И с этой точки зрения объем также играет существенную роль.
Впрочем, слишком большой объем спермы не дает мужчине преимуществ. Как правило, во влагалище помещается не более 5 мл эякулята, лишние же миллилитры вытекают и в зачатии не участвуют.
Ввиду важности определения объема спермы, пациент должен собрать в контейнер по возможности весь эякулят. В случае утери более одной четвертой части эякулята, предназначенного для анализа, необходимо обязательно сообщить об этом специалисту клиники. Следует иметь в виду, что первая часть эякулята наиболее богата сперматозоидами.
К сожалению, в некоторых случаях эякуляция отсутствует вовсе, несмотря на ощущения оргазма. Это может свидетельствовать о так называемой "ретроградной эякуляции" (семяизвержение в мочевой пузырь). В таких случаях имеет смысл изучить мочу после оргазма, нет ли в ней сперматозоидов.
Цвет эякулята. У большинства мужчин сперма "бело-сероватого" цвета. Многочисленные оттенки: молочно-белый, желтоватый, прозрачный не могут четко свидетельствовать о каких-либо нарушениях. Исключение составляет лишь эякулят "розоватого" цвета, свидетельствующий о гемоспермии - повышенном содержании эритроцитов в сперме.
Водородный показатель (pH), или, проще говоря, кислотность эякулята - зачастую может явиться важной подсказкой в определении нарушений репродуктивной и половой функции. Нормальный эякулят имеет слабощелочную реакцию среды (pH 7,2-8,0). Изменение этого показателя в ту или иную сторону от нормы, если нет других отклонений, не может свидетельствовать о каких-либо нарушениях. Но в сочетании с другими признаками оказывает влияние на постановку диагноза. Например, увеличенный pH при повышенном содержании округлых клеток и неразжижении спермы упрочит мнение специалиста о возможном нарушении предстательной железы инфекционной природы; пониженный pH при азооспермии даст надежду на ее обструктивный характер (сперматозоиды есть, но семявыбрасывающие протоки закупорены), и т.д.
И все-таки основные свойства спермы можно узнать, рассмотрев ее в микроскоп.
Количество сперматозоидов - первое, на что обращают внимание специалисты. Обычно количество выражают в виде концентрации (столько-то миллионов на один миллилитр). В нормальном эякуляте сперматозоидов не менее 20 миллионов в миллилитре (не менее 40 миллионов в общем объеме спермы).
Подвижность сперматозоидов важна не менее их количества, ведь что проку во множестве сперматозоидов, если они не движутся. Принято разделять сперматозоиды на 4 категории подвижности.
К категории A относят спермии с быстрым и прямолинейным движением, скорость их движения должна быть не менее 0,025мм/с (то есть не менее половины собственной длины в секунду).
К категории B относят спермии с медленным прямолинейным движением, скорость менее 0,025 мм/с, но траектория движения все-таки прямая.
В категорию C включают сперматозоиды, которые движутся непрямолинейно (и те, что еле барахтаются на месте, и те, что носятся кругами).
Наконец, категория D - полностью неподвижные сперматозоиды.
В эякуляте всегда присутствуют все категории подвижности. Обычно больше всего неподвижных сперматозоидов категории D (от 40% до 60%), как правило, это умершие или умирающие "от старости" сперматозоиды. Поэтому чем меньше воздержание перед семяизвержением, тем меньше неподвижных сперматозоидов в эякуляте. Также обычно много быстрых прямолинейных спермиев категории А (40-60%), это здоровые, "молодые" сперматозоиды, недавно сформировавшиеся в яичках. Непрогрессивно-подвижных сперматозоидов категории В обычно 10-15%, это, как правило, сперматозоиды с нарушениями строения шейки и жгутика, либо "стареющие". Также обычно мало сперматозоидов медленных с прямым движением категории С (5-15%).
В нормальной фертильной сперме прогрессивно-подвижных сперматозоидов (A+B) должно быть не менее половины, либо быстрых прогрессивно-подвижных (A) не менее четверти. На подвижность сперматозоидов влияет много факторов. Важным фактором является температура: при температуре тела (около 37С) скорость движения максимальна, при комнатной температуре она снижается, а при температуре менее 10С сперматозоиды почти не движутся. Нередко бывает, что сперматозоиды, отнесенные к категории B при комнатной температуре, могут быть отнесены к категории A, если взглянуть на них при температуре 37С. Поэтому в ряде лабораторий, в том числе и в клинике МАМА, микроскоп для спермограммы оснащен специальным подогреваемым "термостолом", отрегулированным на 37С.
Существуют методы, позволяющие узнать, какое количество сперматозоидов среди неподвижных является живым. Для этого сперму подкрашивают эозином. Это вещество красного цвета не может проникнуть сквозь оболочку сперматозоида, но оболочка погибшего спермия быстро разрушается, и он окрашивается красным. Данный метод имеет смысл применять при акинозооспермии - полной неподвижности сперматозоидов, чтобы выяснить, связана ли эта неподвижность с гибелью, или нарушениями жгутикового аппарата. В соответствии с этим можно выработать план лечения бесплодия.
Доля аномальных сперматозоидов определяется двумя методами. Первый - изучение морфологии сперматозоидов в нативном эякуляте, то есть сперму, как она есть (нативная), рассматривают под микроскопом. При этом пытаются сосчитать, сколько сперматозоидов из 100 являются аномальными. Метод этот очень неточен, поскольку, во-первых, не все патологии можно увидеть без специальной обработки спермы, а во-вторых, сперматозоиды движутся и с трудом поддаются детальному разглядыванию. Поэтому в клинике МАМА при превышении аномальными сперматозоидами барьера 50%, проводят изучение морфологии сперматозоидов на окрашенном мазке. Для этого каплю спермы размазывают по предметному стеклышку, высушивают в потоке воздуха, обрабатывают спиртом, снова высушивают, погружают в несколько различных красителей, отмывают от лишней краски и заключают в специальный бальзам для микроскопирования. После такой обработки сперматозоиды обездвиживаются, окрашиваются и приклеиваются к стеклу. Их легко можно рассмотреть и посчитать, при этом могут быть обнаружены нарушения, невидимые при первом методе (например, отсутствие акросомы).
Для оценки качества спермы считают не только долю аномальных сперматозоидов (она должна быть менее 85% в окрашенном мазке), но также среднее количество патологий на один сперматозоид (так называемый индекс спермальных нарушений, SDI) и среднее количество патологий на один аномальный сперматозоид (так называемый индекс тератозооспермии, TZI). При превышении TZI значения 1,6 сперма считается аномальной, а при превышении SDI значения 1,6 могут возникнуть проблемы даже при искусственном оплодотворении.
Спермагглютинация, или склеивание сперматозоидов - сигнал грозных иммунных нарушений, которому, к сожалению, не всегда уделяют должное внимание. Часто неправильно думают, что агглютинация не позволяет сперматозоидам свободно двигаться и достичь яйцеклетки. Это неверно. Само по себе склеивание затрагивает обычно небольшую часть сперматозоидов, и не препятствует движению большинства, но наличие агглютинации может свидетельствовать о присутствии в эякуляте антиспермальных антител, которые и могут быть причиной бесплодия. Истинную спермагглютинацию не всегда легко распознать, иногда требуются специальные методы для отличия ее от спермагрегации. Агрегация сперматозоидов - это склеивание, вызванное не иммунными причинами, а слизью, содержащейся в семенной жидкости. Спермагрегация на фертильность спермы не влияет.
Антиспермальные антитела (АСА, или АСАТ) - это антитела организма против сперматозоидов. Соединяясь со жгутиком, АСА подавляют движение сперматозоида. Прилипая к головке, препятствуют оплодотворению. АСА могут образовываться как в организме мужчины, так и в организме женщины, вызывая бесплодие. Для диагностики АСА в сперме используют различные методы, наиболее распространенным среди которых является MAR-тест (Mixed Immunoglobuline Reaction - "реакция иммуноглобулинов при смешивании").
Кроме сперматозоидов в эякуляте присутствуют так называемые округлые клетки. Под этим собирательным названием подразумевают лейкоциты и незрелые клетки сперматогенеза, то есть клетки, из которых в яичках образуются зрелые сперматозоиды. В норме концентрация лейкоцитов не должна превышать 1 млн/мл. Принято считать, что большая концентрация этих иммунных клеток может свидетельствовать о воспалительных процессах в придаточных половых железах (простате или семенных везикулах). Без специального окрашивания отличить лейкоциты от незрелых клеток сперматогенеза трудно, поэтому ВОЗ рекомендует прибегать к окрашиванию, если общая концентрация всех округлых клеток превышает 5 млн/мл.
Нормы для спермограммы:
ПОКАЗАТЕЛЬ НОРМА
Объем Не менее 2 мл
Цвет Бело-сероватый
Время разжижения 10-40 минут
рН 7,2-7,8
Количество спермиев в 1 мл 20-120 млн.
Количество спермиев в эякуляте 40-500 млн.
Активно подвижные (категория А) Не менее 25 %
Слабоподвижные (категория В) А + В не менее 50 %
Непрогрессивно подвижные (кат.С) С + D не более 50 %
Неподвижные (категория D)
Патологические сперматозоиды Не более 50 %
Количество округлых клеток Не более 5 млн.
Спермагглютинация Нет
Лейкоциты До 3-5 в поле зрения
Какие термины используются для описания нарушений спермы?
Для описания нарушений спермы существуют различные термины.
Нормоспермия - все характеристики эякулята в норме, нормальная сперма.
Нормозооспермия - все характеристики, связанные с фертильностью спермы, в норме, но при этом допустимы отклонения, не влияющие на бесплодие (повышенное содержание округлых клеток, аномальный pH, аномальная вязкость или неразжижение эякулята).
Олигоспермия - недостаточный объем эякулята (менее 2 мл).
Олигозооспермия - недостаточное количество сперматозоидов (концентрация менее 20 млн/мл).
Астенозооспермия - недостаточная подвижность сперматозоидов (А<25% или A+B<50%).
Акинозооспермия - полная неподвижность сперматозоидов.
Тератозооспермия - повышено содержание аномальных сперматозоидов (более 50% при исследовании нативного эякулята или более 85% при исследовании окрашенного мазка спермы).
Некрозооспермия - отсутствие живых сперматозоидов.
Лейкоцитоспермия - повышено содержание лейкоцитов (более 1 млн/мл).
Гемоспермия - присутствие эритроцитов в эякуляте.
Азооспермия - отсутствие сперматозоидов в эякуляте.
Когда пациент знакомится с результатами спермограммы, он должен знать следующее. Все до единой характеристики спермы сильно меняются с течением времени. Если объем спермы при анализе составил 3 мл, то при следующей эякуляции он может иметь совсем другие значения, также иные значения он будет иметь спустя месяц, тем более спустя полгода. Тот же принцип касается остальных параметров. Именно поэтому в репродуктологии общепризнано, что для анализа необходимо исследовать сперму дважды с интервалом не менее двух недель, а в случае существенных различий в параметрах - трижды.
Панточка ![]() нужная инфа!
нужная инфа!
Вопрос:
Доктор,помогите пожалуйста!
что может вызвать задерджку месячных? цикл был стабилен с февраля по сентябрь, а 28 сентября должна была придти менструация-и вот с этого момента ничего нет. Девушка не девственница, но не ведет половую жизнь, не беременна.Чем такая задержка может быть вызвана,стоит ли опасаться чего-то серьезного? жду ответа.Заранее спасибо.
Ответ:
Причины могут быть разные: гормональные нарушения, стрессы, активные занятия фитнесом, значительное снижение массы тела и прочее.
Нужно проверить уровень гормонов ЛГ, ФСГ, пролактина, ТТГ и Т4 своб., сделать УЗИ органов малого таза и прийти на прием к гинекологу.
С уважением,
Беленко Нина Владимировна
Совет всем обследующимся!!!
Отправитель: Ирина
Дата: 09 ноября 2006 00:29:31
Внимание, дамы, совет.
Совет возник после того, как мы с мужей побывали на сдаче инфекций, а потом еще ходили сдавать анализы.
Первый раз было ничего, на сдачу инфекций пошел, ни слова не сказал. После на СГ пошел с трудом. Больше я его не вытащу, хотя он у меня замечательный и тоже хочет малыша...
Так вот, совет: когда мужу впервый раз поведете сдавать анализы, пусть сдаст сразу все, что можно: СГ, инфекции, МАРы, биохимию спермы.Сэкономите себе нервишки:-)
Да и сами старайтесь делать все сразу, чтобы не тянуть, с каждым разом становится тяжелее.
Все удачи!
Вопрос № 18641 | Тема: Все вопросы | 29.11.2005
Здравствуйте. У меня месячные идут со сгустками это нормально?
Мария | казань | возраст: 30
Нормальные менстр. выделения -со слизью и небольшими сгустками в умеренном количестве .
Консультант: зав. отделением МЦ "Диламед", врач акушер-гинеколог Малаховская Светлана Викторовна
Радужка, тебе наверное пора открывать свой врачебный кабинет
ты просто гений!!!! ![]()
Вопрос:
Последнее время у меня месячные с гигантскими сгустками. Очень большие, как куски сыроко мяса, мм 6-7! С чем может быть связано? Спасибо.
Отвечает акушер-гинеколог Жук Н.В.
Сгустки могут присутствовать при месячных. Но если ранее не было таких симптомов, то стоит:
1. Провериться на скрытые инфекции (ПЦР+общий мазок).
2. Исключить эндометрит или эндометриоз.
Эндометрит в свою очередь может быть как хронический так и острый. Не всегда при эндометрите однозначная картина.
Ранее недолеченное инфекционное заболевание может угаснуть, как бы заснуть, или может быть полностью излечено, но рецепторы эндометрия сами по себе могут не включиться в работу. Кровоток будет снижен, питательных веществ к эндометрию поступать будет меньше, в итоге, как следствие, возможно бесплодие. Плодное яйцо никогда не прикрепится к эндометрию, если в нем что-то не так. А если импланируется, то очень высок риск выкидыша.
Практически каждая чистка заканчивается эндометритом. Здесь важно вовремя все пролечить, пройти курс физиопроцедур.
Советую не тянуть с обследованием. На раннем этапе болезни возможна скорейшая ремиссия.
Хронический эндометрит лечат около 6 месяцев. Так что задумайтесь над этим.
Сгустки могут присутствовать при месячных, если цикл без овуляции.
Радуга!
Ты молодец! столько нужной информации...
Я уже давно пытаюсь узнать про сдачу гармонов, а тут такая информация.
Спасибо тебе отдельное и большое. Все очень нужное.
К вопросу о гемостазиограмме и коагулограмме. В чем отличия.
Гемостазиограмма - это оценка функционального состояния свертывающей системы крови (тромбоцитарное звено, плазменное звено). По этому исследованию можно судить о взаимоотношениях свертывающей и противосвертывающей системы крови, что очень важно в акушерско-гинекологической практике. Патология может проявляться как при активации свертывающей системы крови (тромбозы в сосудах всего организма матери, в сосудах плаценты), так и при активации противосвертывающей системы крови (кровотечения, преждевременная отслойка плаценты и т.д.).
Коагулограмма содержит очень большое число различных тестов. Этот тест включает в себя много анализов, которые не входят в гемостазиограмму. Чтобы облегчить сдачу коагулограммы, то можно ее разбить на два этапа.
Коагулограмма 1-го этапа включает:
1) протромбиновый тест - используется для общей характеристики внешнего пути свертывания крови;
2) определение АЧТВ - применяется для выявления суммарной активности факторов внутреннего пути образования фибрина;
3) определение количества тромбоцитов. Важно, чтобы этот тест выполнялся не только и не столько в общеклиническом анализе крови, а именно в составе коагулограммы 1-го этапа, поскольку это позволяет получить более цельную - диагностически и прогностически - картину состояния системы гемостаза;
4) определение концентрации фибриногена - дает информацию об основном коагуляционном субстрате;
5) определение тромбинового времени - характеризует конечный этап процесса свертывания крови, зависящий от содержания фибриногена и ингибиторов, блокирующих действие тромбина и превращение фибриногена в фибрин;
6) определение времени свертывания цельной крови - оценивает общий результат взаимодействия про- и антикоагулянтных систем и фибринолиза в данный конкретный момент времени;
7) определение величины гематокрита.
Перечисленные тесты позволяют получить достаточно общее представление о свертывающем и противосвертывающем потенциале крови пациента. Набор из этих семи тестов, являясь минимально необходимым для первичной диагностики, направлен на то, чтобы привлечь внимание специалиста к состоянию того или иного звена гемостаза. Отметим, что вышеназванные тесты демонстрируют только следствия тех или иных нарушений свертывания крови. Поэтому именно коагулограмма 1-го этапа определяет набор тех методов, которые в дальнейшем предоставят всю необходимую информацию непосредственно о причинах гемостазиологических нарушений. Однако коагулограмму 1-го этапа возможно дополнить поиском гемокоагуляционных маркеров (1-2 метода), специфичных для определенной категории пациентов. В этом случае полученная информация (особенно в амбулаторных условиях) может оказаться достаточной для назначения терапии.
Коагулограмма второго этапа обследования предполагает более точную оценку про- и антикоагулянтных механизмов, а также характеристику фибринолитической активности. Более того, на этом этапе осуществляется поиск маркеров, свидетельствующих о наличии уже сформировавшихся тромбов и/или характеризующих активность ДВС крови.
Коагулограмма 2-го этапа должна содержать:
1) оценку агрегационной активности тромбоцитов - поскольку нарушение физической целостности или биохимического состояния участка эндотелия приводит к превращению атромбогенного сосуда в очаг тромбообразования через адгезию и агрегацию тромбоцитов и образование дополнительных порций тромбина;
2) исследование антикоагулянтной системы, прежде всего, по ее главным компонентам: антитромбину III, эндогенному гепарину. В тех случаях, когда необходимо расширить информацию о состоянии системы естественных антикоагулянтов могут быть выполнены исследования активности протеина С, протеина S и простагландина I2, что позволяет оценить активность реакций, естественно ингибирующих факторы VIIIа, Vа и агрегацию тромбоцитов;
3) определение общей фибринолитической активности крови - позволяет выявить суммарную напряженность реакций, борющихся с тромботическими осложнениями, определение Хаггеман-зависимого фибринолиза - характеризует уровень активации основных плазменных протеолитических систем и определение плазминогена -оценивает возможности фибринолитической системы;
4) определение маркеров внутрисосудистого свертывания крови: растворимых комплексов фибрин-мономера, продуктов деградации фибриногена (ПДФ), Д-димера;
5) определение специфических гемокоагуляционных маркеров, присущих данной категории пациентов: фактора Виллебранда, факторов VIII, IX и др.
Таким образом получается, что гемостазиограмма это только часть обследования. То есть можно сдать только какую-то часть, а если хотите посмотреть все в подробностях, то тогда сдают много-много дополнительных анализов и это уже будет называться коагулограммой.
Радужка, привет!!! ![]()
У меня вопросик, вроде в темке ответа не нашла.
А почему бывают скудные М? У меня последний раз вообще просто помазало, хотя овуля была.
я тут про твой вопрос ![]() раньше как у тебя М проходили? Чистки были? Инфекции? А то много инфы, попробую нужную найти.
раньше как у тебя М проходили? Чистки были? Инфекции? А то много инфы, попробую нужную найти.
Общая инфа:
Скудные менструации
Собственно, правильнее было бы назвать нарушение менструального цикла, сопровождающееся ослаблением месячных, гипоменструальным синдромом.
Существуют следующие разновидности гипоменструального синдрома:
♦ гипоменорея - уменьшение количества менструальной крови до 25 мл и меньше;
♦ олигоменорея - продолжительность менструации - 2 дня и менее;
♦ опсоменорея, или брадименорея - запаздывающие менструации с удлиненным интервалом 5-8 недель;
♦ спаниоменорея - крайне редкие менструации -2-4 раза в год.
При скудных менструациях менструальное кровотечение носит характер «следов» или капель крови. Менструальный цикл может быть нормальным. Однако нередко гипоменорея сопровождается олигоменореей (продолжительность менструации - 1-2 дня).
Причины скудных месячных:
• заболевания нервной системы, длительные нервно-психические перегрузки, стрессы;
• витаминная недостаточность, нарушение обмена веществ;
• наличие «вредной» профессии (воздействие некоторых химических веществ, радиоактивного излучения и т. п.);
• наличие инфекционных заболеваний;
• хирургические и гинекологические операции;
• травмы мочеполовых путей;
• чрезмерная физическая нагрузка;
• эндокринные заболевания;
• заболевания внутренних органов, в том числе заболевания половой системы (например, аднексит);
• беременность.
От меня:
У меня скудные М начались после лапары. Длились несколько месяцев (при этом БТ в 1-й фазе была около 37.0!!!). Теперь все с точностью наоборот. ОЧЕНЬ обильные месячные,с огромаднейшими сгустками. Бт стала нормальной (36.5). Врач подозревает эндометрит или гиперплазию эндометрия. И, если я не ошибаюсь, еще говорил об аденомиозе. В четверг будет лапара и я смогу уже более точно сказать...
ДЭГА - Дегидроэпиандростерон-сульфат (ДЭА-S04, ДЭА-С, Dehydroepiandrosterone sulfate, DHEA-S). Вырабатывается в коре надпочечников. Уровень этого гормона является адекватным показателем андроген-синтетической активности надпочечников. (Данные лаборатории ИНВИТРО).
ДГЭА ( ДЭА или DHEA) - это такой "неосновной" гормон , который называется "дегидро-эпи-андростерон". Его содержание можно определять в крови, а концентрацию его производных - в моче. В принципе анализы по крови и моче взаимозаменяемы.
Так что, это одно и то же. Просто с разными титрами и написание зависит от того проводилось ли исследование в моче или в крови.
Уважаемые пользователи, читатели и писатели!
Я думаю, что нам нужно, прежде всего, не выяснять отношения, а думайть о самом прекрасном и готовиться к нему, а значит надо беречь нервы. Все выяснения отношения я буду безжалосто удалять, слова поддержки в чей либо адрес - тоже, т.к. это невольно провоцирует другую сторону на агрессию. А также буду править ваши посты, которые не относятся к теме разговора. На эти мои действи я прошу реагировать адекватно; здесь мы пытаемся решить свои проблемы, помочь другим, а не выяснять, чья правда "правдее".
Если вы заметили ошибку или опечатку, то лучше написать в личку автору или мне. Мы немедленно отреагирум и исправим ошибку, если она есть.
Я думаю у нас у всех одна цель и одно желание - быть здоровыми и родить здорового малыша!!!
Нарушение менструального цикла - проблема, с которой женщина должна обратиться к гинекологу, ведь этот симптом может быть проявлением различных гинекологических заболеваний.
Однако не всем известно, что считать нарушением менструального цикла. Основными отклонениями от нормы являются:
уменьшение или увеличение продолжительности цикла (менее 18 или более 35 дней)
скудные или обильные выделения (более 4 прокладок в день)
продолжительность выделений более 7 дней
межменструальные выделения
Из вышесказанного следует, что в норме менструальный цикл имеет продолжительность от 21 до 35 дней, менструальные выделения длятся 2-5 дней, объём кровопотери составляет 20-60 мл (3-4 прокладки в день).
Если вас беспокоят задержки, обильные, скудные или длительные менструации, кровянистые выделения между менструациями, отсутствие овуляции, что можно проследить по графику базальной температуры, то вам следует обратиться к врачу, чтобы выяснить причину нарушений менструального цикла, которые могут оказаться первыми симптомами таких заболеваний, как воспаление придатков, эндометриоз, гормональные нарушения и т.д.
Биохимическая Б или ЗБ?
Подскажите пожалуйста, у меня на 12 ДПО хгч 74 через неделю на узи ничего не нашли. Пересдала ХГЧ... 4 ![]()
Что это: биохимическая беременность или ЗБ?
Ответ:
Похоже, что была биохимическая Б. То есть имплантация эмбриона произошла, но потом по какой-то причине развитие прекратилось.
Может быть из-за:
1. генетики эмбриона (кариотип проверяли?),
2. из-за состояния эндометрия,
3. из-за высокой свертываемости крови (гемостаз проверяли?).
Удачи!
Фото, которые мне очень понравились ![]() Так все понятненько
Так все понятненько ![]()
Это наш яичник (то что светленькое, овальной формы) и фимбрия трубы. Яйцеклетка после выхода, как пылесосом, захватывается фимбриями в трубу.

Это момент овуляции. Можно видеть часть яичника, бугорок это фолликул, голубая жидкость это фолликулярная жидкость (на самом деле она не голубая, это просто оттенили так...как я поняла). И вот-вот выйдет фолликул...

Это живчики наших любимых мужчин стремятся на встречу с яйцеклеточкой. Я где-то читала что оплодотворение может произойти только в первой трети трубы, то есть сразу же или в течении непродолжительного времени после того, как яйеклетка попала в трубу. Потом она наичнает стареть и оплодтвориться не может. Для себя я сделала вывод, что яйцеклетка в среднем живет 12 часов-18 часов.

Бластоцида добралась до матки и раздумывает о "месте жительстве".

Бластоцида уже нашла себе "укромное местечко" и готова имплантироваться

Такие 3Д фото я нашла на одном мед.сайте. ![]()
Радужка, спасибо большое за инфу!!! ![]()
Похоже у меня с эндометрием проблемы. ![]()
Фотки супер!!!!! ![]()
Радужка какая ты умничка ![]()
Такая полезная темка! столько информациии нужной ![]()
![]()
Радуга, это не просто интерессная и полезная тема это просто энциклопедия!
лично я очень много для себя почерпнула и знаю, что к следующей беременности подготовлюсь на все 100%!!!
большое тебе спасибо!
Радужка спасибо тебе за всю информацию, ты так красиво всё расказываеш, сколько всего нужного. Спасибо тебе огромное, очен полезная информация.
Про поликистоз
Поликистоз яичников - гормональное заболевание, приводящее к бесплодию за счет того, что в организме женщины не происходит овуляции.
Поликистоз яичников развивается при нарушении работы:
1. яичников
2. гипофиза
3. надпочечников
4. гипоталамуса
5. щитовидной железы
Наиболее часто первичный поликистоз развивается в подрастковом возрасте, когда устанавливается менструальный цикл. Происходит нарушение процесса созревания яицеклетки, т.е. выхода яйцеклетки из яичника не происходит.
Причинами нарушений в работе яичников в подрастковом возрасте могут быть:
1. острые респираторные заболевания
2. хроническое воспаление глоточных миндалин
3. резкая смена климата
4. плохая экология
5. психические травмы, стрессы
Вторичный поликистоз яичников возникает в более позднем возрасте, причиной которого являются различные хронические воспалительные заболевания женской половой сферы. Если работа яичников нарушена полностью, то женщина не сможет забеременеть.
У таких пациенток не редко обнаруживается наследственная отягощенность по:
1. нарушению менструального цикла
2. нарушению репродуктивной функции
3. гипертонической болезни
4. сахарному диабету II-типа
Основные симптомы поликистоза яичников:
нарушение менструального цикла
аменорея
увеличение размеров яичников
ожирение (изменение телосложения)
рост волос на лице и теле по мужскому типу
угревая сыпь (особенно на коже лица)
жирная себорея
выпадение волос на голове
снижение тембра голоса
Учитывая, что первичный поликистоз яичников развивается в подрастковом возрасте, многие девушки не обращают внимание на такие симптомы, как отсутствие менструации, угревая сыпь, изменение телосложения, считая их нормальным проявлением полового созревания
Основным симптомом поликистоза является нарушение менструального цикла, которое может быть в виде:
олигоменореи (интервал между менструациями от 40 до 150 дней)
вторичной аменореи (отсутствие менструаций 6 месяцев и более)
ациклических маточных кровотечений
При этом женщина может испытывать тянущие боли внизу живота.
Не менее важным симптомом является гирсутизм (рост волос у женщин по мужскому типу) в области бакенбард, грудины, околососковых полей, спины, белой линии живота, внутренней поверхности бедер. Как правило у женщин с поликистозом яичников выявляется мастопатия.
Аднексит (воспаление придатков)
Аднексит - воспалительное заболевание маточных труб, придатков матки и яичников
Возбудителем которого может быть гонокок, стрептококк, энтерококк, стафилококк, хламидия, микоплазма, уреаплазма и т.д.
Инфекция, попадая на слизистую оболочку влагалища и маточной трубы, переносится в яичник, образуя спайки между трубой и яичником. С течением времени спаек становится все больше, и они формируют воспалительное тубо-овариальное образование, которое нарушает проходимость маточных труб. Также возбудитель может переноситься из других органов по лимфатическим и кровеносным сосудам.
Опасность воспаления придатков заключается в том, что, имея достаточно стертое начало, которое женщина может и не заметить, заболевание принимает тяжелую форму, которая приводит к бесплодию.
Факторы, способствующие развитию аднексита
1. воспалительные заболевания (инфекции)
2. аборты, роды
3. нарушение правил личной гигиены
4. переохлаждение
5. введения ВМС
Клиническая картина аднексита (воспаления придатков)
В зависимости от клинической картины аднексит выделяют:
- острый
- хронический
Симптомы острого аднексита:
-боль внизу живота
-повышенная температура тела
-ухудшение общего самочувствия
-при пальпации определяются увеличенные придатки с нечетким контуром и ограниченной подвижностью
-гинекологическое обследование вызывает резкую боль.
-анализ крови показывает повышенное число лейкоцитов со сдвигом влево, а также повышение СОЭ
При хронической форме воспаления придатков у пациенток наблюдается:
-тянущая боль внизу живота, носящая постоянный или периодический характер
-нарушение менструального цикла (менструации становятся болезненными, выделения - слишком обильными или, наоборот, скудными, возможны межменструальные выделения)
-серозные или гноевидные выделения, что зависит от остроты воспалительного процесса
-половой акт становится болезненным из-за воспалительных процессов в придатках матки
Лечение аднексита - комплекс мер, направленных на выявление и подавление возбудителя заболевания. Только врач, после взятия мазка и определения чувствительности возбудителя к антибиотикам, может подобрать необходимый препарат.
Лечение аднексита (особенного острого) включает в себя:
1. антибиотики широкого спектра действия
2. противоспалительные препараты
3. десенсибилизирующие средства
4. обезболивающие
Пациенткам необходим постельный режим. Когда острое воспаление будет снято применяют физиотерапию и биостимуляторы.
Если заболевание не лечить, то оно переходит в хроническую форму. Во время обострений женщины жалуются на сильную боль внизу живота, менструации становятся болезненными ![]()
Лечение аднексита (хронического) заключается в:
1. противовоспалительной терапии
2. десенсибилизирующей терапии
3. применении обезболивающих средств
4. приеме витаминов и иммуностимуляторов
5. физиотерапии
6. бальнеолечении
7. применении грязевых и озокеритных аппликаций
8. прохождении курса вагинальных ванночек и гинекологического массажа
Хроническое воспаление придатков без соответствующего лечения приводит к:
- возникновению спаек
- нарушению проходимости маточных труб
- внематочной беременности
- бесплодию
Эрозия шейки матки (эрозия)
Эрозия шейки матки - доброкачественный патологический процесс, представляющий собой округлые красные участки слизистой до 2 см. в диаметре, приводящий к отторжению клеток покровного эпителия с шейки матки.
Истинная эрозия встречается крайне редко, поэтому под эрозией шейки матки чаще всего подразумевают дефект слизистой оболочки, который также называют псевдоэрозией или эктопией.
При этом заболевании происходит замена плоского многослойного эпителия шейки матки цилиндрическими клетками из цервикального канала. Выходя на наружную часть шейки матки, односложный эпителий начинает усиленно разростаться под воздействием специфической среды влагалища, благодаря чему очаг поражения увеличивается.
При истенной эрозии слизистая шейки матки становится бледно-розовой, а участок поражения - ярко-красным. Из-за отторжения эпителиальных клеток, поверхность слизистой оболочки оголяется, что приводит к ее кровоточивости.
У женщин с таким поражением слизистой нередко втречаются воспалительные процессы, которые проявляются в виде белей ![]()
Дефект слизистой оболочки может располагаться по-разному. Возможно, что она полностью покрывает шейку матки, но чаще встречается расположение вокруг наружного зева шейки матки. При длительном существовании заболевания возникают изменения свойств клеток шейки матки, приводящие к формированию новообразований, которые могут ностить как доброкачественный, так и злокачественный характер
Лечение эрозии шейки матки (эрозии)
Для эффективного лечения эрозии шейки матки необходимо исключить наличие инфекций, передающихся половым путем, иначе лечение не принесет никакой пользы, а также выяснить причины возникновения заболевания.
Выбор метода лечения зависит от результатов анализов, стуктуры и величины поражения. При лечении эктопии основной целью является удаление измененной ткани
Основными методами лечения эрозии шейки матки являются:
- лазерокоагуляция (воздействие лазерного луча низкой интенсивности)
- химическая коагуляция (шейки матки обрабатывается специальными препаратами)
- криодеструкция (замораживание жидким азотом) (советуют нерожавшим девушкам) ![]()
- диатермокоагуляция (воздействие электрическим током)
- диатермоконизация (воздействие электрическим током с удаление измененной ткани)
После этих методов лечения проводится медикаментозное лечения для восстановление слизистой шейки матки. Для этих целей используют свечи, мази, аэрозоли и т.д.
И еще немножко о кистах
Киста яичника - доброкачественное образование яичника, относящее к опухолевидным процессам, представляющее собой полость, наполненную жидким содержимым
Сушествуют различные виды кист:
1. фолликулярная
2. киста желтого тела
3. параовариальная
4. эндометриоидная
5. серозная
6. муцинозная
7. дермоидная и т.д
Фолликулярная киста и киста желтого тела относятся к функциональным образованиям, формирующимся в самом яичнике.
Стенки доброкачественных образований формируются из перерастянутой оболочки фолликула или желтого тела. Причина их возникновения - гормональный дисбаланс.
Фолликулярная киста представляет собой однокамерное образование с тонкими эластичными стенками, заполненное прозрачным содержимым. Как правило такие образования не бывают больших размеров и растут в сторону брюшной полости. Образовываются из не лопнувшего фолликула.
Фолликулярная киста определяется спереди или сбоку матки, как правило не превышает 10 см. в размерах, при пальпации слабоболезненная
Киста желтого тела диагностируется достаточно редко у женщин 17-55 лет. Она представляет собой опухоль с толстыми стенками, заполненную жидкостью желтого цвета, к ней может примешиваться кровь. Как правило такое образование бывает только с одной стороны. Причина возникновения заключается в том, что после овуляции не происходит заполнение фолликула клетками желтого тела (как должно быть), вместо этого фолликул продолжает расти и заполняется жидкостью. Киста желтого тела располагается сбоку от матки, поверхность ее гладкая, консистенция эластическая. Такая киста может возникнуть во время беременности (от чрезмерной работы гормонов), но после аборта (или к 12-ти неделям беременности) она рассасывается самостоятельно.
Параовариальная киста формируется из придатка, расположенного над яичником и представляет собой однокамерное образование овальной или круглой формы, заполненное прозрачной жидкостью. Стенки такой кисты прозрачные и тонки, имеющие сеть мелких кровеносных сосудов. Наиболее часто опухоль диагностируется у женщин 20-40 лет. Размер образования может быть самым разнообразным: от маленого до огромного. Как правило яичник не вовлекается в патологический процесс.Параовариальная киста может протекать бессимптомно, женщина может не испытывать никаких болезненных или неприятных ощущений, менструальный цикл не нарушается.
Однако, если киста достаточно больших размеров, то появляются следующие симптомы:
-боль внизу живота
-частые позывы к мочеиспусканию (при сдавление мочевого пузыря)
-картина "острого живота" (в случае перекрута ножки кисты)
При обнаружение кисты яичника женщине необходимо прости соответствующие обследования и курс лечения (при функциональных кистах) или удалить образование хирургически.
Без соответствующего лечения возможны различные осложнения, требующие немедленного хирургического вмешательства:
Перекрут ножки кисты приводит к нарушению кровообращения кисты, развитию ее некроза и перитониту (воспалению брюшины).
Симптомы данного осложнения: резкая боль внизу живота, тошнота, рвота, высокая температура тела.
Нагноение кисты проявляется в виде болей внизу живота и высокой температуры тела.
Разрыв капсулы кисты бывает достаточно редко. Основные симптомы: резкие острые боли в животе, шок, внутреннее кровотечение.
Основными симтомами функциональной кисты яичника могут быть:
- боль внизу живота
- нарушение менструального цикла (бывает при фолликулярной кисте) в виде длительных и обильных -- менструаций и маточных кровотечений
- воспалительный процесс в области придатков
Вопрос:
Скажите пожалуйста, сколько живёт яйцеклетка? Слышала много версий... 2-3 дня и 4 часа...
Отвечает:
Пётр Гоголевский
эмбриолог клиника "Мать и Дитя"
Продолжительность жизни яйцеклетки составляет 24 часа. Однако оптимальное время для оплодотворения до 6-10 часов после овуляции или пункции (если ЭКО)
З.Ы. от меня: Гоголевский - эмбриолог. Он гуру своего дела. Своими глазами наблюдает как все происходит (ЭКО), как и когда оплодотворяются яйцеклеточки. То есть не теоретик, а практик.
![]() Радужка, наличие антиспермальных антител у мужа это всегда показание к ИКСИ?
Радужка, наличие антиспермальных антител у мужа это всегда показание к ИКСИ?
Я столько инфы в интернете читала и везде пишут что ДА! Муж курс лечения прошел и сдал анализ, но врач уходит в отпуск так что узнаем результат только в янаре. Везде пишут если организм начал вырабатывать антиспермальые антитела значит это не остановить, но можно притормозить процесс. Мы точно знаем что они есть и поэтому муж прошел курс лечения. Ты я знаю собираешься делать ЭКО?!
Во сколько она обойдется(извини за не скромность)? Сколько мне денег готовить?
Год назад у меня был поликистоз яичников, его я вылечила, но забеременеть пока не получается, это может быть из-за поликистоза??? ![]()
Радужка, милая...
Расскажи о гипоплазии эндометрия (если я, конечно, правильно пишу) - т.е. о недостаточности его толщины. От чего? Почему? Как лечить? Врач НИЧЕГО (кроме повторного УЗИ после овульки) не назначила.
Уточню:
На УЗИ (10 Д.Ц.) толщина эндометрия была 5 мм (а норма = 8..10). Врач сказала, что толщина явно недостаточная, но структура эндометрия однородна (он трехслойный, пролиферативный и т.д.). Что делать с этой недостаточной толщиной?
Вот..:
Гипоплазия эндометрия - это наличие тонкого несостоятельной для выполнения своей функции внутренней оболчки матки. Гипоплазия эндомтерия может приводить к бесплодию и привычном невынашиванию беременности. Чаще всего для лечения этого состояния используют антибиотики и гормональные средства, так как причины гипоплазии гормональные либо инфекционные.
НО:
Нужно провести пайпель-биопсию эндометрия и уже в соответствии с этим проводить лечение...При эндометрите, особенно если он хронический, может быть тонкий эндометрий. В этом случае, сначала находят причину хр.эндометрита, убирают ее, потом восстанавливают эндометрий.
Если пайпель-биопсия не показала картину хронического эндометрита, то возможно причина в гормональном дисбалансе. И этапом лечени будут гормоны: микрофоллин или прогинова в 1-ую фазу цикла, прогестерон во вторую фазу. + витамин Е, улучшают кровообращение в эндометрии.
Лечение длится от 3-х месяцев. Главное не запускать, а скорее искать причину и устронять ее.
Читала что девочкам (как дополнение к основному лечению) помогает Ременс, травки (шалфей), танец живота улучшает кровобращение, что тоже положительно скажется.
Мне кажется(но лучше уточнитьу врача), что это можно принимать в дополнение к основному лечению, которое назначит врач.
Удачки ![]()
Радужка, может быть подскажешь, у меня жолтое тело не выходит с преведущего цикла... врач сказала, что учитывая то, что 2 месяца назад была чистка это не паталогия.
Радужка... Я тебя. наверное, замучаю.
Спасибо за ответ о гипоплазии. Как думаешь, стоит "мчаться" на биопсию, или все же сделать второе УЗИ после овуляки... Может, все же подрастет эндометрий к тому времени...
И еще вопрос: на УЗИ диаметр доминантного фолликула (10 Д.Ц) был 15 мм. Врач сказала, что овуляку надо ждать в течение ближайших трех дней. Ну вот, прошли уже 5 дней. Делаю тесты на овуляку каждый день, а они отрицательные. Нет даже малейшего намека на вторую полосочку. И БТ как приклеенная на 36,1. У меня уже голова кругом... Моя бы воля - рванула бы снова на УЗИ. Но у нас строго по записи, а записываться надо как минимум за неделю. Значит, не судьба...
Что могло так затормозить овуляку?
Радужка!
Подскажи не встречала ли ты где, болезнь с такими признаками выделения не обильные коричневого цвета с 7 дня цикла по 15-16 день цикла (цикл 32 дня), губо говоря сразу после М, и до овуляции.
УЗИ говорит все нормально, врач ставит НМЦ, говорит забеременеешь все наладится, но пока не беременею, может какие анализы сдать?
Радуга добрый день!!!!
Ты так всё классно описываешь, стока всего знаешь, молодец прям!!!! ![]()
Может быть ты сможешь мне помочь, где-то встречала. У нас проблема в муже. До меня от него беременело 2 женщины, всего 3 беременности (одна из них беременела 2 раза), и у всех произошел выкидыш. Совсем недавно я тоже потеряла нашего с ним малыша на 20 неделе беременности, малыш не развивался с 15 недель а сердечко билось........ я проверилась на все инфекции и т.д., в период беременности все анализы были в норме. Скорее всего причина в нём, врач нас отправила в январе на обследования, в том числе и генетически. Я просто хотела спросить, не знаешь ли ты что у него может быть не так??? Просто очень волнуюсь и переживаюсь, боюсь ужасно очередной потери. Заранее спасибо!!!!!!!!!!!!!!!
Очень похоже что у него генетические проблемы... Более точно я не скажу...лично не сталкивалась, но на форумах читала. А почему после выкидыша малышкевича не отправила на ген.обследование?
Я, если найду похожую темку, обязательно напишу ![]()
А мужу еще обязательно нужно сдать спермограмму + биохию спермы. Ну и ген.обследование... у меня в начале темы про генетическое обследование должно быть написано...
[/quote]
Спасибо тебе огромное за ответ! В январе идем к генетику. Просто остальным женщинам это было не нужно (обследовать его в плане, а сам он......ну ты же знаешь мужиков, последнее что они думают, что причина это в них) а я вот не собираюсь сдаваться, буду выяснять причины, лечиться и т.д. Ещё раз огромное спасибо ![]()
Радуга! Спасибо тебе за быстрые и хорошие ответы.
Можно, спрошу еще?
Ситуация:
10 Д.Ц.: Узи, ДФ - 15 мм. Эндометрий - 5 мм. По словам узистки, до Овуляки - 3 дня.
11-17 Д.Ц.: Делаю тесты. Все отрицательные. Только на 17 Д.Ц. появилась слабенькая вторая полосочка. Очень слабенькая, ее почти нет.
18 Д.Ц.: Вредная полосочка на тестике совсем исчезла. Зато по БТ откровенный подъем температуры. Это что, овуляция, которая не визуализируется по тестам? Кошмар!
24 Д.Ц.: Повторное УЗИ. Желтое тело визуализируется (значит. овуляка все-таки была), эндометрий секреторный, но... 10 мм. Снова мало. Видимо, диагноз гипоплазии подтверждается.
Ну что это за бред? Я же практически хдоровая девочка... Почему так тормознула овуляка? И почему так мало эндометрия?
Узнавала по поводу биопсии. Говорят, можно сделать, но только не с помощью пайпеля, а "просто так". Потом уточняют - а сколько времени я уже пытаюсь. А я, навная душа, отвечаю "Я только готовлюсь". Говорят, больно, опасно и планирующим ее не делают. Мол, только после года попыток... А-а-а-а-а! Что делать то?
Не могу уже сидеть, сложа руки. С эндометрием явно не все в порядке.
Завтра пойду сдавать кровь на гормоны. Точнее, на прогестерон. Посмотрим, как получится...
Радуга! Подскажи,пожалуйсто, у меня ЗБ была на 9 месяце два месяца назад. Сейчас только получила результаты ПЦР, нашли уреоплазму. Могла ли повлиять эта инфекция на таком сроке? Спасибо тебе большое за ранее, это очень важно для меня
У меня немного необычное строение матки, которое называется двурогая матка. 3 месяца назад из-за отслойки плаценты у меня был выкидыш на сроке 9 недель. Сейчас наблюдаюсь в хорошей клинике, но там мне поставили диагноз - матка с неполной перегородкой, т.е. вроде как недо конца двурогая. Плюс ко всему обнаружили миому 12 мм. Вроде скоро начинать планировать, а с такими диагнозами страшно. Радуга, может ты мне поможешь во всем разобраться?
Привет всем! Может быть у кого то такая же ситуация как у меня. С мая месяца 2007 года мы планируем ребеночка. Но увы прошло 7 безрезультатных циклов. На 7 цикл я побежала естественно к врачу. Началось мое лечение. Думаю в своем вопросе я не одинока и вот что я нашла в нете по этому поводу:
"Тревогу надо бить" сразу если:
1. У Вас нерегулярный цикл - т.е. он либо так и не установился с началом М., либо бывают задержки разной длины с разной периодичностью - т.е. - цикл - "скачет".
2. У Вас были аборты/выкидыши - все равно по каким причинам.
3. Вы сдавали анализы на ЗППП и у Вас что-нибудь обнаружили.
Если у Вас нет ничего из выше перечисленного, то начинать "бить тревогу" надо не раньше, чем Вы перестанете предохраняться минимум 6 месяцев и при этом, ПА у Вас будет не менее 3 раз в неделю.
А бесплодие у нас бывает "примерно" 3 типов:
1. Гормональное - когда не в порядке эндокринная система.
2. Физиологическое - спайки, ЗППП, мужской фактор.
3. Необъяснимое - скорее всего в голове что-то...
Начинать надо всегда с одного и того же - выяснения - есть ли у Вас своя самостоятельная О.
Для этого - начинаем измерять БТ.
1. Измерять температуру нужно в прямой кишке.
2. Измеряйте температуру в одно и тоже время каждое утро не вставая с постели и сразу записывайте показатели. Температуру следует измерять на протяжении всего цикла, лучше всего и во время менструации.
3. Обычный стеклянный термометр следует держать около 5 минут. Цифровой термометр обычно показывает БТ на 0,2 градуса ниже, чем ртутный. Если Вы по каким-то причинам сменили градусник - сделайте у себя об этом пометку.
4. Старайтесь делать измерения в одно и то же время, плюс-минус около часа. Если вы дольше спите в выходные дни, или по какой-то иной причине время измерения значительно отличается от обычного, не забудьте отметить этот факт в графике. Каждый лишний час сна поднимает температуру на одну десятую градуса.
5. Измеряйте температуру после как минимум трех часов непрерывного сна. Если, например, вы обычно встаете в 8 часов, но однажды были вынуждены встать в 6 часов, чтобы сходить в туалет, лучше измерить температуру в 6 часов, прежде чем встать (и не забудьте сделать пометку об этом в своем графике). В противном случае у вас получится только два часа непрерывного сна (с 6 до 8 часов), что повлияет на точность измерений.
6. Если вы пользуетесь стеклянным термометром, не забудьте стряхнуть его накануне (стряхивание градусника непосредственно перед измерением повлияет на точность результата).
7. Необходимо отметить, что для точной интерпретации графика необходимо как минимум 3 месяца вести наблюдения.
8. Если температура вам покажется необычной, например слишком высокой (причиной может послужить болезнь, плохой сон или выпитый накануне алкоголь), подождите до следующего дня и только затем чертите соединительную линию. Исключите "необычную" температуру, соединив между собой пунктиром нормальные показания. Постарайтесь установить и отметить в графике возможную причину отклонения.
Главной целью построения графиков является определение времени овуляции в каждом конкретном цикле. Для того, чтобы определить дни овуляции внимательно изучите свой график.
Предовуляционные температуры держатся на низком уровне благодаря эстрогену, в то время как после овуляции теплопроизводящий прогестерон поднимает их на более высокий уровень. Подъем базальной температуры означает, что овуляция уже произошла. Этот признак не является свидетельством приближения овуляции в отличие от двух других признаков - цервикальной жидкости и положения шейки матки. Вы также должны знать, что падение температуры в момент овуляции бывает лишь у очень небольшого числа женщин. Поскольку резкое падение температуры происходит крайне редко, этот признак не может быть абсолютно надежным при определении способности к зачатию, следовательно, для определения приближения овуляции лучше пользоваться двумя другими вышеуказанными признаками.
Разница между средней БТ второй фазы и БТ первой фазы должна быть не менее 0.4-0.5о. Кроме случаев, когда небольшая разница температур является лишь особенностью организма женщины, а не показателем наличия каких-либо нарушений.
Первая фаза (предшествующая овуляции) может быть очень разной по продолжительности, как у разных женщин, так и одной и той же.
Вторая фаза (после овуляции) неодинакова у разных женщин (от 12 до 16 дней), но почти постоянна у одной и той же (плюс-минус 1-2 дня).
Не следует измерять БТ во время приема ОК - под влиянием принимаемых гормонов она не будет показательной.
Если Вы поймете, что у Вас есть своя О. - то просто скорректируйте ПА с моментом Вашей О.
Что бы точнее определить день О. - можно воспользоваться тестами на О. или сходить на УЗИ.
Общая информация:
Рост Ф. происходит под влиянием гормона ФСГ. Ф. растет по 2мм в день и овулирует примерно когда дорастает до 22-24мм. Перед тем, как совулировать - в организме повышается гормон ЛГ. Как раз на его повышение и реагируют тесты на О.
Когда начинать делать тест на О.?
Этот день зависит от продолжительности Вашего цикла. Первым днем Вашего цикла является день, когда начались М.
ДЦ - количество дней прошедших от первого дня последней М до первого дня следующей.
Если у Вас постоянный цикл, то начинать делать тесты нужно ~ за 17 дней до начала следующей М, так как фаза ЖТ (после овуляции) длиться 12-16 дней (в среднем, обычно - 14).
Например, если обычная длина Вашего цикла - 28 дней, то тестирование нужно начинать с 11-го дня, а если 35 - то с 18-го.
Если длительность Вашего цикла разная - выберите самый короткий цикл за последние 6 месяцев и используйте его продолжительность для вычисления дня, когда начать тестирование. При очень непостоянных циклах и наличии задержек на месяц или больше - использование тестов без дополнительного контроля за О. и Ф. не является разумным по причине их высокой стоимости (при использовании тестов раз в несколько дней овуляцию можно пропустить, а использование этих тестов каждый день - себя не оправдает).
Дополнительный признак О.
Характер цервикальной (шеечной) слизи.
Обычно под воздействием роста уровня эстрогенов к моменту О. характер и структура цервикальной слизи меняются на более плодородную и благоприятную для сперматозоидов. При этом она может напоминать по консистенции сырой яичный белок - прозрачная, очень эластичная и скользкая (способна растягиваться до 10см и более).
Ну и самый верный способ узнать про О. - это УЗИ.
Называется - УЗИ органов малого таза или фолликулометрия. Делается - влагалищным датчиком.
Результаты можно попросить прокомментировать УЗИста или своего гинеколога.
Так же - можно написать здесь на форуме, но при этом - четко переписывайте все, что Вам написала УЗИстка. Особенно - это относиться к девочкам, которые делают УЗИ в других государствах и соответственно - результаты у них - не на русском языке.
Если по УЗИ Вам ставят спайки, хроническии сальпингоофориты или аднекситы, это может быть причиной непроходимости труб.
Может понадобиться проверка проходимости труб, т.е. делать или ГСГ или лапару.
Можно почитать про это здесь: http://ma-ma.ru/ru/library/article/31989.php
Если по всем признакам Вы понимаете, что О. у Вас нет, то надо идти сдавать гормоны.
Описание всех гормонов есть на сайте Лаборатории Инвитро (Москва) http://www.invitro.ru/analiz.htm. Искать в "Гормональные исследования".
Дополнительная информация.
Если Ваш врач не назначил Вам день сдачи гормонов, то вот общая схема.
На 4-5 ДЦ сдаем (1 фаза):
ЛГ, ФСГ, эстрадиол, пролактин, тестостерон, ДГАЭС и ТТГ - это обязательно! (Что это за гормоны - читайте по ссылке).
На 6-7ДПО сдаем (2 фаза):
Прогестерон, пролактин (особенно если пролактин повышен в 1 фазу)
Если нет О. - то ничего не сдаем и смотрим результаты гормонов в 1 фазу.
Расшифровки - там же на сайте.
Если сомневаетесь, попросите своего врача прокомментировать их или напишите сюда, попробуем помочь.
Так же обязательно сдаем анализы на ЗППП. Это или кровь или мазок методом ПЦР.
Минимум надо сдать:
Уреаплазму, микоплазму и хламидии.
Можно сдать - цитомегаловирус, вирус герпеса, вирус папиломы, токсоплазмоз (для тех у кого есть кошка), и на антитела к краснухе - особенно, если Вы не помните, болели Вы ей или нет.
Если у Вас не в порядке гормоны или есть инфекции (ЗППП) - нужно обязательно искать "своего" врача, который будет исправлять Вашу ситуацию.
Маленькое предупреждение :
Не стоит доверять первому же врачу и назначенному им лечению. Желательно - проконсультироваться еще хотя бы с одним врачом по Вашему случаю.
Если у Вас все в порядке, О. есть, гормоны и инфекции - в норме.
Начинаем проверять мужа.
Первое, что делает муж - идет сдавать СГ. Результаты должен комментировать врач.
Можно попробовать самому по этой ссылке: http://ma-ma.ru/ru/library/article/17115.p...hrase_id=185347
Очень позновательно ![]()
Вот только температуру я никак не могу заставить себя мерить ![]() Одно время мерила, график начала создавать и бросила
Одно время мерила, график начала создавать и бросила ![]() Может просто не хотела заморачиваться, а может просто в то время я неособо хотела малыша! Теперь вот придется занятся основательно! Хоть я все равно считаю, чем меньше думаешь о беременности, тем быстрее
Может просто не хотела заморачиваться, а может просто в то время я неособо хотела малыша! Теперь вот придется занятся основательно! Хоть я все равно считаю, чем меньше думаешь о беременности, тем быстрее ![]() Самое главное это провериться и убедится что "ты здорова"!
Самое главное это провериться и убедится что "ты здорова"! ![]()
Вот полезная информация про УЗИ:
Попробуем разобраться с УЗИ.
Вы идете на УЗИ.
Что надо знать, спрашивать и смотреть.
Сейчас мы будем обсуждать УЗИ органов малого таза. Именно так правильно называет "наше" УЗИ, которое помогает выявить отклонения в репродуктивной системе женщины. И смотрят на нем, соответственно, органы малого таза, к коим относятся матка, яичники и трубы.
Как делаем УЗИ.
УЗИ делятся на 2 типа, по способу "осмотра":
1. Влагалищным датчиком (Трансвагинальное):
Во влагалище вводят щуп (похож на щипцы для завивки волос - тонкий и длиный), с надетым на него презервативом и обильно смазанный спец.гелем для УЗИ. От него исходят ультразвуковые волны и на экране появляется картинка.
Для этого, в принципе, не нужна никакая подготовка. А только квалифицированный (или хотя бы опытный УЗИст) и хорошая аппаратура - не совсем старая. И, желательно - пустой кишечник - это облегчит просмотр Ваших органов малого таза.
2. Внешнее (Абдоминальное)
К животу прикладывают датчик (похож на широкую малярную кисточку, только без волосков (от него тоже исходят УЗ-волны и появляется картинка на мониторе.
К нему надо готовиться. Чувствительность внешнего датчика хуже и для получения более менее четкой картинки у Вас должен быть полный мочевой пузырь. Для этого - за 1,5 часа ДО УЗИ выпиваем не меньше 1 л воды. Ну и - кишечник также должен быть пустым.
Что бы идти на УЗИ, Вам надо взять с собой:
1. Пеленку, полотенце - вообщем - тряпку, что бы потом вытереть "смазку", которой мажут датчик или Ваш живот, что бы УЗ-волны проходили лучше, или облегчить проникновение влагалищного щупа во внутрь. Ее бывает обынчно много - носовым платком не обойдетесь. Да и постелить его же на кушетку, где лежат все, кому делают УЗИ тоже не помешает (им потом и вытритесь).
2. Носочки, чистые. А то и ноги мерзнут, да и запах после ботинок / сапог может быть не очень. Пожалейте врача.
3. Если УЗИ внутреннее и бесплатное - не забудте ПРЕЗЕРВАТИВ. В аптеках продаются СПЕЦИАЛЬНЫЕ для УЗИ - надо только спросить у аптекарши. И стоят они порядка 10-15 р.
Если УЗИ платное - презерватив врач возьмет свой. Вскроет при Вас пачку (это замечание для брезгливых).
Когда делаем УЗИ.
УЗИ можно делать:
1. Сразу после М. (кончилась мазня) - на 6-8ДЦ - что бы посмотреть изначальные размеры всех органов малого таза.
2. На 10-12 ДЦ - сразу ПЕРЕД О. - что бы посмотреть, какие размеры принимают органы малого таза сразу перед О. И будет ли у Вас О.
Для тех, у кого цикл составляет больше или меньше 28 дней, надо приблизительно отнять 14 дней от длины Вашего цикла и за 2-3 дня ДО получившегося ДЦ сходить на УЗИ.
3. После О. - с 18 по 23 ДЦ (при условии 28дневного цикла).
Или же на 4-8 ДПО для всех остальных.
Условие: Вы в этом цикле НЕ пытались заБ. Если пытались - не надо ходить на УЗИ.
Совет: Если Вы идете в 1 раз (никогда не делали УЗИ и вообще не знаете, что у Вас с О.) - то выбирайте второй вариант.
Что спросить:
1. Размеры матки и яичников.
Размер может быть "тройным" (АА x ВВ х СС) или "двойным" (АА хВВ). Особенно последнее характерно для яичников. Не забываем черчение, что у нас все имеет форму неправильного шара и что бы получить все 3 размера - нужно 3 проекции. Иногда, если особенно УЗИст неопытный, третья проекция яичников не делается. У матки в основном ВСЕ делают 3 проекции и дают 3 размера.
Иногда дают также объем яичника. Это не перемножение всех 3х размеров, а по формуле для объема шара (кажись - так). Но желательно, что бы размеры каждого яичника НЕ превышали 8 кубических см. Как считают УЗИСты я до сих пор не поняла (IMG:style_emoticons/default/sad.gif) Кто поймет - напишите мне в ЛС - я добавлю.
Совет: не надо расстраиваться ни из-за размеров матки, ни яичников - это все сугубо индивидуально и зависит только от Вашего тела, а не от статистически средних показателей.
2. Положение матки в пространстве малого таза.
У женщины детородного возраста матка подвешена на связках, которые отходят к стенкам таза. Поэтому нормальное расположение матки - точно в центре малого таза, на одинаковом расстоянии от лона и крестца, от правой и левой стенок таза. При этом дно матки обращено кверху и кпереди, а влагалищная часть шейки матки обращена книзу и кзади. В таком положении между телом и шейкой матки получается тупой угол, обращенный кпереди (anteflexio - антефлексио) - это нормально. Реже тело и шейка матки находятся в одной плоскости, угла между ними нет (anteversio - антеверзио).
Если связки и мышцы таза ослабевают, то матка может смещаться от своего нормального положения. Смещаться матка может по вертикальной линии (приподнята, опущена, выпадение), поворачиваться вокруг продольной оси (поворот, перекручивание), по горизонтальной плоскости (если это касается всей матки, то в названии употребляют слово "позиция", если речь идет о наклоне, то "верзия", о перегибе - "флексия").
Патологический перегиб матки называют латерофлексия (отклонение вправо или влево), а также ретрофлексия (отклонение кзади) и гиперантефлексия (чрезмерное отклонение кпереди). Два последних варианта немедицинским языком характеризуются как "загиб" матки.
Если при этом Ваша матка подвижна (это определяет гинеколог на ручном осмотре), то переживать из-за отклонения не нужно. На УЗИ подвижность матки не ставиться, а ставиться только сторона ее отклонения. Можете потом проконсультироваться со своим гинекологом - он должен подтвердить данные УЗИста на ручном осмотре.
3. Соединение матки с другими органами - спайки т.е. Если матка отклонена от своего положения по центру малого таза, то она может приблизиться к другим органам, будь то яичники и трубы, или еще что-то (там где-то кишечник есть, да и печень с почками выше присутствуют Если произошло сближение органов, то их ткани могут начать прорастать друг в друга. Это, в принципе, не так страшно. Так как по одному только УЗИ нельзя определить - есть ли срастание - помним, что у нас - только проекции, а они могут быть неудачными. Все поставленные спайки должен подтверждать гинеколог на ручном осмотре. Так как, есть ли и есть спайка, то подвижность спаенных органов будет ограничена.
4. Эхогенные (патологические) включения полости матки. Такие как - миома, полип и еще много всего... Для подтверждения этого диагноза необходима диагностическая лапараскопия.
5. Следующий параметр - эндометрий. Или, так называемое - М-ЭХО (почему так называется - не знаю). Эндометрий - это слизистая оболочка, выстилающая матку. Сначала - его размер, т.е. - толщина его слоя в матке. На основании этого размера УЗИст судить о соответствии фазы дню цикла. У нас для врачей - стандарт - 28дневный цикл. I фаза - с 1 по 14 ДЦ, II фаза - с 15 по 28. Исходя из этих цифр и размеров эндометрия УЗИст и напишет соответствие фазы дню цикла. Но не у всех цикл - 28 дней. Это имеем в виду, когда начинаем расстраиваться по поводу результатов УЗИ.
Далее идет его структура и строение. Однородность, какие-либо вкрапления. Например - эмбриончик Вашего будущего малыша
6. Яичники.
Размер:
Как уже было сказано выше - размер яичников может быть или ААхВВ или ААхВВхСС. В принципе - роли никакой это не играет. Стандартов практически не существует. Все зависит от Вашего строения тела и Вашего цикла.
Количество и размеры Ф.:
Иногда УЗИсты вместо Ф. пишут - АНэхогенные (непатологические) включения. Это и есть - или Ф. или ЖТ (про это - позже).
Нужно обязательно спросить СКОЛЬКО ШТУК Ф. УЗИстка видит в каждом яичнике. Пусть не лениться и посчитает. В каждом.
Так же - нужны размеры ВСЕХ имеющихся Ф. в яичниках. Запись может выглядеть так:
4 Ф. диаметром от 4 до 8мм.
Нормальным количеством Ф. в яичниках для женщин детородного является от 3 до 8 шт в каждом. Если больше или меньше - это указывает на возможные гормональные и эндокринные проблемы.
Ф. до 10мм (даже до 12мм) не считаются доминантным. Явный ДФ - от 12мм и больше.
Кроме Ф. и ДФ. в яичнике могут увидеть и ЖТ. С этим надо быть осторожнее.
Если УЗИстка не очень опытная (да и опытные часто так же ошибаются) есть вероятность перепутать ДФ и ЖТ. На сколько я поняла - они похожи.
ЖТ может остаться в Вашем яичнике и после М. - ну не вышло оно, нравиться ему там (IMG:style_emoticons/default/smile.gif) Это ничего страшного - в следующие М. выйдет.
Теперь - если УЗИстка видит образование более 26-28мм - надо точно знать, что это.
а) Или это ДФ, который, вместо того, что бы лопнуть и выпустить ЯК, перерос в кисту. Это - обычно гормональное нарушение. Это довольно опасно, при условии, что УЗИст не перепутала ЖТ, образовавшееся после О. с Ф. Такая штука называет фолликулярная киста. И она может порваться, если очень большая. И пострадает яичник.
б) Или же - это киста же, но ЖТ, что не так страшно и обычно она сама выходит со следующими М.
Тут можно оценить размеры:
http://www.wantbaby.ru/planning/inspections/uss/female/
Пополню дополнениями))
Воспаление придатков
Воспалительные процессы могут происходить в маточных трубах, связках или яичниках. Обычно воспаление охватывает только маточные трубы, реже - маточных трубы и яичники, еще реже - только яичники или все придатки.
Виды воспалений
При воспалении придатков бактерии попадают из влагалища, шейки и полости матки сначала в маточные трубы, а затем в яичники и брюшину.
Реже наблюдается воспаление, связанное с проникновением микробов по кровеносным и лимфатическим сосудам из других очагов инфекции в организ ме женщины (аппендицит, туберкулез легких).
О причинах
Женские половые органы устроены таким образом, что в нормальных условиях они устойчивы к инфекции.
Во влагалище барьером служит кислое содержимое, в шейке матки - слизистая пробка. Когда действие этих физиологических барьеров ослабевает в изменившихся условиях (воспаление влагалища или шейки матки) и к этому присоединяется снижение общей сопротивляемости организма (простуда, грипп) "открываются ворота" для инфекции .
Воспаление правых придатков может быть также симптомом воспаления слепой кишки.
Легче всего микробы проникают в маточные трубы во время менструации, после родов и аборта.
Симптомы
Воспаление придатков - серьезное и опасное заболевание. Его сопровождают:
- повышение температуры,
- головная боль,
- общее недомогание,
- может появиться озноб и рвота.
А также:
1.Резкие боли ощущаются внизу живота справа и слева и в пояснице.
2.Нередко отмечаются нарушение менструального цикла и гнойные выделения.
При осмотре.
Воспаленные придатки отечны и резко болезненны при осмотре гинекологом.
В маточных трубах скапливается гной, который может попасть в брюшную полость, так что вос паление распространяется на всю брюшину или локализуется в области дна малого таза. Гной может также вытекать наружу через матку и влагалище.
Возможные последствия
Даже в тех случаях, когда женщина незамедлительно начинает лечение, последствия практически неизбежны.
Очень часто образуются спайки между воронкой маточной трубы и яичником или между маточной трубой и петлями кишечника.
Нередко маточные трубы слипаются по всей длине или в области воронки, следствием чего является бесплодие
Неполное слипание труб чревато развитием внематочной беременности.
Если слипания не происходит, в трубах может задержаться жидкость, образовавшаяся из оставшегося гноя.
Риск обострения
Если явления острого воспаления прекратились, это не означает, что оно полностью ликвидировано. Микробы могут затаиться в определенных местах, которые называются очагами хронического воспаления.
Без непосредственного толчка к обострению воспалительного процесса такие очаги могут годами не давать о себе знать.
Толчком могут послужить различные причины:
1.менструация во время сильного переутомления, гриппа,
2. истощения после болезни, простудные заболевания верхних дыхательных путей, снижающие общую сопротивляемость организма, физические перегрузки, слишком активная половая жизнь, частые половые сношения без оргазма.
Все эти причины могут вызвать обострение воспалительного процесса, иногда в легкой форме.
При остром воспалении придатков или обострении хронического воспаления женщине показана госпитализация.
Непонятные боли
Некоторых женщин диагноз «воспаление придатков» сопро вождает всю жизнь, хотя на самом деле они никогда его не имели. Почему так случается?
Бывает, что женщина испытывает такие боли внизу живота, причиной которых не является заболевание или поражение какого-либо органа.
Источник этих болей в матке и яичниках еще не выяснен до конца.
Женщина ощущает их:
- при больших нагрузках и переутомлении,
- при возбудимой вегетативной нервной системе,
- недостаточном отдыхе и недосыпании,
- при избытке обременительных обязанностей,
- не удовлетворенности семейной и половой жизнью (мнимая половая холодность),
- неожиданно постигшем несчастье, надолго выбившем ее из колеи.
Можно привести целый ряд причин, внешне выражающихся только в болях внизу живота.
Для этих болей характерна волнообразность.
Чем больше женщина подвержена воздействию отрицательных факторов, тем сильнее боль; как только отрицательное воздействие прекращается, исчезает и боль.
Не зная этого, женщина обращается к гинекологу, будучи уверена, что у нее воспаление придатков.
Так как душевное равновесие женщины нарушено, любое прикосновение к половым органам во время осмотра отзывается болью, тем более если учесть, что яичники и в здоровом состоянии чувстви тельны к сдавливанию (подобно мужским яичкам).
Болезненные ощущения у женщины при осмотре приводят врача к мысли о воспалении придатков, тем более что у женщины, как правило, в такие моменты увеличивается количе ство белей (именно белей, а не патологических выделений).
Если бы врач нашел время для беседы о душевном состоянии женщины, ее проблемах и обстоятельствах жизни, он без труда установил бы причину нарушений. Оценка состояния женщины будет очень поверхностной, если источником расстройств считать только заболевания органов и не принимать во внимание душевного благополучия.
Выделения. Бели у женщин
Практически все женщины жалуются в женской консультации на слизистые выделения.
Хотя бели - вполне привычное явление и для женщины, и для гинеколога, до конца оно еще не изучено.
Во всех специальных и научно-популярных изданиях бели трактуются как нарушение, как патологические выделения из влагалища.
Так же как и менструация, слизистые выделения - нормальное явление. Они состоят из выделений различных участков половой системы.
Рассмотрим их.
Железы полости матки во второй половине менструального цикла выделяют некоторое количество слизи. Другим источником выделений служат железы шейки матки. Во влагалище желез нет, но есть множество пор, через которые пропотевает много влаги, особенно во время полового возбуждения (см. соответствующий раздел). Больше всего выделений поступает из желез наружных половых органов - сальных, потовых, желез у отверстия мочеиспускательного канала и желез преддверия влагалища.
Все эти выделения, к которым примешиваются слущивающиеся клетки слизистой оболочки влагалища, соединяются вместе на пути к выходу из влагалища.
Это нормальные, естественные выделения. Проблема возникает, когда их цвет меняется. Чем больше они остаются на нижнем белье, тем больше темнеют под воздействием ткани и воздуха. Тут уже все зависит от того, как часто женщина меняет нижнее белье: если она делает это часто, то белей почти не замечает, если редко- пятно со временем становится все темнее. Выяснить, обычные ли это бели, проще всего таким способом: ввести чистый палец во влагалище, а затем провести им по стеклу.
Выделения должны быть светлые. Они не вызывают у женщины зуда и жжения. Медицина пока не может точно ответить на вопрос, беспокоящий и врачей, и женщин:
какое количество выделений считать нормальным?
Надо сказать, что до сих пор отсутствуют исследования, которые бы определили нормальное количество выделений белей во влагалище здоровой женщины в различные дни менструального цикла. Однако уже установлено, что во влагалище здоровой женщины содержится около 335 мг белей. Повышенное количество белей может достигать 2270 мг.
Несколько больше выделений наблюдается у молодых девушек, у женщин накануне менструации и сразу после нее, а также во время беременности и после родов.
Совсем мало выделений или они полностью отсутствуют у женщин с удаленными яичниками и у пожилых женщин в позднем климактерии (сухое влагалище).
Таким образом, небольшое количество выделений из влагалища следует считать нормальным явлением. Все остальные выделения, представляющие собой отклонение от нормы по количеству и качеству, надо называть иначе. Поэтому выделения, являющиеся следствием болезненных процессов или нарушений, мы будем называть патологическими выделениями из влагалища.
Источником патологических выделений являются заболевания - чаще всего воспалительные - маточных труб, полости матки, шейки матки и влагалища. Выделения из маточных труб встречаются крайне редко, чаще наблюдаются выделения из полости матки (после аборта, при онкологическом заболевании) и наиболее часто - выделения, вызванные различными возбудителями воспалительных процессов в шейке матки, влагалище и на наружных половых органах.
При осмотре уже внешний вид половых органов и выделений говорит о многом, однако этого недостаточно. Невооруженным глазом всего не увидишь, поэтому врач прибегает к помощи микроскопа.
Каплю выделений наносят на предметное стекло, и исследуют немедленно или посылают в лабораторию, где препарат окрашивают особенно тщательно. В зависимости от возбудителя и характера выделений они подразделяются на несколько групп.
Существует ряд классификаций, среди которых наиболее приемлемым представляется деление на шесть групп, в свое время предложенное тремя чешскими специалистами:
1) обычные бели, которые мы описали, белого цвета, кашицеобразные, в которых отсутствуют микробы и лейкоциты. В основном наблюдаются у девственниц и у женщин, не живущих половой жизнью (9%);
2) бели, отличающиеся от предыдущих лишь небольшим содержанием неболезнетворных бактерий и лейкоцитов. Наблюдаются у большинства здоровых женщин (48%);
3) густые или водянистые выделения желтоватого цвета с неприятным "запахом, содержащие большое количество микробов - возбудителей воспалительных заболеваний-и множество лейкоцитов. Всегда сопровождают воспалительный процесс (21%);
4) густые гнойные выделения интенсивного желтого цвета, содержащие возбудитель венерической болезни - гонореи - и множество лейкоцитов; других микробов немного. В последнее время случаи участились;
5) жидкие пенистые выделения беловато-желтоватого или желтовато-зеленоватого цвета, содержащие распространенный возбудитель отряда простейших, вызывает влагалищная трихомонада.
При немедленном исследовании капли выделений под микроскопом трихомонады легко обнаруживаются благодаря энергичному движению. Такие выделения вызывают жжение и зуд в области наружных половых органов. Заболевание передается главным образом половым путем, реже - бытовым (через мыло, полотенце, туалет, дверную ручку и т. д.).
Чаще всего этот возбудитель сопровождают другие микроорганизмы и грибки (16%).
Трихомонаду можно часто обнаружить в мочевом пузыре мужчин и женщин, но у мужчин болезненных явлений она не вызывает;
6) густые белые творожистые выделения, содержащие грибок молочницы (soor, candi-da albicans).
Вызывают сильнейший зуд. Часто наблюдаются у беременных, у женщин, принимающих антибиотики, у ослабленных. Переносится половым и бытовым путем. У мужчин грибок молочницы встречается под крайней плотью полового члена. Выделения, обусловленные грибковыми возбудителями, встречаются у женщин наиболее редко (7%).
Выделения, относящиеся к 3-6-й группам, являются симптомами заболеваний. Причины выделений 3-й группы- воспалительные процессы в матке, шейке матки и влагалище. Выделения 4-й группы- следствие гонореи, 5-й группы-следствие воспаления, вызванного трихомонадами, 6-й группы-следствие грибкового поражения.
Поликистоз яичников
Поликистоз яичников - одно из гормональных заболеваний, приводящее к тому, что в организме женщины не происходит овуляция (выход яйцеклетки из яичника) и развивается бесплодие.

Название «поликистоз яичников» заболевание получило благодаря внешнему виду нездоровых яичников - увеличенных и облепленных многочисленными наростами (кистами). Кисты яичников - фолликулы, наполненные жидкостью, содержащей несозревшими яйцеклетками.
Поликистоз яичников. Первые признаки
Прежде всего нужно обратить внимание на:
жирная кожа, появление угрей, прыщи, сальные волосы, на это девушка также может не обращать внимания;
нерегулярный месячный цикл, длительные задержки - это основной симптом, часто менструация не приходит месяц, другой, третий, вплоть до полугода, в период становления функции яичников девушка может не обращать внимания таким задержкам;
неожиданно, без видимых причин, может увеличиться вес на 10-15 кг;
иногда женщины испытывают некоторые непонятные болевые ощущения, живот внизу как будто тянет
В полной мере поликистоз проявляется в более зрелом возрасте, когда женщина не может забеременеть или выносить ребенка.
Поликистоз яичников: признаки и симптомы
Поликистоз яичников клинически проявляется в виде нарушений менструального цикла (чаще задержки), избыточное оволосение на теле, увеличение всех размеров яичников, у половины больных - избыточный вес. Критерием диагностирования поликистоза яичников является выявление как минимум двух из следующих симптомов:
* Нерегулярная менструация или ее отсутствие. Это самый распространенный и верный признак поликистоза яичников. Под нерегулярной менструацией подразумевают нарушения менструального цикла, промежуток между двумя менструациями более 35 дней или же менструация реже восьми раз в год. Поликистоз яичников начинается в период полового созревания, часто с началом менструации.
* Избыток гормона андрогена. Повышенный уровень содержания в организме мужского гормона эстрогена может привести к появлению таких физических симптомов, как избыточное оволосение на лице, груди, в паховой области, на спине, руках и ногах, угревая сыпь (акне) и облысение по мужскому типу (алопеция). Тем не менее, далеко не у всех женщин с поликистозом яичников появляются физическим симптомы повышенного уровня андрогена.
* Увеличенные яичники с множественными кистами. УЗИ позволяет обнаружить поликистоз яичников. Однако не всем женщинам с кистами яичников ставят диагноз «поликистоз яичников» и наоборот - при ПЯ кисты могут выглядеть нормальными. Поэтому ПЯ диагностируют не только на основе результатов УЗИ, но и при наличии других симптомов - нарушения менструального цикла и гормонального дисбаланса.
Клиническая картина поликстоза яичников характерна и для некоторых других заболеваний, в том числе:
* Гипотиреоз. В этом случае понижается активность щитовидной железы, что может привести к отсутствию менструации (аменорее).
* Гиперпролактинемия. При гиперпролактинемии гипофиз вырабатывает слишком большое количество гормона пролактина, стимулирующего выработку грудного молока и подавляющего овуляцию.
* Некоторые опухоли. Опухоль яичников или надпочечников может быть причиной повышения уровня андрогена.
Прежде чем диагностировать поликистоз яичников, врач исключает вероятность этих заболеваний.
Многие женщины с ПЯ страдают ожирением. Распределение жировых отложений влияет на тяжесть симптомов поликистоза яичников. По результатам одного из исследований, в организме женщин, у которых избыточный вес сосредоточен в центральной части туловища, уровень андрогена, сахара и липидов выше, чем в организме тех, у которых лишний вес сосредоточен на конечностях.
Также с поликистозом яичников связаны такие заболевания:
* Бесплодие
* Акантокератодермия - потемнение кожи на затылке, в подмышечных впадинах, с внутренней стороны бедер, в паху или под молочными железами
* Синдром хронической тазовой боли
Поликистоз яичников: природа и причины заболевания
Сложный процесс женского репродуктивного цикла регулируется изменением уровня гормонов, вырабатываемых гипофизом мозга, в том числе лютеинизирующий гормон (ЛГ) и фолликулостимулирующего гормона (ФСГ), а также гормонов, вырабатываемых яичниками.
Яичники вырабатывают женские гормоны эстроген и прогестерон, а также некоторое количество мужского гормона андрогена (тестостерон, андростендион и дегидроандростерон (ДЭА)).
При поликистозе яичников в организме вырабатывается избыточное количество андрогена, что приводит к нарушению соотношения мужских и женских гормонов, т.е. гормональному дисбалансу. В этом случае овуляция (выход яйцеклетки из яичников) происходит реже, чем положено (олиго-овуляция), или не происходит вообще (ановуляция). Прекращение овуляции приводит к нарушению или прекращению менструации.
Точные причины поликистоза яичников науке неизвестны, но исследования показывают, что поликистоз яичников связан с избытком инсулина - гормона, вырабатываемого поджелудочной железой. Инсулин регулирует потребление клетками глюкозы (сахара), первичного источника энергии организма. Избыток инсулина каким-то образом стимулирует выработку андрогена яичниками. Кроме того, немалую роль в развитии поликистоза яичников играет наследственность и генетические факторы.
Поликистоз яичников - распространенное гормональное заболевание среди женщин детородного возраста, от которого страдает 5-10% женского населения планеты. Ранняя диагностика и лечение поликистоза яичников помогает уменьшить риск развития долговременных осложнений, в том числе диабета и сердечных заболеваний
Привет всем мне ставили бесплодия я с 2000г по 2006г не могла забеременеть но у меня была щитовитка пока не вылечила как вылечила так сразу забеременела еще пропила таблетки мне их посоветовал знакомый врач они пьются только 2раза в год первый.первый пропила ждала результат и через 4месяца я была беременная и не пришлось пить таблетки второй раз через пол года
Девченки http://www.radikal.ru за информацию
Кое-что добавлю: Психологические причины бесплодия
Печальная реальность заключается в том, что условия, в которых протекает жизнь семьи, далеко не безразличны для благополучия интимных отношений и тонкого процесса зачатия. Особенно ранимой в этом случае оказывается нервная система женщины. Ведь в процессе зачатия участвуют не только яйцеклетки и сперматозоиды, но и весь организм обоих родителей в целом.
В чем проблема
Врачам давно известно, что сильные переживания способны расстраивать работу репродуктивной системы вплоть до полной ее "остановки". Существуют даже такие явления, как временное прекращение менструаций во время военных действий, стрессовая дисфункция яичников, психогенное бесплодие. Так что жизнь в постоянном напряжении действительно может привести к тому, что у женщины не наступает беременность.
И не важно, с чем такое напряжение связано. Это может быть и безумная загруженность на работе, и жизнь в тяжелой домашней обстановке, и переживания из-за любимого человека, и даже огромное желание иметь ребенка. Ведь навязчивая мысль, на которую "нанизывается" каждый прожитый день, становится тяжелым стрессом.
Осознание собственной бездетности и неполноценности само по себе является мощным стрессом. Оно отравляет радость жизни, что только усугубляет проблему. Поэтому если неудачи длятся год, два, три, а стресс все усиливается, важно найти специалистов, которые помогут разрешить ситуацию.
На физиологическом уровне длительный стресс накладывает отпечаток на деятельность всех органов и систем, в том числе и тех, что отвечают за продолжение рода. Под влиянием стресса слабеет иммунитет, снижается подвижность маточных труб, происходят изменения в яичниках и шейке матки. Затрагиваются и высшие центры мозга, что провоцирует гормональные сдвиги, резко снижающие вероятность зачатия. Эти изменения практически невозможно или очень сложно установить.
Пути решения проблемы
Психологический фактор остается едва ли не самым трудным в борьбе с бесплодием. Чаще всего он проявляет себя у деловых женщин интеллектуальных и творческих профессий после 30-35 лет.
Даже при правильном лекарственном и физиотерапевтическом лечении справиться с этим расстройством удается не всегда. Не говоря уже о том, что распознать психологический фактор при в общем-то благоприятной обстановке возможно лишь при доверительном контакте женщины с лечащим врачом, специалистом по бесплодию и опытным психологом.
При отсутствии эффекта от консервативной терапии реально воспользоваться "обходным" путем. Это современные методы лечения бесплодия - ЭКО и ИКСИ. Во многих случаях они эффективны и способны быстро привести к рождению ребенка. Только предшествовать им должно тщательное обследование супружеской пары.
Источник: ladyx.ru
Мифы и заблуждения о бесплодии
Anabelliya
смотри что нашла
Лечения кисты яичника назначается только врачом, после проведения ряда необходимых исследований, определения вида образования и причины его возникновения.
Лечение кисты яичника может проводиться медикаментозно или хирургически, что зависит от результатов диагностических исследований:
* влагалищного исследования
* УЗИ (с использованием влагалищного датчика)
* лапароскопии
Медикаментозное лечение проводится при фолликулярной кисте и кисте желтого тела. Для лечения таких образований назначаются гормональные контрацептивы, которые способствуют рассасыванию опухолей. Если есть необходимость, применяются противовоспалительные препараты. Женщины наблюдаются в течение 2-3 менструальных циклов, если за это время опухоль не рассосалась, то необходимо хирургическое вмешательство.
Если функциональные образования поддаются медикаментозному лечению, то все другие виды кист необходимо удалять хирургически. Основным хирургическим методом лечения кисты яичника является лапароскопия, которая позволяет делать органосохраняющие операции. Это возможно благодаря шестикратному увеличению оперируемой области и использованию специальных инструментов. Такая технология позволяет провести вылущивание капсулы кисты, причиняя минимальную травму здоровой ткани яичника. Кроме того, во время такой операции возможно внимательно осмотреть органы малого таза.
После удаления кисты яичника женщина может забеременеть и родить.
Сушествуют различные виды кист:
* фолликулярная
* киста желтого тела
* параовариальная
* эндометриоидная
* серозная
* муцинозная
* дермоидная и т.д.
При обнаружение кисты яичника женщине необходимо прости соответствующие обследования и курс лечения (при функциональных кистах) или удалить образование хирургически. Без соответствующего лечения возможны различные осложнения, требующие немедленного хирургического вмешательства:
Перекрут ножки кисты приводит к нарушению кровообращения кисты, развитию ее некроза и перитониту (воспалению брюшины). Симптомы данного осложнения: резкая боль внизу живота, тошнота, рвота, высокая температура тела.
Нагноение кисты проявляется в виде болей внизу живота и высокой температуры тела.
Разрыв капсулы кисты бывает достаточно редко. Основные симптомы: резкие острые боли в животе, шок, внутреннее кровотечение
спасибки за информацию ![]() на узи про желтое тело говарила
на узи про желтое тело говарила
мне 8 мес назад лапару сделали теперь все проходима теперь только остается ждать ![]() может стимуляция поможет первый месяц стала пить дюпастон а потом серофен
может стимуляция поможет первый месяц стала пить дюпастон а потом серофен ![]()
а ты давно пытаешься ![]()
А я уже 6 лет бегаю по врачам наблюдаюсь ![]() а толку не какого
а толку не какого ![]() стемуляцию только сейчас назначили
стемуляцию только сейчас назначили
надеюсь что да ![]() эта она назначила мне стимуляцию
эта она назначила мне стимуляцию
Здравствуйте,девочки!
Наткнулась на интересную статью в инете. Давайте беречь наших мужчин! ![]()
"ЧЕЛОВЕК И ЕГО ЗДОРОВЬЕ
С.Ю. АФОНЬКИН
Грозит ли мужчинам репродуктивная катастрофа?
С каждым ударом сердца в теле здорового мужчины репродуктивного возраста созревает до 15 тыс. сперматозоидов. Только за одни сутки их накапливается более 100 млн, а в течение всей жизни формируются сотни миллиардов новых сперматозоидов.
Казалось бы, это невероятные по своим масштабам цифры, и столь многочисленной толпы бойких генеративных клеток окажется более чем достаточно, чтобы мужчины без особых проблем смогли выполнить свой биологический долг, став со временем отцами. Однако не будем поддаваться магии больших чисел. Давайте лучше проанализируем реальную ситуацию, связанную с репродуктивной мужской функцией, и те неутешительные прогнозы, которые время от времени публикуются на страницах медико-биологических научных изданий.
Хорошо известно, что на различных стадиях сперматогенеза даже у совершенно здорового мужчины гибнет более половины половых клеток, которые могли бы развиться в зрелые сперматозоиды. Окончательное созревание спермиев происходит в придатке яичка, который в этом плане напоминает салон военного самолета, набитого готовыми к высадке десантниками. Именно здесь сперматозоиды приобретают способность к оплодотворению. Однако, изрядная их доля разрушается, так и не достигнув хвоста этого придатка.
Считается, что высокий процент выбраковки клеток в процессе сперматогенеза свидетельствует о высокой эффективности «контроля за качеством продукции». К качеству сперматозоидов предъявляются повышенные требования, ведь любой из них может передать эстафетный набор генов новому поколению. С биологической же точки зрения более важной задачи у живого организма не существует.
Процесс выбраковки неполноценных сперматозоидов называется гаметическим отбором. После атомных бомбардировок Хиросимы и Нагасаки в конце Второй мировой войны специалисты прогнозировали появление на свет большой доли детей с врожденными аномалиями от родителей, получивших изрядные дозы облучения. Однако этого не произошло. Вероятно, сам организм человека умеет каким-то образом избавляться от половых клеток с дефектным генетическим материалом.
Сперматозоидам, успешно прошедшим внутренний «отдел технического контроля» предстоит преодолеть огромное расстояние, при этом до заветной цели доберется лишь ничтожно малая их доля. Дело в том, что перемещение сперматозоида осуществляется за счет движения его хвостика. Основание этого длинного отростка охватывает митохондрия - клеточный органоид, ответственный за выработку энергии. В телесных, так называемых соматических клетках, «топливо» для работы митохондрий в виде глюкозы постоянно доставляется в клетки по кровяному руслу. Зрелые сперматозоиды отрезаны от такого снабженческого канала и напоминают механическую игрушку с взведенной пружиной и потерянным ключом. Их «завода» хватает на 3-4 суток непрерывного движения. Казалось бы, немало, но ведь и путь им предстоит пройти огромный!
Скорость движения сперматозоидов не превышает 2-3 мм/мин. Немного. Однако за 2-3 часа в женском половом тракте они проходят путь в 80 тыс. раз превышающий их собственные размеры! Будь на месте сперматозоида человек, ему пришлось бы двигаться со скоростью 60-70 км/ч! Не удивительно, что в процессе этого своеобразного «марафона» огромное число спермиев вообще не достигает заветной цели: по оценкам акушеров-гинекологов, вероятность наступления беременности у женщины в возрасте до 35 лет составляет всего лишь 15-25% в одном менструальном цикле. И это при условии регулярной половой жизни и полном здоровье обоих супругов! Другими словами, есть шанс, что совершенно здоровая семейная пара не сможет завести ребенка в течение года даже изо всех сил стремясь к этой заветной цели.
Не вызывает сомнения, что концентрация спермиев в семенной жидкости (так называемом эякуляте) прямо связана у мужчин с фертильностью - их репродуктивной способностью. Определять этот важный количественный показатель ученые научились лишь в первой трети XX в., а точнее в 1929 г. Вначале за границу, отделяющую у мужчин состояние плодовитости от бесплодия, была принята концентрация сперматозоидов 60 млн в 1 мл эякулята. С течением времени эта «планка» снизилась до 40 млн/мл, а в последние 10-15 лет упала еще ниже - до 20 млн/мл. При этом если концентрация спермиев у мужчины оказывается чуть ниже - примерно 15-20 млн/мл, то успешного зачатия ребенка при регулярной половой жизни в браке со здоровой женщиной он может ждать годами. Если же эта концентрация снижена до 0,1-1 млн/мл (что случается совсем не редко), то стать мамами за 10-летний период их жены смогут лишь с вероятностью 8,7%.
Для оценки мужской репродуктивной способности, помимо оценки общего количества спермиев в эякуляте, не менее важны и другие его характеристики, в частности доли подвижных сперматозоидов и их внешне недефектных форм. Не так давно нормальным показателем считали относительное содержание подвижных форм, превышающее 70%. Более низкие уровни подвижности оценивали уже как патологическое состояние - так называемую астенозооспермию. Позже Всемирная организация здравоохранения (ВОЗ) снизила и этот показатель. Теперь считается нормальной ситуация (нормоспермия), когда доля подвижных сперматозоидов составляет всего лишь 50%.
У мужчин с пониженной репродуктивной способностью (субфертильностью) нередко регистрируется повышенное содержание аномальных форм сперматозоидов. Такое состояние называют тератозооспермией (от греч. teratos - «чудовище», «урод»). Первоначально нормой считали долю патологических форм сперматозоидов, не превышающую 20% от их общего числа. В последние же годы в соответствии с пересмотренными критериями ВОЗ эта планка поднялась до 50%. Вдумайтесь в эту цифру! В наши дни нормальной считается ситуация, при которой половина мужских сперматозоидов представлена уродливыми формами!
Все три критерия - концентрация сперматозоидов, доли подвижных и внешне неповрежденных форм, - являются важнейшими показателями так называемой спермограммы, по которой врачи оценивают мужскую фертильность. Давайте посмотрим, что же происходило с этими показателями во второй половине XX в.
В самом начале XXI в. в солидном отечественном журнале Проблемы репродукции была напечатана статья доктора В.А. Быкова «Сперматогенез в конце XX века». Из этого обзора следует, что на протяжении последних 50 лет, судя по данным многочисленных исследований, проведенных в различных странах мира, показатели мужских спермограмм неуклонно ухудшались.
Так, например, в медицинском журнале Lancet были опубликованы данные, полученные Элизабет Карлсен в результате анализа 61 публикации на эту тему с 1938 по 1990 г. Всего было протестировано почти 15 тыс. мужчин в возрасте 17-64 лет, проживающих в различных странах мира. Результаты оказались неутешительными. Было установлено, что средняя концентрация спермиев в эякуляте за последние 50 лет снизилась почти вдвое - на 42%! За это время средний объем эякулята уменьшился на 20%. Эту печальную тенденцию нельзя объяснить особенностями доноров или географическими различиями, поскольку она подтверждена исследованиями, проводившимися в одних и тех же клиниках в течение длительного времени.
У британцев, родившихся до 1959 г., концентрация сперматозоидов в эякуляте составляет в среднем 98 млн/мл, а у родившихся после 1970 г. - всего 78 млн/мл. Аналогичным образом уменьшалась со временем и доля подвижных сперматозоидов. Практически такие же данные были получены в результате многолетнего обследования мужчин-французов. В упомянутом выше обзоре В.А. Быкова изложены данные обследования финских мужчин, внезапно скончавшихся в возрасте 35-69 лет. В результате посмертных биопсий почти у половины из них были отмечены те или иные нарушения сперматогенеза! Мониторинг выявил также статистически достоверное снижение показателей подвижности и доли морфологически нормальных спермиев у греков, итальянцев и бельгийцев. Если в 1980 г. ненормальные сперматозоиды были отмечены лишь у 5% мужчин, то к 1990 г. этот показатель возрос до 40%! Несложные расчеты показывают, что ухудшение параметров спермограмм происходит в среднем со скоростью около 2% в год. Таким образом, если подобная тенденция сохранится, через полвека придется говорить о полной репродуктивной катастрофе, в которой будет виноват сильный пол!
Возможно, такая оценка покажется многим сильно преувеличенной. Не факт, что график намеченной тенденции будет строго линейным. Однако уже в наши дни каждый второй относительно молодой и здоровый бельгиец не годится в качестве донора спермы! Данные, полученные Э.Карлсен, однозначно говорят об общем снижении репродуктивной функции у мужчин Европейского континента. Наверняка и россияне не составляют в этом плане позитивного исключения.
Руководитель отделения вспомогательных репродуктивных технологий НИИ акушерства и гинекологии им. Д.О. Отта доктор медицинских наук В.С. Корсак в своей книге о борьбе с бесплодием пишет об исследованиях, проведенных в 11 канадских центрах репродукции в 1984-1996 гг. (около 49 тыс. наблюдений). В каждом центре была выявлена своя динамика снижения концентрации сперматозоидов (в трех центрах - до 52-63% от исходных значений!). Анализируя опубликованные материалы, биологи и медики пришли к заключению, что, несмотря на некоторые различия в данных, наблюдается общий процесс снижения сперматогенной функции человека.
Неудивительно, что частота бесплодных браков в наше время колеблется в пределах 10-20%. Другими словами, каждая пятая супружеская пара может реально столкнуться с проблемой бесплодия, и в будущем доля таких пар будет расти. При этом вопреки расхожему мнению мужской вклад в эту печальную статистику почти равен женскому (ВОЗ выделяет 16 причин мужского и 22 причины женского бесплодия).
Мужской фактор считается причиной бесплодного брака в том случае, если женщина здорова, а у мужчины имеются нарушения образования или созревания сперматозоидов, оплодотворяющей способности спермы, а также расстройства сексуальной или эякуляторной функций. Как указывает В.С. Корсак, 30-35% бесплодных браков связаны с мужским бесплодием. В чем же причины снижения фертильности мужчин? К сожалению, их множество.
Во-первых, такие причины могут носить генетический, врожденный, характер. Процесс развития яичка может быть нарушен в результате генетических аномалий, которые в дальнейшем приводят к полному или частичному угнетению образования сперматозоидов. Это не означает, что пониженная плодовитость обязательно должна быть семейной чертой. Нарушения структуры хромосом, например делеции (утрата ими небольших фрагментов), могут происходить и в процессе созревания сперматозоидов. Биологи обнаружили даже особый участок в одной из хромосом, так называемый локус фактора азооспермии (AZF), нарушения в котором особенно часто приводят к образованию ненормальных сперматозоидов. Вещества-мутагены и радиация существенно увеличивают вероятность таких нарушений. Выводы делайте сами.
Во-вторых, в раннем эмбриогенезе есть ключевой момент, определяющий плодовитость будущего взрослого мужчины. В это время образуются особые клетки, деление которых в будущем и обеспечивает то неимоверное число сперматозоидов, о котором речь шла в начале статьи. К сожалению, существует целая группа различных химических соединений, которые именно в этот момент могут негативно повлиять как на закладку этих основополагающих клеток, так и на их функционирование у взрослого мужчины.
Это могут быть различные компоненты топлива и соединения, образующиеся при сгорании нефтепродуктов. К ним также относятся органические соединения - составные части синтетических моющих средств, красок, пластмасс и даже чернил! В этом же ряду стоят инсектициды и фунгициды. Подобные соединения окружают нас повсюду. Один только пример. К наиболее известным инсектицидам относится печально известный ДДТ, которого человечеством было произведено и выброшено в окружающую среду более 1,5 млн т. В результате ДДТ до сих пор повсеместно встречается в почве, во всех водоемах и в растениях. Так вот, это соединение является не только инсектицидом, но и мощным антиандрогеном, способным нанести чувствительный удар по производству нормальных сперматозоидов. Так что когда мужчины заливают в бак своей машины бензин, красят дачу, отмывают сковородку от жира или борются с вредителями огорода с помощью современных химических средств, они подрывают свой репродуктивный потенциал.
На этом мрачном фоне о банальных ушибах, травмах яичек, а также их воспалительных заболеваниях уже и говорить не приходится. Они могут приводить у мужчин к облитерации - частичному или полному заращению семявыносящего канала. Результат - уменьшение количества или полное отсутствие сперматозоидов в эякуляте. Нарушения проходимости канальцев или семявыносящего протока могут быть результатом пороков их развития еще в эмбриогенезе! При этом половая активность мужчины остается нормальной, а сам он и не подозревает о нависшей над ним угрозе бесплодия.
Хорошо известно, что на формирование половых клеток огромное влияние оказывают гормоны. При этом в крови людей обоих полов присутствуют как мужские гормоны - андрогены, так и женские - эстрогены. Важно лишь их соотношение. Недостаточная или избыточная секреция гормонов в равной степени может быть причиной эндокринного бесплодия у мужчин. Так вот, нарушения сперматогенеза нередко вызываются различными гормональными препаратами, обладающими антиандрогенным действием. Например известно, что некоторые синтетические эстрогены приводят к нарушениям развития мужской половой системы еще у развивающегося плода. В частности, более чем у 2 млн женщин в мире, получавших во время беременности гормональный препарат диэтилстильбэстрол, родились мальчики с проблемами в мочеполовой сфере. Одной из таких проблем является крипторхизм - неопущение яичка в мошонку. Частота этого явления повысилась за последние десятилетия в 1,5-2 раза, а ведь в результате такого дефекта риск развития азооспермии увеличивается более чем в 5 раз!
Не надо думать, что угрозу и для плода, и для взрослого мужчины представляют только гормональные препараты. Существуют эстрогены и растительного происхождения - так называемые фитоэстрогены. Они попадают в организм человека с различными продуктами питания. Эффективность фитоэстрогенов ниже, чем обычных гормонов, однако при многократном взаимодействии с клетками человека они способны вызывать ответные реакции. Кроме того, некоторые фитоэстрогены в организме распадаются до вторичных метаболитов, которые также обладают гормональной активностью. Поэтому фитоэстрогены могут усиливать или, наоборот, ослаблять действие натуральных гормонов.
Обычно среди достоинств фитоэстрогенов называется их потенциальная противоопухолевая активность. Известно также, что снижение уровня естественных эстрогенов вызывает дефицит коллагена в коже, из-за чего происходит снижение ее эластичности. Фитоэстрогены же якобы предотвращают этот эффект. Косметическая промышленность уже начинает производство так называемых «anti-age» кремов на основе растительных экстрактов, содержащих фитоэстрогены. Подобные средства рекламируются также для борьбы с юношескими угрями на коже. Как такие кремы и мази скажутся на человеческих эмбрионах и сперматогенезе у родившихся мальчиков, совершенно не ясно.
В любом разговоре о мужском бесплодии нельзя обойти молчанием роль алкоголя, наркотиков и никотина. Просто факт без комментариев: марихуана, гашиш и героин угнетают сперматогенез.
Другой факт без комментариев: более 80% хронических алкоголиков стерильны. Алкоголь вызывает атрофию семенных канальцев. Под его действием доля сперматогенных клеток сначала уменьшается, а затем эти клетки и вовсе исчезают. Степень нарушения сперматогенеза зависит от количества потребляемого алкоголя. Частичное или полное нарушение сперматогенеза начинается у 42% мужчин, потребляющих всего 40-80 мл алкоголя в день. Это совсем немного, так что можно вспомнить по этому поводу слова И.П. Павлова: «Не страшно раз в месяц надраться как свинья, а страшна рюмочка перед обедом».
Курение также нарушает деятельность клеток, участвующих в сперматогенезе. Оно вызывает уменьшение концентрации спермиев в эякуляте, снижение их подвижности, приводит к падению их оплодотворяющей способности. У курильщиков снижена доля нормальных сперматозоидов, случаются частые генетические аномалии спермиев, в частности изменение числа хромосом в их ядрах. У курильщиков нередко до 99% спермиев имеют нетипичное строение! Более того, семенная жидкость курильщиков способна резко угнетать жизнеспособность нормальных сперматозоидов. Выводы делайте сами.
Как можно прокомментировать все вышесказанное? Хочется бросить, так сказать, экологический взгляд на ситуацию с высоты планетарного масштаба. Недавно санкт-петербургский эколог В.Р. Дольник удачно и образно назвал человека «непослушное дитя биосферы». Почти случайно получив неожиданный дар природы - разум, наши предки из малочисленной группы приматов превратились в доминирующий вид млекопитающих, буквально попирающий всех своих соседей по планете. Эту с экологической точки зрения ненормальную ситуацию природа и пытается поправить, то насылая на чрезмерно размножившихся и явно заигравшихся своих чад новые эпидемии, то вызывая у них всплески агрессии по отношению к себе подобным. Естественное ограничение рождаемости - наилучшее решение в сложившейся ситуации. Интересно, удастся ли человеческому разуму справиться с этой проблемой и дальше продолжать наступление на почти покорившуюся ему планету?
Девчонки, я тут подумала, сколько женщин сделали аборты, нам всем бы по масику хватило ![]()
![]()
Девочки, ну тут раздел не болтательный!!!! ![]() А эта тема вообще висит в "Важно", ну не просто же так ее сюда прикрепили?
А эта тема вообще висит в "Важно", ну не просто же так ее сюда прикрепили? ![]() А чтобы быстро можно было найти нужную информацию!!! Не сорите-самим же потом неудобно будет
А чтобы быстро можно было найти нужную информацию!!! Не сорите-самим же потом неудобно будет ![]()
Есть сотни!!!сотни болталок, где можно обо ВСЕМ поговорить... Давайте с уважением относиться к серьезным вопросам ![]()
Привет, девочки! У меня опять все плохо ![]() Вчера пришли месы. Надеялась до последнего, у меня даже грудь не болела как это обычно бывает перед М. Сейчас будем сдавать спермограмму, чтобы убрать мужской фактор. Настроение на нуле, если не ниже.
Вчера пришли месы. Надеялась до последнего, у меня даже грудь не болела как это обычно бывает перед М. Сейчас будем сдавать спермограмму, чтобы убрать мужской фактор. Настроение на нуле, если не ниже. ![]() Вчера даже на форум не заходила.
Вчера даже на форум не заходила.
Я думаю, через месяц, не раньше. Просто я в прошлом цикле делала три УЗИ - на 7, 14 и 21 ДЦ. Показало, что фоликулы созревали, была овуляция, но ![]() все равно не наступила.
все равно не наступила. ![]()
![]() Я просто не могу понять причину, почему не получается.
Я просто не могу понять причину, почему не получается. ![]() Все анализы нормальные, врач говорит. Когда делали 2 года назад лапру, проверили трубы - проходимы. Вот на днях сдадим спермограмму. Знаю конкретную причину, можно все усилия бросит на ее устранение.
Все анализы нормальные, врач говорит. Когда делали 2 года назад лапру, проверили трубы - проходимы. Вот на днях сдадим спермограмму. Знаю конкретную причину, можно все усилия бросит на ее устранение.
Просто я очень расчитывала на стимуляцию, на эти три месяца. Я думаю, что если уж во время стимуляции не получилось, то без нее вообще теперь не получится. ![]() Я конечно гоню такие мысли, но не очень-то получается. С этого цикла решила пить травки - шалфей, спорыш, и посмотрю придет ли О без стимуляции.
Я конечно гоню такие мысли, но не очень-то получается. С этого цикла решила пить травки - шалфей, спорыш, и посмотрю придет ли О без стимуляции.
Сделали спермограмму. Анализы хорошие, даже выше среднего. Муж очень доволен, успокоился, а то переживал очень из-за этого. Теперь хоть он спокойно спать будет. Теперь-то я знаю точно что во мне причина. ![]() Сейчас решила попить травки, начну с шалфея.
Сейчас решила попить травки, начну с шалфея.
Поддерживаю девочек!! Про себя так нельзя говорить!!! Вам надо попробовать сдать на совместимость анализы, бывает такое, что женский организм отторгает сперму мужчины, это можно установить пройдя специальное обследование ( я не проходила, но родственники - да).
Ой, девочки! Мне стыдно даже. После этого анализа мне радоваться надо за мужаю, до потолка прыгать, а я слезами заливаюсь. И ничего поделать с собой не могу! ![]() Может это потому что больше никто не разделяет моих переживаний, не понимает меня. Кроме вас, конечно.
Может это потому что больше никто не разделяет моих переживаний, не понимает меня. Кроме вас, конечно. ![]()
Здравствуйте! :) 5 лет назад родила сына, после родов предохранялась, сейчас решили родить второго ребенка, я сдала все анализы все в норме, овуляция каждый месяц, муж тоже почти все сдал кроме спермограммы, он её напрочь отказывается сдавать, в течении 8 месяцев пытаюсь забеременить, но ни как не получается :( месячные идут четко как часы, цикл 28 дней каждый 14 день происходит овуляция. Подскажите в чем может быть проблема? Наш возраст мне 31 год мужу 41 За ранее благодарна!!!
Привет девочки! Я тут новенькая ![]() Мне 23 года. Хочу поделится нашими пока неудачными попытками забеременеть в течении около двух лет
Мне 23 года. Хочу поделится нашими пока неудачными попытками забеременеть в течении около двух лет ![]() Прижигала лет 5 назад обширную эрозию лазером. 3 раза подряд. Никак не хотела убираться( Потом у меня нашли ВПЧ. Прижгла кислотой паппиломы. И сделала 3 укола иммуномодулирующим препаратом от вируса ВПЧ. Последующий анализ не нашел больше этот вирус в крови. Сдавала различные анализы на флору и всякие бяки - все в порядке. Узи и фолликулометрия - все в порядке. Овуляция наступает. Желтое тело обнаруживается. Эндометрий в порядке. Врач советует сдать спермограмму, так как видимых причин бесплодия по моей вине не видит. Поехали в Фертимед. 2 раза муж сдал спермограмму - оказалось низкое содержание морфологически номальных форм сперматозоидов - около - 12 и 20%. По Крюгеру - один раз 3, другой раз 7 %. Активность А+В 71%. Концентрация - 72 млн./мл. Моя гинеколог когда увидела спермограмму немного разочаровалась и сказала что она так и думала
Прижигала лет 5 назад обширную эрозию лазером. 3 раза подряд. Никак не хотела убираться( Потом у меня нашли ВПЧ. Прижгла кислотой паппиломы. И сделала 3 укола иммуномодулирующим препаратом от вируса ВПЧ. Последующий анализ не нашел больше этот вирус в крови. Сдавала различные анализы на флору и всякие бяки - все в порядке. Узи и фолликулометрия - все в порядке. Овуляция наступает. Желтое тело обнаруживается. Эндометрий в порядке. Врач советует сдать спермограмму, так как видимых причин бесплодия по моей вине не видит. Поехали в Фертимед. 2 раза муж сдал спермограмму - оказалось низкое содержание морфологически номальных форм сперматозоидов - около - 12 и 20%. По Крюгеру - один раз 3, другой раз 7 %. Активность А+В 71%. Концентрация - 72 млн./мл. Моя гинеколог когда увидела спермограмму немного разочаровалась и сказала что она так и думала ![]() Картина говорит не кричическая но большое количество морфологически НЕ нормальных форм может вести к таким последствиям как невозможность забеременеть так еще и возможные будущие отклонения у плода
Картина говорит не кричическая но большое количество морфологически НЕ нормальных форм может вести к таким последствиям как невозможность забеременеть так еще и возможные будущие отклонения у плода ![]() и тихо (по женски) посоветовала мне искать другого партнера раз мне так сильно хочется сейчас забеременеть.. так как это не лечится и это генетика. Муж еще в свое время увлекался стероидами. А встречаемся мы с ним уже 5 лет. Я была в шоке. Сидела со слезами на глазах...И вот мой любимый пошел с этими анализами к урологу-андрологу этой клиники. Врач доступно обьяснил ему что такое кол-во естественно является отклонением, но вполне допустимым так как каччество сперматозоидов покрывается количеством. Выписал ему гормональный препарат( хотя с гормонами у него все в порядке) Тамоксифен и велел пить 6-8 мес. После него говорит все беременеют. Вот такая вот история. Было это полгода назад уже. Я остановилась на проверке проходимости труб эХО-гсг. Сдала мазок - все в норме, но так и не дошла...Отчаялась, опустила руки...Да и начиталась что больно и испугалась(( Надеялась -может все само за это время произойдет, но...все никак........В этом цикле была наконец задержка - не 28 как обычно дней а 32! Тестики как один показывали одно полосочку....Для меня такой цикл редкость...Монстры приходили как часы!Но увы и ах
и тихо (по женски) посоветовала мне искать другого партнера раз мне так сильно хочется сейчас забеременеть.. так как это не лечится и это генетика. Муж еще в свое время увлекался стероидами. А встречаемся мы с ним уже 5 лет. Я была в шоке. Сидела со слезами на глазах...И вот мой любимый пошел с этими анализами к урологу-андрологу этой клиники. Врач доступно обьяснил ему что такое кол-во естественно является отклонением, но вполне допустимым так как каччество сперматозоидов покрывается количеством. Выписал ему гормональный препарат( хотя с гормонами у него все в порядке) Тамоксифен и велел пить 6-8 мес. После него говорит все беременеют. Вот такая вот история. Было это полгода назад уже. Я остановилась на проверке проходимости труб эХО-гсг. Сдала мазок - все в норме, но так и не дошла...Отчаялась, опустила руки...Да и начиталась что больно и испугалась(( Надеялась -может все само за это время произойдет, но...все никак........В этом цикле была наконец задержка - не 28 как обычно дней а 32! Тестики как один показывали одно полосочку....Для меня такой цикл редкость...Монстры приходили как часы!Но увы и ах ![]() ОНИ все таки пришли...И еще такие болючие.......Обидно было до слез!!! Ревела сегодня и поняла что нет сил больше. Устала...
ОНИ все таки пришли...И еще такие болючие.......Обидно было до слез!!! Ревела сегодня и поняла что нет сил больше. Устала... ![]()
Машенька, спасибо большое за поодержку! ![]() Очень приятно. Иногда просто тяжело морально становится и не знаешь как дальше быть...опустить руки и не зацикливаться,ждать когда все само произойдет или бороться, пытаться и пробовать, но тогда уже на что-то очень надеешься и ждешь...а отсюда стрессы....
Очень приятно. Иногда просто тяжело морально становится и не знаешь как дальше быть...опустить руки и не зацикливаться,ждать когда все само произойдет или бороться, пытаться и пробовать, но тогда уже на что-то очень надеешься и ждешь...а отсюда стрессы.... ![]() А у вас что и как? Тоже лялечку долго ждете?
А у вас что и как? Тоже лялечку долго ждете?
Олечка приветик! Хочу тебе сказаь, что сама была в таком же состоянии 1,5 года, и истерики и ведра слез, я ночи на пролет ревела и все думала почему не получается в чем причина, ведь близняшка вот забеременила и старшая сестра уже родила, да и блезняшка к тому времени уже родила, я ночью чтоб муж не слышал ревела под одеялом, а через две недельки узнала что на 4 недели беременна. Правда не получилось сохранить, я просто рекомендую тебе, как тока узнаешь что беременна, бегом к своему врачу, сдай все анализы, береги себя, не нагружай работай, и отдыхай, постоянно отдыхай, спи, побольше свежего воздыха, лечше с утра примрно в 5 утра выходить на прогулки, медленно гулять, по ограде или огороду, чтоб твое чудо внутри тебя получало много кислороду! У тебя все получится, я сама себя так же вела, и как тока опустила руки, все не могла, мне казалось, что я больше не могу, а беременность пришла и у тебя придет вот увидишь, тока правильно себя вести, врач сказала мне уже после чистки, что длительное бесплодие, а потом вдруг беременность не нужно было сидеть дома, а сразу надо было идти к врачу, так как еременность наступила а организм не успел перестроится на нужный ритм, случился гормональный сбой и плодик замер у меня, но сейчас я поняла, что не стоит биться в истерике, нужно что бы то ни стало подготовить свой организм к беременности! Так что даже не переживай, все получится, все признаки как к меня говорят что все у тебя получится! Я уверена в этом! Давай бери себя в ручки! Сейчас не время киснуть! Ты рождена для того чтобы стать мамой и ты ей обязательно станешь! Удачки лови! ![]()
и еще, у меня есть подружка Ленчик, у нее тоже у мужа была плохая спрмаграмма подвихных сперматозоидов около 15-20%, и скажу тебе, что она мамочка прекрасных мальчиков, хотя врачи тоже говорили, что не получится, и что если получится, то может родиться больной ребенок, ничего подобного, здоровые мальчики, т-т-т, чтоб не сглазить, сейчас она живет в Германии и даже вспоминать не хочет, то что говорили ей врачи, поэтому никого не слушай, настрой себя на то что ты станешь мамой, и вот увидишь все получится! И пример я специально тебе привела, чтоб ты поняла все! Мне тоже говорили что тока ЭКО мне поможет, хотя забеременила я сама! Правда после Боровой матки (трава акая в аптеке продается) может и не из-за нее, точно не знаю! Вообем давай, держись! Мы все с тобой! ![]()
Спасибо большое за добрые слова! Вы не представляете как приятно. Все кажется сразу что не все так плохо..что не одна с такими проблемами! Буду надеятся на лучшее и верить. ![]()
ПРИВЕТ, ОЛЕНЬКА! ТЫ НЕ ПЕРЕЖИВАЙ, ХОЧУ СКАЗАТЬ ТЕБЕ, ЧТО ФОРМА ВОВСЕ НЕ ГОВОРИТ О КАЧЕСТВЕ И О БУДУЩЕМ ПЛОДЕ; ИЗ-ЗА ФОРМЫ ОТКЛОНЕНИЙ У РЕБЁНКА НЕ БУДЕТ, НО ФОРМА СПЕРМАТОЗОИДА, ДЕЙСТВИТЕЛЬНО, ВЛИЯЕТ НА СКОРОСТЬ И, СООТВЕТСТВЕННО, НА ТО, ДОСТИГНЕТ ЛИ "ГОЛОВАСТИК" СВОЕЙ ЦЕЛИ...
Я ТОЖЕ НОВЕНЬКАЯ, СИТУАЦИЯ У МЕНЯ, СО СТОРОНЫ ПАРТНЁРА-ПОХОЖАЯ..., Я НАБЛЮДАЮСЬ В ИНСТИТУТЕ ДЕШЕУС И МНЕ ОБЪЯСНИЛИ, ЧТО, К СОЖАЛЕНИЮ С ТАКОЙ СПЕРМОЙ СЛОЖНО ЗАБЕРЕМЕНЕТЬ. ЗАВТРА ИДУ СМОТЛЕТЬ КОЛ-ВО ФОЛЛИКУЛОВ И НАЛИЧИЕ СПАЕК, А ПОТОМ СНОВА К ВРАЧУ. РЕШИМ С ВРАЧОМ, ЧТО ЖЕ ЛУЧШЕ ЭКО ИЛИ ИНСЕМЕНАЦИЯ. ![]()
MARKA59' Приветик! А что с твоим любимым? Тоже низкие показатели морфологически нормальных форм?
а с помощью чего спаечный процесс будут разглядывать? лапароскопия?
MARKA59' Хорошо! Надеюсь у тебя все там будет ОК! ![]()
![]()
MARKA59' Разделяю твое желание...Так хочется насладится двумя красивенькими полосочками на тесте и понять что ты теперь не одна)) а вас двое...Насколько я наслышина - по узи спайки не видят.
![]()
MARKA59' А если не секрет - откуда ты? ![]() Сколько лет?
Сколько лет?
У нас по УЗИ спайки тоже увидет не могут ![]() даже не представляю как их можно увидеть при помощи датчика
даже не представляю как их можно увидеть при помощи датчика ![]()
Возможно Вам будут делать ГСГ при помощи УЗИ....то там могут увидеть коосвенные признаки того,что спайки есть...по тому как будет продвигаться жидкость и будет ли продвигаться вообще......
ОСТАЛОЧЬ МЕНЬШЕ 2 ЧАСОВ ДО УЗИ...ЖДУ... ![]() ..ЦЕЛЫЙ ДЕНЬ ПРОВЕЛА В ИНЕТЕ, ЧИТАЯ ИНФОРМАЦИЮ....ПОЧЕМУ ВСЁ ТАК СЛОЖНО!!!!
..ЦЕЛЫЙ ДЕНЬ ПРОВЕЛА В ИНЕТЕ, ЧИТАЯ ИНФОРМАЦИЮ....ПОЧЕМУ ВСЁ ТАК СЛОЖНО!!!!
ЕСТЬ ДРУГАЯ НОВОСТЬ-МОЯ ЛУЧШАЯ ПОДРУГА БЕРЕМЕННА!!!!ЕСТЬ ХОРОШИЕ НОВОСТИ!!!УРАААА!!!! ![]()
![]()
![]()
MARKA59' Я вчера тоже узнала что моя близкая подруга беременна! ![]() Очень рада за нее
Очень рада за нее
НУ ВСЁ...ПОШЛА Я СОБИРАТЬСЯ!!! И ПОЕХАЛА...ПОЖЕЛАЙТЕ МНЕ УДАЧИ!!!! ![]()
Удачки тебе Машенька!! Пусть все будет хорошо!!! А мы будем держать за тебя @@@@@@@@@!!!!!!!!! ![]()
![]()
![]()
![]()
К@тенок' Привет! А трубы проверяла? у нас вот тоже с морфологией плохо(( и 2 года никак не получается забеременеть...у меня вроде все впорядке...только трубы не проверяла...вот и думаю - либо из-за них не получается либо из-за его морфологии..врач сказала что забеременеть будеть сложно ![]()
К@тенок' Нет, я имела ввиду когда не получалось забеременеть 1.5 года...
Девушки, здравствуйте!может было такое с кем нибудь, поделитесь, пож-та)
Последние М были 20 января. ПОчти весь месяц обследовалась по узи, и доминантного фолликула не было. сдавала много анализов на гормоны, все хорошо, за ислючением прогестерона(низкий).19 февраля сделала ГСГ,т.к. мой врач всеравно не наблюдала овуляции, рискнули сделать до предпологаемых месячных, после этого четыре дня были скудные выделения (то ли после гсг, то ли месячные).Трубы проходимы, все ок. Решили стимулироваться, но М так и не пришли.Позавчера сделала тест,очень слабая полосочка. СЕгодня повторила-положительный. В шоке купила еще два разных теста и тоже положительные. Насколько вероятность ложноположительного теста, а то не верить как то ![]() Что может быть???Спасибо, заранее
Что может быть???Спасибо, заранее
Всем привет!!! вчера я ходила на это УЗИ. В очередной раз убедилась, что этот врач-того...сказал, что мне обследоваться уже хватит и пора делом занятся...странный...каким делом, если не знаешь, что лучше снова ИИ или ЭКО...короче, из того, что надо было...узнать кол-во фолликул меньше 10мм и общую картину спаек, он ни фига не сделал, просто показал, что у меня этих фолликул 10и более в каждом Я и всё....пришла я домой и снова депрессняк одолел, что же это такое....почему всё так долго и нудно...УЖАС!!!
А ВАМ, ДЕВЧОНКИ, ВСЕМ СПАСИБО ЗА ПОДДЕРЖКУ!!!.....ЖДУ НОВЫХ РЕЗУЛЬТАТОВ НА ГОРМОНЫ 16ГО...ЧТО ТАМ, ПОСМОТРИМ.... ![]()
ПРивет еще раз!Спасибо за ответы, сегодня ходила на УЗИ и сдала кровь, ожидания подтвердились, я ![]() 4-5 нед.ТОлько я совсем не ожидала. Очень долго ждала этого...И как У вас здесь принято АПЧХИ,,,,,,,,,,,, на ВАС от всей души.Удачи всем
4-5 нед.ТОлько я совсем не ожидала. Очень долго ждала этого...И как У вас здесь принято АПЧХИ,,,,,,,,,,,, на ВАС от всей души.Удачи всем
Поздравляю вас с ![]() берегите себя
берегите себя ![]()
Ilona25 Поздравляю от всей души! Береги себя и своего малыша)))) Легкой тебе беременности ![]() и ..спасибо за беременный чих! Надеюсь оооооочень заразный
и ..спасибо за беременный чих! Надеюсь оооооочень заразный ![]()
![]()
ОЛЬ, ТЫ КАК??? КАК НАСТРОЕНИЕ СЕГОДНЯ???
А АПЧИХ ОБЯЗАТЕЛЬНО ТЕБЯ ЗАРАЗИТ....Я УВЕРЕНА, А ЕЩЁ ПУСТЬ НА ТЕБЯ ЧИХНЁТ ПОДРУЖКА!!!
MARKA59' Приветик Машуль) У меня настроение сейчас не очень....грущу как всегда на ночь глядя блин...когда одна со своими мыслями остаешься....читаешь читаешь.... ![]()
Записалась на следующую среду на прием к новому гинекологу. Полгода уже не была на приеме. Пустила все на самотек. Надеялась на чудо... Оно так и не приходит пока. ![]() Так что послушаю мнение другого специалиста и еще узишку сделаю..Посмотрю что да как там...Так что вот так...Невесело короче. А у тебя?
Так что послушаю мнение другого специалиста и еще узишку сделаю..Посмотрю что да как там...Так что вот так...Невесело короче. А у тебя?
Девушки у меня такая проблема.
Мне 34 года и планирую первую беременность, можно сказать не планирую а хочу забеременеть уже лет 5, а ничего не получается. Беремености и абортов раньше не было.
В 27 лет удаляли кисту желтого тела, очень тяжелые и болезненые отходняки, потом болезненые месячные,потом образовался полип цирвикальном канале мне его удалили,ну и т.д.
Год назад сделала операцию (лапароскопия) киста ендометриозная и очаги ендометрий. Проходимость труб отличная.На 2-ой деь чуствовала себя отлично.
После операции 2 укола диферелина с интервалом 28 дней. После последнего укола месячных небыло 3,5 месяца, потом все стало на пути своя.
Сейчас принимаю дуфастон с 15 по 26-й день цикла ( у меня выраженая лютеиновая недостатность 2-ой фазы цыкла) или 100мг лютеина прогестерона во влагалище на ночь), но уже 5-й цыкл не могу забеременеть.
Врачи говорят что все в норме и прикопатся не к чему. Подскажите кто что может.
P.S.
Ни каких инфекций нет, спермограмма хорошая, делели тест на совместимость, после секса прошло 6 часов = 90% активных.
Мне 29 лет ни одной беременности не было, планируем уже 6 лет, делали ренген на проходимость труб 3 года назад, левая показало что не проходима спайки, а правая в порятке праходима, по анализам все в порятке, по узи овулька есть, но беременность не наступает, поменяла 4 врача, 10 месяцев назад делали лапару, сказали все в порятке все 2 трубы проходимы спаек нет не пришлось даже спайки убирать ![]() диагноз написан infertilitas это как мне врач обьяснила бесплодие не известной причины, сказали 6 месяцев пробывать забеременеть, но беременность не наступила перевели меня к другому врачу, теперь я стимулируюсь уже 3 месяц, серофен с 5дц 5дней по 2табл и дюфастон с 15дц 10дней по 1табл, теперь серофен по 3 табл с 5дц 5дней прибавили таблетку, муж сдавал спермаграмму первый раз было нисковато, но он балел тогда врач сказал, что забеременеть можно, потом попил витаминчики и сдал анализ спермаграмму, все в норме надеемся, что скоро получится после стимуляции
диагноз написан infertilitas это как мне врач обьяснила бесплодие не известной причины, сказали 6 месяцев пробывать забеременеть, но беременность не наступила перевели меня к другому врачу, теперь я стимулируюсь уже 3 месяц, серофен с 5дц 5дней по 2табл и дюфастон с 15дц 10дней по 1табл, теперь серофен по 3 табл с 5дц 5дней прибавили таблетку, муж сдавал спермаграмму первый раз было нисковато, но он балел тогда врач сказал, что забеременеть можно, потом попил витаминчики и сдал анализ спермаграмму, все в норме надеемся, что скоро получится после стимуляции ![]() потом бубут делать ИИ надеюсь результат будет полажительный
потом бубут делать ИИ надеюсь результат будет полажительный ![]()
![]()
![]()
![]()
Завтра еду в С.Пб. на консультацию к гинекоглогу.....Так боюсь....!!! Но верю. что это еще на один шаг ближе к ![]()
Привет. Может кто знает, все время очень сухо во влагалище, может у меня что то с церквиальной слизью. На узи поставили эхо признаки аденомиоза. Забеременить не могу 3 месяца. Врач назначил дюфастон. Вот, не знаю, не вреден ли он..... И что может быть не так, ведь эта сухость не нормальна?
Вчера ездила в С. Пб, нашла поликлиннику,взяла отложенный накануне номерок к врачу,оказывается надо еще каую то стат. карту... ,а для нее нужно справочку...(о том что эту "справочка" НУЖНА МНЕ В РОДНОМ ГОРОДЕ НЕ СКАЗАЛИ )................Съездила за зря(3 часа в электричке в одну сторону), не считая истраченных впустую денег (250 р. в одну сторону), почти всю обратную дорогу проплакала ![]() Еще вчера такой ветер...наверно заболею....а сегодня 13 день мес. цикла, такое настроение: ничего не хочу...ДЕВОЧКИ АУ.....ХОЧЕТСЯ ПОДДЕРЖКИ....
Еще вчера такой ветер...наверно заболею....а сегодня 13 день мес. цикла, такое настроение: ничего не хочу...ДЕВОЧКИ АУ.....ХОЧЕТСЯ ПОДДЕРЖКИ.... ![]()
Девочки, подскажите пожалуйста в какой день цикла можно забеременеть. Вчера была овуляция. Сегодня выпила первую таблетку дюфастона. Я уже опоздала с зачатием? ![]()
Приветик ![]() Я то же пью Дюфастон это цикл будет третий, врач прописала мне пить его с 14 дня по 25 день при цикле в 30 дней, но тогда получается что если О будет на 16 день то беременность не наступит???
Я то же пью Дюфастон это цикл будет третий, врач прописала мне пить его с 14 дня по 25 день при цикле в 30 дней, но тогда получается что если О будет на 16 день то беременность не наступит??? ![]()
Девочки привет:) Можно к Вам??? Мне 33 года, захотели общего малыша с мужем, а ничего не получается вчера делала тест , он опять отрицательный ![]() Абортов не было, была Б. 4 раза!! Б. наступали чуть ли не с первой попытки, а теперь ставят бесплодие
Абортов не было, была Б. 4 раза!! Б. наступали чуть ли не с первой попытки, а теперь ставят бесплодие ![]()
Девченки, всем привет))) Очень рада, что нашла такой классный форум!
Мы с мужем безумно хотим пузикожителя))) Но пока вот как уже 7 месяцев ниичего не получается(((
У меня вопрос: везде написано, что можно забеременеть в течении 5 дней перед овуляцией и 1 день после, а во время овуляци можно забеременеть?? Просто я совсем уже запуталась...
![]()
Алёна
Может и наступить.Тебе так прописали,значит так и пей.Тебе щаз врач пытается выравнять/укоротить цикл.Делай так как она говорит!
Так цикл у меня нормалный 28- 30 дней . Что самое интересное что, Первый цикл БТ поднялась на второй день приёма Дюфастона (2 фаза стала выше 37.0 до 37.3 как всегда было), на второй цикл 1ф колебалась от 36 .3 до 36.7. 2 фаза 36.7 до 36.9 но М пришли вовремя на 30 день. Цикл у меня не сократился а вот БТ изменилась
Тьфу, не сглазить. Тогда, попали ровно в 2 полоски ![]()
Девочки, как думаете из-за чего может быть увеличиное желтое тело (4см) при задержке месячных.
Врач по узи сказала, что у меня скоро начнуться м., они действительно начались (желтое т. стало уменьшатся только после м.). У меня еще низкий прогестерон. На сколько я знаю если прогестерон понижен, то фаза желтого тела наоборот должна быть короче. ![]()
Девочки, вопрос. Делала тест на овуляцию, на 3-й тест (11-й день, цикл 25 дней) он мне показывает 2 полоски, до этого 2 теста были по одной полоске. На следующий день делаю тест - 1 полоска, 5-й тест тоже одна полоска. Почему? 3-й был ошибочный или так и должно быть?
Здраствуйте девочки!!!не знаю что делать и как себя вести ![]()
Мы с моим МЧ очень хотим малыша....но все никак не получается=(((
![]()
Вроде каждый месяц мы занимаемся этим и по нескольку раз....и я вроде как уже должна была быть накачанной спермотазоидами=))) ![]() но почему то кадый месяц одно и то же.....проклятая одна полоса!!!!!!
но почему то кадый месяц одно и то же.....проклятая одна полоса!!!!!! ![]()
![]()
![]()
Девочки всем приветик:))) Скажите , а кто-нибудь обращался с проблемкой зачатия к гомеопату????
Девочки привет всем! Примите новенькую? ![]()
Ой,девочки! к положительному результату иду уже год! Вот решила вступить к вам на форум! Чтобы хоть как то буду знать что не стоит терять надежду,так хочеться лялю! Врач говорит все нормально,ну есть эрозия маленькая,но прижигать не будет,раз беременеть собралась! хочу вот пойти в центр планирования семьи,может подскажите кто там был,как там врачи? Травку думаю попить,надо же хоть самолечением позаниматься! Девочки, спасибо что приняли!
Алёна ! Приветик! Поздравляю, быть мамочкой такая радость!
Belochkka Поздравляю с сынишкой!!! Напиши как результат будет готов, все будет хорошо! А ты из Саратова? Я то нет,вот у нас и незнаю как там в ЦПС,столько пишут,что только деньги бы содрать,а я уже с пузиком хочу ходить! ![]()
@mir@ я думаю сходи еще раз на узи к другому врачу! Мне вообще сказали на узи, что у меня киста, я вшоке была,вышла оттуда вся на нервах,что да как,не может быть! А потом сходила еще раз на юзи и мне врач говорит, все нормально,не переживай нет у тебя ничего,забеременеешь еще! я такая довольная вышла! ![]()
эх Ульянка твоими бы словами.....завтра иду к врачу посмотрим что она мне скажет , та мне прописала куу антибиотиков, рука не поднимается и рот не открывается их пить ![]()
@mir@ мне вообще ничего не прописывают, тебя хоть как то лечить стараются, а у меня блин слов нет!
@mir@ на балячки все проверили,кроме эрозии нет ничего, правда монстры было время шли долго,но уколы ставили,потом восстановились,гормоны не проверяли,я говорю врач даже лекарства никакие не прописывает,говорит витаминки пей,нечего лекарства пить,раз все нормально! вот и хочу пойти в цпс!
Галка-моргалка вот и я не могу никак! А ты пьешь что нибудь,ну травы например? ![]()
может и вправду не нать вам этих лекарств, химия все-таки, вон девчонки пишут в темке травки про шалфей и красную щетку (кажется так называется) с первого месяца забеременнела форумчанка наша ![]()
Алёна ! я так написала,что тоже подумала что ты мамочка уже!
я вот тоже думаю, что может лучше травку попить, чем лекарства,от травы хуже не станет ведь,если в меру пить конечно! ![]() Только вот я думаю с какой именно начать, с шалфея хочу попробовать, девочки подскажите что лучше!
Только вот я думаю с какой именно начать, с шалфея хочу попробовать, девочки подскажите что лучше! ![]()
Belochkka ох, значит спрошу у своего врача можно ли попить травку,у меня врач то такой,все разрешает пить,что я ей не предложу,она на все соглашается,я ей и витамины сказала,может мне попить,она конечно можно,воть так! ![]()
Алёна! да я уже заглядывала в эту темку, там почти все пьют БМ, КЩ и Шалфей! надо посмотреть в инете какие противопоказания есть у этих травок!
Belochkka я уже собираюсь поменять,она правда мне нравится,таблетки не прописывает говорит нечего организм травить, лишние анализы не заставляет делать.но все равно,хочу к другому записаться,буду и туда и сюда ходить, посмотрим какие мнения будут у разных врачей!
Я наших медиков иногда боюсь.... ![]() Поэтому обратилась к мануальщику и гомелпату Может они помогут
Поэтому обратилась к мануальщику и гомелпату Может они помогут
Девочки приветик! Подскажите, кто у вас из мужей спермограмму сдавал?
ляля краля твой сразу согласился? просто я своему намекнула, так отмазы сразу стали, но видно что боится, так хотела спросить как потактичнее его подтолкнуть!
ляля краля извини не в тему будет,но подскажи пожалуйста, как ты вторую линеечку ставишь? у меня первая стирается если я 2 ставлю! ![]()
в "установить подпись" на строку ниже уже установленной вставь следующую ссылку ![]()
@mir@ спасибо попробую, НО Я ТАК ДЕЛАЛА вроде ничего не получилось
@mir@ СПАСИБОЧКИ!!!! Все получилось! ты правильно сказала, я первый раз впритык ставила! ![]()
Девочки привет всем! Спасибо большое за советы! у меня тоже нет возможности дома собрать ![]() клиника далеко находиться, за 15 мин не доберешься! Последовала вашему примеру и тоже сказала, что я только хожу столько денег уже истратила, а тебе только всего то надо сделать
клиника далеко находиться, за 15 мин не доберешься! Последовала вашему примеру и тоже сказала, что я только хожу столько денег уже истратила, а тебе только всего то надо сделать ![]() ну мой помялся и согласился, но сказал чтоб порно там было
ну мой помялся и согласился, но сказал чтоб порно там было ![]() такой смешной! на след.нед.пойдет сдавать
такой смешной! на след.нед.пойдет сдавать ![]() хорошо что клиника в вс работает!
хорошо что клиника в вс работает! ![]()
Алена!, ты где-то писала, что с поликистозом травки пить нельзя. Расскажи, почему? И еще, твой поликистоз гормональными нарушениями обусловлен? Какой гормон зашкаливает, а какого не хватает?
Алёна ! Спасибо солнце! ![]() за поддержку!
за поддержку! ![]() Главное чтоб мой отмаз не нашел когда наступит день ехать
Главное чтоб мой отмаз не нашел когда наступит день ехать ![]() это точно, мужчины как дети бывают порой!
это точно, мужчины как дети бывают порой! ![]()
Насчет травок при поликистозе.Могу сказать только свое мнение-поликистоз-это когда гормоны шалят.Травки имеют воздействие на эти гормоны.И пречде чем их пить надо хорошо разобраться какая травка на что влияет и тчо у тебя с гормонами.Вот и все.Попробуй задай этот вопрос своему врачу(можно ли тебе пить)
Девочки, врач говорит если у тебя воспаление яичника можешь лечиться и даже не предохраняться , С ВОСПАЛЕНИЕМ НЕ ЗАБЕРЕМЕНЕЕШЬ!!! , это правда???? а есть же еще один яичник..а как люди с одним яичником после операций по удалению беременеют, или воспаление одного влияет на другой или что????? дурею уже с этими врачами! ![]()
![]()
![]()
![]()
Девочки всем приветик! ![]() Как у кого дела?
Как у кого дела? ![]()
@mir@ ой,я даже не знаю можно ли пить или нет! ты когда пойдешь еще раз спроси точно! А когда монстры никогда нельзя определить есть ли воспаление или нет,поэтому лучше два врача иметь на всякий пожарный! видишь,мнения разные один одно говорит,второй другое,вот и верь! Мне я же тебе писала вроде,тоже поставили диагноз, что типа у меня киста,а потом все нормально оказалось!
ляля краля приветик! А я только тоже на след.нед. пойду в больницу! ![]() у меня блин монстры не проходят!
у меня блин монстры не проходят! ![]() у меня было уже такое,уколы ставили,
у меня было уже такое,уколы ставили, ![]() так сейчас тоже самое похоже,вот крапиву купила,пью,так поменьше стало!
так сейчас тоже самое похоже,вот крапиву купила,пью,так поменьше стало! ![]() надеюсь перестанут к тому времени как к врачу то пойду!
надеюсь перестанут к тому времени как к врачу то пойду!
Я тут по спрашивала....говорят что когда начинаешь жить с парнем...и планируешь ребенка то в первые 5 месяцев забеременет очень трудно т.к. организм привыкает к партнеру или что то вроде этого....
хотелось бы знать правда это или нет???и узнать ваше мнение=))) ![]()
ляля краля приветик! молодец,так и надо сразу к двум записываться! ![]() я тоже ко второму иду записываться!
я тоже ко второму иду записываться! ![]()
Девочки всем привет!!! ![]() Я тут вчера купила Боровую матку и Шалфей!!! Вот хочу попробовать тоже попить!! Кто нибудь пьет уже?
Я тут вчера купила Боровую матку и Шалфей!!! Вот хочу попробовать тоже попить!! Кто нибудь пьет уже? ![]()
Забыла написать! ![]() Витаминки пыталась попить Витрум Пренатал, так представляете не могу пить,непереносимость на железо!
Витаминки пыталась попить Витрум Пренатал, так представляете не могу пить,непереносимость на железо! ![]() Центрум пила до этого,тоже фигня такая же,но там железа меньше,я все таки допила их,организм вроде привык,так хотела спросить,может Пренатал по полтаблетки попить,как думаете?
Центрум пила до этого,тоже фигня такая же,но там железа меньше,я все таки допила их,организм вроде привык,так хотела спросить,может Пренатал по полтаблетки попить,как думаете? ![]() это получается я витамины совсем не смогу пить,железо то везде есть!
это получается я витамины совсем не смогу пить,железо то везде есть! ![]()
Belochkka привет! Спасибо!!! Буду ждать! ![]()
Скопировала для информации. На примере 28-ми дневного цикла, с овуляцией на 14-15ДЦ… Дни 1, 2, 3 ...
Девочки вдруг еще кому нужно. Скидываю еще раз. 