Когда пройдет желтуха и как ее лечить, рассказала Марина Валерьевна Ромашина, врач-неонатолог, заведующая отделением новорожденных акушерского физиологического отделения ММКЦ «Коммунарка».
Почему возникает желтуха?
Дети часто желтеют после рождения. В первую неделю жизни происходит распад эритроцитов («красных кровяны
гемолитическая желтуха у новорожденных
Обновлено:
Здравствуйте девчата, хочу поделиться своим опытом затяжной желтухи так как очень мало информации можно найти на эту тему, и связи с этим многие педиаторы играют на нервах и без того напуганных родителей.
Мой малыш родился доношенным в 39 недель, с нормальным ростом и весом, по шкале апгара 9/10; далее нас перевели в послеродовое отделение
Неделя! В 13-25 будет 7 дней ровно, ура! Вес 3100. И мы только сегодня выписываемся из роддома....
Неделя! А папа еще на ручках не держал, а я так соскучилась по мальчишкам)))
Вот как всегда... Я легко рожаю, но потом в роддоме начинаются проблемы. Опять...
Описание резус-конфликта
Основная опасность возникает, когда у будущей материи отрицательный резус-фактор. По статистике - это всего 15% от общего количества. Положительный резус не дает развиться конфликту и проблем не возникает. Для определения этого свойства крови достаточно провести общий анализ.
Резус может передаваться ребенку от отца. Если у женщины он негативный, а у мужчины позитивный, то необходимо провести несколько проверок на протяжении всей беременности. Резус-фактор крови плода узнают уже на ранних сроках беременности.
При первой беременности шанс негативного влияния этого явления небольшой. Так как иммунитет еще не начал активно вырабатывать антитела к отличительному резусу будущего новорожденного.
При второй беременности и в дальнейшем нужно уделить особое внимание возможному конфликту. Существует ряд эффективных решений, которые помогут решить проблему и сохранить здоровье ребенку. Главное, вовремя сделать все тесты.
В чем опасность этого явления
Группа крови и резус-фактор у каждого организма отличается. При смешивании начинают возникать ряд нарушений в работе многих органов, в том числе жизненно важных. До того, как кровь научились детально анализировать, переливание было очень рискованным решением.
В процессе вынашивания происходит гемолитическое нарушение. Много антител, выработанных в организме матери, появятся в крови плода и начнут активно бороться с положительным резусом.
Нарушения могут касаться головного мозга и других жизненно важных органов. Если у женщины отрицательный резус-фактор, необходимо использовать специальные методы лечения и принимать лекарства. Современные методы значительно снижают негативные последствия.
В чем причины конфликта
Смешивание крови приводит к выработке специальных антител. Они остаются в крови матери на всю жизнь и во время второй беременности могут нанести значительный вред плоду. Факторы, влияющие на выработку антител.
- Роды. В процессе родов кровь часто смешивается, начинается продуцирование.
- Выкидыш или внематочная беременность.
- Прохождения инвазивных предродовых анализов (биопсия, амниоцентез).
Выработка антител никак не влияет на здоровье организма после родов. Их можно обнаружить только после прохождения специального теста. Лучше узнать резус-фактор при планировании беременности во второй раз, чтобы она не привела к негативным последствиям.
Симптомы резус-конфликта
Если вовремя не провести диагностику, и не иметь представления о состоянии крови матери заранее, то можно получить ряд неприятных последствий. В процессе вынашивания ребенка будут наблюдаться признаки гемолитического заболевания. Часто возникают небольшие нарушения в работе органов. На этапе развития плода любое отклонение может привести к необратимым нарушениям.
Если роды проведут успешно, то резус-конфликт матери и плода окажет негативное влияние на состояние новорожденного. Может развиться желтуха и анемия. Из-за недостатка кислорода наблюдались серьезные нарушения мозга и сердца.
Как обезопасить себя и ребенка
Первым делом нужно провести анализы супругов и узнать резус-фактор обоих. Если у женщины он положительный, то конфликт развиться не может. Лечение начинается в случае отрицательного резуса у женщины и положительного у ребенка.
Шанс начала синтеза антител составляет 50%, только в случае наличия у плода положительного резуса. Далее проводится тест на активацию иммунной системы женщины. Это нужно сделать на 28 неделе беременности.
Отрицательный резус-фактор у женщины с противоположным показателем у ребенка приводит к конфликту.
Согласно методике лечения, необходимо провести инъекцию иммуноглобулина. Проводить процедуру рекомендуют на 7-8 месяце, в зависимости от прохождения процедур, которые повлекли за собой смешение крови.
После родов иммуноглобулин вводят повторно в течение 3 дней. Процедура предотвратит образование антител, что позволит иметь детей в будущем. Рекомендуем самостоятельно следить за сроками инъекций, дополнительно напоминать об этом лечащему врачу.
Инъекции защищают организм на 3 месяца. Их необходимо регулярно проводить при последующей беременности, в случае выкидыша или аборта. Некоторые специалисты рекомендуют проводить дополнительные анализы каждый месяц.
Как происходит определение резус-фактора
Существует несколько способов определения Rh:
- в условиях клинического обследования больного;
- без использования специального лабораторного оборудования;
- с использование лабораторного оборудования.
Экспресс-методы применяют чаще остальных. Они быстрые и несложные. Используется специальные реагенты, которые смешивают со свежим анализом из пальца или вены.
Достаточно всего одной капли крови. Ее смешивают с антирезусной сывороткой группы АВ и помещают пробирку в центрифугу. Ожидаемая реакция начинается уже после первой минуты.
После наблюдения в течение некоторого времени, добавляют 2 миллилитра физраствора. Это исключает неспецифическую агрегацию эритроцитов. Появление крупных хлопьев на фоне прозрачной жидкости (агглютинация) свидетельствует о положительном Rh. Однородная розовая жидкость говорит о Rh-.
Какая вероятность развития события
Перед началом беременности рекомендуем узнать совместимость резус-фактора жены и мужа. Хотя проблемы возникают крайне редко и вероятность возникновения конфликта совсем небольшая, ее нужно свести к нулю.
По исследованиям видно, что при первом вынашивании ребенка, гемолиз возникает крайне редко. Это связано с вырабатыванием специальных антител типа IgM. Их размеры довольно крупные и они практически не могут перейти к плоду.
При следующей беременности производится белок- IgG. Он легко попадает через плаценту и приводит к распаду гемоглобина и появлению вредного токсина. Токсин повреждает органы, нарушает их нормальную работу.
Таблица резус-конфликтов при беременности
Для наглядного понимания вероятности возникновения конфликта была составлена специальная таблица.
По ней видно, какая группа крови подвержена этому событию и как Rh отца влияет на малыша. При 1 группе конфликт не развивается вовсе.
Таблица составлена на основе исследований и понимания взаимодействия эритроцитов при смешивании. Она также будет полезна в случае переливания крови. Рекомендуем запомнить собственный Rh и группу крови, эта информация пригодится в жизни.
В этом случае обычно не проводят дополнительных тестов. Но учитывая небольшую вероятность ошибки при анализе группы, лучше перестраховаться и при вынашивании ребенка сделать новый анализ.
Негативные последствия для ребенка
Процесс гемолиза наносит большой вред организму, так как действует практически на все органы. Он приводит к накоплению жидкостей в полостях. С наличием антител матери в крови необходимо бороться.
Сразу это сделать проблематично, даже после рождения процесс разрушения продолжается. Это явление получило название гемолитическая болезнь новорожденных. Резус-конфликт по группам крови часто приводит к выкидышам и другим проблемам с вынашиванием ребенка.
В первую очередь, будущая мама сама должна заботиться о своем здоровье и не рассчитывать на тщательную работу врачей. Для этого рекомендуем заранее узнать свои показатели крови и мужа, чтобы исключить или подготовиться к вероятному конфликту. Ваша задача максимально уменьшить риски при вынашивании ребенка.
Можно ли вскармливать грудью при резус-конфликте
Этот вопрос еще до конца не решен и мнения врачей разделились. Некоторые считают, что пока антитела материи не выведены в полном объеме из крови малыша, от кормления стоит воздержаться. Другие утверждают, что молоко не влияет на состояние здоровья.
Если внимательно наблюдать за изменениями в здоровье новорожденного, делать тесты, то будет видно, есть ли негативное влияние от кормления. Хорошие клиники имеют необходимое оборудование и специалистов, которые будут следить за состоянием малыша.
Разный резус-фактор у родителей - это не повод воздержаться от детей. Последние исследования показали, что всего 0,8% женщин с Rh- сталкиваются с этой проблемой. При должном и своевременном лечении, конфликт можно нейтрализовать без последствий.
Имея отрицательный Rh, достаточно вовремя делать анализы и при необходимости провести несколько инъекций. Регулярно наблюдая за состоянием плода во время вынашивания и проводя тесты, последствия резус-конфликта для ребенка сведутся на нет.
Стоимость таких процедур небольшая, они безболезненны и не занимают много времени. Лучше сразу обратиться к хорошим специалистам, которые разбираются в этом вопросе. В таком случае, иногда нанимают отдельного врача, который будет работать над этой проблемой.
Данный материал носит исключительно ознакомительный характер, перед использованием изложенной информации необходимо обязательно проконсультироваться со специалистом.
Прогестины (утрожестан, дюфастон) - применяются в акушерстве при невынашивании беременности. Судя по тому же ru_perinatal, утрожестан не назначают только ленивые гинекологи, причем большинство из них не удосуживаются выяснить гормональный профиль пациентки (или определяют гормоны без всяких там лабораторий просто на глаз, типа, посмотрел на кресле тетке в это самое - ага, дорогуша, а прогестерончика-то у тебя маловато-с!). А теперь возьмем показания к применению этого препарата, где четко сказано: профилактика привычного и угрожающего выкидыша вследствие гестагенной недостаточности. У меня только один вопрос - неужели у всех теток, получивших этот самый утрожестан, имеется гестагенная недостаточность, при том, что 80 % всех свершившихся выкидышей в первом триместре беременности обусловлено хромосомными аномалиями, а вовсе не мамскими гормонами? И если в физиологических концентрациях прогестерон и его метаболиты являются абсолютно необходимыми для развития плода как мужского, так и женского пола, то при передозировке оных могут возникнуть серьезные проблемы. Синтетический прогестин не может заменить прогестерон при беременности. Замена прогестерона на любой синтетический прогестин сопряжена с риском гиперандрогении для плода женского пола (маскулинизация наружных половых органов у плодов женского пола). Если плод мужского пола, то синтетические прогестины могут приводить к гипоандрогении в связи с торможением тестикулярного синтеза тестостерона, начиная с 8-й недели беременности. Также применение синтетических прогестинов может привести к пояснично-крестцовому сращению. У всех беременных синтетические прогестины создают потенциальный риск нарушения контроля за сократимостью матки и, возможно, недоношенности. Применение гестагенов во II-III триместре может стать причиной нарушения функции печени у матери. Ах, да, если вам начнут парить мозг по поводу того, что утрожестан не синтетический, а очень естественный препарат, откройте любой поисковик, и вы узнаете, что оный синтезирован из естественного предшественника, экстрагируемого из ямса. Странно, но мне почему-то кажется, что к организму человека ямс отношения не имеет…Что же делать в таком случае? Все предельно просто: если вы планируете беременность, сдайте кровь на гормоны, не помешает. Если беременность незапланированная - все равно сдайте, как только увидите на тесте две полоски. Если у вас действительно имеется дефицит прогестерона, то прием гестагенов оправдан, если же у вас все в порядке - не тратьте деньги зря и не травите несчастного эмбриона всякой дрянью.
Эстрогены, принимаемые матерью во время беременности, могут стать причиной врожденных дефектов сердца, аномалий сосудов, а также аденокарциномы влагалища, аномалий эндометрия, ИЦН, повышения частоты внематочной беременности и преждевременных родов у плодов женского пола и гипоспадии мочеиспускательного канала у плодов мужского пола.
Андрогенные гормоны могут стать причиной вирилизации, укорочения конечностей, аномалий трахеи, пищевода, дефектов сердечно-сосудистой системы.
2. Теперь несколько слов о препаратах для лечения артериальной гипертонии и сердечно-сосудистых заболеваний. Диуретики - назначают беременным теткам не только при повышении артериального давления, но и для того, чтоб убрать отеки (хотя беременная тетка без отеков - это то же самое, что фонатег без тазика или антиестественная мать без памперса, но врачи в ЖК при виде отеков моментально звереют и начинают расписывать прелести отделения патологии). Однако диуретические средства противопоказаны для лечения гипертензии во время беременности, так как у таких больных уже имеется ряд нарушений водного баланса и диуретики еще в большей степени могут влиять на перфузионные процессы фетоплацентарной зоны. В частности, тиазидные диуретики могут стать причиной гипонатриемии, гипокалиемии, тромбоцитопении, гипотрофии и гипоксии плода.Метилдофа - во многих руководствах проходит, как относительно безопасный, однако он может запускать аутоиммунные процессы: гемолитическую анемию, гепатит, миокардит. Плод способен аккумулировать этот препарат, что приводит к снижению возбудимости ЦНС.
Антагонисты кальция (верапамил, нифедипин, дилтиазем) - при беременности противопоказаны из-за опасности резкого нарушения сердечной деятельности. В экспериментальных исследованиях было выявлено эмбриотоксическое, фетотоксическое и тератогенное действие нифедипина. Бета-адреноблокаторы (пропранолол, окспренолол, и др.) - снижают проницаемость плаценты, ухудшают маточно-плацентарный кровоток, что чревато задержкой развития плода, гипотрофией. Также вызывают брадикардию, угнетение дыхания, гипогликемию, желтуху, нарушение постнатальной адаптации новорожденных. Могут привести к преждевременным родам. Лабеталол проникает через плаценту хуже, чем остальные препараты этой группы(!), поэтому он предпочтительнее.
Ганглиоблокаторы (пентамин, арфонад, бензогексоний) - ухудшают маточно-плацентарный кровоток, существует опасность развития динамической кишечной непроходимости у матери и плода, повышение секреции бронхиальных желез у плода. Препараты раувольфии (резерпин, рауседил, раунатин) - вызывают задержку развития плода.Сульфат магния - угнетение ЦНС у плода.Ингибиторы ангиотензинпревращающего фермента (каптоприл, эналаприл, рамиприл) - при беременности противопоказаны. Могут вызывать гибель плода и/или новорожденного.
Спазмолитики (папаверин, но-шпа) - наиболее безопасные, но и эффективность их при артериальной гипертензии невысокаНитроглицерин - улучшает фетоплацентарный кровоток, не снижая АД у плода(!)Блокаторы натриевых каналов (хинидин) - может вызвать гибель плодаФенитоин противопоказан во время беременности из-за его тератогенного действияАмиодарон - гипотиреоидизм, внутриутробная задержка роста плода, преждевременные роды
Дигоксин - несмотря на то, что он легко проходит через плаценту, считается одним из наиболее безопасных препаратов для лечения аритмий во время беременности.В общем, дорогие мои, если давление повышается - для начала попробуйте лечить это дело бессолевой диетой, постельным режимом, почечным чаем и пр. Если повышение значительное и стойкое, то тут уже ничего не поделаешь, придется сдаваться на милость убийц в белых халатах и пить лекарства, ибо даже побочные эффекты оных - фигня по сравнению с какой-нить преэклампсией, которая стопудово закончится КС и жутким импринтингом, а то и парой неделек в реанимации. Кстати, советую прикупить аппаратик (лучше не электронный, они врут безбожно!), дабы измерять давление перед каждым походом в ЖК, потому что после двухчасовой очереди в обществе измученных беременностью теток, рассказывающих ужасы про роды и пр., вышеозначенное давление может запросто подскочить, вас загонят в патологию, особо не разбираясь в нюансах, и уж точно превентивно затравят таблетками. Если при нормальном давлении и идеальном анализе мочи врач в ЖК начинает усиленно лечить ваши отеки - пошлите его в сад, здоровее будете!
3. Антикоагулянты - в период беременности относительно безопасным является лишь гепарин. Остальные препараты этой группы могут приводить к выкидышам, внутриутробной гибели плода и геморрагическим проявлениям у новорожденных
4. Витамины, микроэлементы и пр.Единственный витамин, который имеет смысл пить в первом триместре - это фолиевая кислота. Прием жирорастворимых витаминов (А, D, К, Е) не рекомендуется из-за их тератогенного действия (см. первую часть).Что касаемо витаминов группы В, то они хорошо выводятся из организма и не имеют тенденции накапливаться в печени, поэтому их прием в стандартной дозировке даже в первом триместре не представляет опасности, ну разве что моча станет специфически окрашиваться и пахнуть:)
Передозировка витамина С может привести к прерыванию беременности
Передозировка никотиновой кислоты оказывает эмбриотоксический эффект Препараты йода - хорошо проникают через плаценту и при передозировке могут вызвать развитие гипотиреоза и зоба у плода. Но если вы живете в йододефицитном регионе, и ваш рацион беден естественными источниками этого элемента (морепродукты и пр.), то прием йодида калия в стандартной беременной дозировке целесообразен. Если вы принимаете поливитамины, которые содержат йод, дополнительный прием йодида калия не требуется, и наоборот.
Селен - про дефицит селена сейчас много пишут, но с тех пор, как в виварии нашего института сдохли все морские свинки, на которых тестировали селенсодержащую добавку, лично я всерьез опасаюсь принимать комплексы, содержащие этот микроэлемент:)Кальций - применять препараты кальция целесообразно только в третьем триместре беременности. Гиперкальциемия, развивающаяся на фоне передозировки кальция, может стать причиной преждевременного старения плаценты и раннего закрытия родничков у ребенка. Лучше ешьте творог
Вот про железо я таки скажу пару теплых слов, ибо его дефицит, равно как и передоз, не полезен! Железодефицитная (гипохромная, микроцитарная, алиментарная, эссенциальная) анемия беременных (ЖДА) - железодефицитное состояние, обусловленное самим гестационным процессом, появляется ПОСЛЕ 24 нед беременности. Первые два триместра (до 24 нед. включительно) беременность вызывает не понижение, а, наоборот, повышение уровня сывороточного железа (прекращаются менструации) в крови, также в первые месяцы беременности происходит накопление железа (до 24 нед.), потому что увеличивается резорбция железа в желудочно-кишечном тракте на 2,5-3,5 мг в сутки. Таким образом, за беременность экономится (40 мг железа за счет первой отсутствующей менструации) и резорбируется 820 мг железа.Потери железа материнским организмом:1. Для формирования плода - 300 мг.2. Для плаценты и пуповины - 100 мг.3. Для роста матки - 50 мг.4. Для собственных потребностей организма - 170 мг.5. Для увеличения эритроцитарной массы - 450 мг.Итого: 1070 мгИтак, 1070 - 820 = 250 мг - недостаток железа В НОРМЕ. В организме женщины содержится 2,6-3,2 г железа. Суточная потребность в железе 1-2,5 мг/сут. Раньше считалось, что если беременная женщина страдает дефицитом железа, то у новорожденного тоже будет наблюдаться дефицит железа, но результаты проведенных исследований показали, что уровень гемоглобина и сывороточного железа у доношенных новорожденных, родившихся от матерей с дефицитом железа и здоровых матерей, одинаковы. Однако у детей, родившихся от матерей с ЖДА, впоследствии быстрей развивается дефицит железа, так как нарушаются процессы его реутилизации. ЛЮБАЯ ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ, РАЗВИВШАЯСЯ ДО 3-ГО ТРИМЕСТРА БЕРЕМЕННОСТИ, ВРЯД ЛИ ОБУСЛОВЛЕНА ГЕСТАЦИОННЫМ ПРОЦЕССОМ.Во 2-й половине 2-го триместра беременности наступает умеренная относительная анемия вследствие увеличения объема плазмы. КРИТЕРИИ ИСТИННОЙ АНЕМИИ:Гемоглобин менее 100 г/лЭритроциты менее 3х1012/л Цветовой показатель менее 0,85Ht (гематокрит) менее 33 %Сывороточное железо менее 11,5 мкмоль/лОбщая железосвязывающая способность сыворотки (ОЖСС) менее 44,8 мкмоль/лКОНЦЕНТРАЦИЯ ГЕМОГЛОБИНА В НАЧАЛЕ БЕРЕМЕННОСТИ НИЖЕ 110-115 Г/Л ТОЖЕ СЛЕДУЕТ РАССМАТРИВАТЬ КАК АНЕМИЮ, ТАК КАК УВЕЛИЧЕНИЕ ОБЪЕМА ЦИРКУЛИРУЮЩЕЙ КРОВИ ПО МЕРЕ РАЗВИТИЯ БЕРЕМЕННОСТИ ВЕДЕТ В ТАКИХ СЛУЧАЯХ К ДАЛЬНЕЙШЕМУ СНИЖЕНИЮ УРОВНЯ ГЕМОГЛОБИНА.Физиологическая» анемия:
Причины:
1. Изменения, связанные с беременностью.
2. Чрезмерный расход железа: многоплодная беременность; перерыв между родами менее 2 лет; лактация более 1 года.
3. Диспептически-геморрагические причины: отсутствие аппетита, рвота; нерациональное питание; инфекции; геморрой, гематурия, протеинурия. Истинная железодефицитная анемия развивается без участия указанных факторов и обусловлена реакциями иммунной системы, угнетающей эритропоэз в костном мозге (!) Клинические проявления:
1. Бледность кожи и слизистых оболочек.
2. Пульс учащен, мягкий.
3. Низкое АД, обмороки, систолический шум на верхушке.
4. Головная боль, слабость, сонливость, раздражительность.
5. Трофические нарушения кожи, слизистых оболочек.
6. Нарушения иммунитета, частые ОРЗ.
7. Нарушения работы сфинктеров (недержание мочи и т.д.)
Осложнения в родах, после родов:. Первичная и вторичная слабость родовых сил
2. Гипотония матки, кровотечения
3. Удлинение процесса родов
4. Субинволюция матки
5. Склонность к развитию инфекции в послеродовом периоде Побочные эффекты приема препаратов железа: тошнота, рвота, понос, запор, дизурия, гемосидероз ПРОФИЛАКТИКА:1. Систематический контроль за уровнем гемоглобина, количеством эритроцитов, цветовым показателем, уровнем гематокрита
2. Прогулки на свежем воздухе
3. ДИЕТА:Более полноценно усваивается железо мяса, печени, рыбы, яичного желтка и вообще животных продуктов (из-за того, что в животных продуктах железо находится в виде гема). Из мяса железо усваивается на 20-25%, из рыбы - на 11%, из растительных продуктов - на 1-5% (так что жрать гранаты при анемии бессмысленно). Очень богата железом икра, особенно черная! Лично мне прием красной икры (на черную меня задушила жаба:) помог поднять гемоглобин в течение буквально нескольких недель со 110г/л до 128 г/л - удовольствие, конечно, недешевое, но зато все естественно, никакой аццкой химии.Танин, содержащийся в чае (черном, зеленом, красном), препятствует всасыванию железа, поэтому препараты железа ни в коем случае не следует запивать чаем, более того - при ЖДА следует ограничить потребление чая. Идеально - фруктовые и ягодные соки и отвары. Доказана связь аскорбиновой, яблочной, лимонной кислот и меди в усвоении железа и его включении в молекулу гема, поэтому органически связанное железо и медь в продуктах в сочетании с потреблением свежих овощей и фруктов, обеспечивающих достаточное поступление витамина С (цитрусовые, черная смородина, отвар шиповника), дают организму возможность усвоить большее количество железа.Жиры также снижают всасывание железа.В общем, если у вас снизился гемоглобин к 24 неделе - ешьте побольше продуктов, богатых железом и витамином С, и ограничьте употребление чая. Препараты железа надо принимать в том случае, когда диета неэффективна, и гемоглобин продолжает снижаться. Магне В6 - препарат, восполняющий дефицит магния и витамина B6. Мое личное ИМХО - вреда от него нету, но и толку ноль целых ноль десятых:) Реальную угрозу выкидыша им не остановишь.
Беременность является естественным состоянием женщины. С началом беременности в организме женщины происходит ряд физиологических изменений, которые в разные сроки неодинаковы. Эти изменения заключаются в повышении функции основных органов и систем, а также накладывают особый отпечаток на обмен веществ и работу желез внутренней секреции.
Отвечает Коноваленко Наталия Владимировна
гинеколог
Цель этого поста - поделиться своей историей о борьбе за молочко, и возможно стать примером для попавших в похожую ситуацию.
Итак, родила я 22 декабря в Нии Кулакова свою доченьку. Три дня мы были вместе, а потом меня выписали, а ее перевели в паталогию новорожденных с гемолитической болезнью (желтуха). Пока мы лежали в совместной палате, молока у меня не было, кормить пыталась молозевом, которого тоже было совмем чуть чуть, но смесью не докармливала. Еще в родовом зале акушерка сказала в стиле - "ууу... какие соски плоские, даже не парься кормить, смесь бери". Но я была настроена кормить своим молоком.
Дочка родилась с весом 2800, и за эти три дня вес упал до 2540.
В паталогии не было свободных совместных палат, поэтому я моталась на ночовку домой. СПАТЬ не получалось, тк надо было сцеживать молоко, чтоб везти в больницу. Как назло, все случилось в предновогоднюю неделю, адские пробки. Выезжала из больницы в 19-20.Домой приезжала около 12ночи. А в 6 утра ехать обратно, при этом еще два или три раза сцедить молоко.
Молоко пришло на четвертые сутки.Грудь разнесло ужасно. Я не могла сама справиться, она была каменная, температура поднялась,а молоко при нажатии не вытекало. Молокоотсос я к этому времени купила, но он тоже не помогал. В больницу приехала, там мне вкололи новокаин, сделали греющий компресс и только потом помогли расцедить и делали это дважды за этот день.
Но тем не менее, три кормления мне удалось покормить дочу своим молоком. Домой мы ехали 5 ч, и спать я не легла, тк всю ночь расцеживалась, за время дороги грудь опять окаменела.
На следующий день я смогла дать молоко уже 4 раза, а к концу нашего пребывания там, заменяла молоком все ночные кормления. Пока молока не хватало, докармливаои смесью. Но главная беда была в кормлении по режиму и из бутылки.
Днем я кормила из своей бутылки авент и маленьким потоком, а в мое отсутствие персонал больницы кормил из огромных сосок с дыркой в палец толщиной. Ребенок выпивал все в два глотка и даже не утруждался сосанием. Грудь в больнице она так и не взяла, только облизывалась и чмокала.
Пока мы находились в больнице, я чуть ли не каждый вечер звонила Марине Щукиной (консультант по гв в железнодорожном) и консультировалась, что делать. Вопросов было очень много. Но по началу все вопросы касались груди, как не допустить лактостаза, как увеличить выработку молока при отсутствии ребенка и тд. Марина отвечала по мере сил и очень меня поддерживала, и мы договорились встретиться уже после выписки, чтоб учить дочь брать грудь.
Выписали нас 30 декабря. Я получила ребенка, который не берет грудь и даже ее не ищет. Который готов пить только из бутылки. Марина была в отъезде, но объяснила мне что делать, до ее возвращения. Неделю мы гнездовались, я искала контакт с доченькой, пыталась научить ее чувствовать мой запах и искать грудь. К концу новогодних праздников наш прогресс дошел до того, что доча стала брать грудь в накладке. Это уже стало достижением, тк я наконец стала спать по ночам, а не сидеть по 1,5ч с молокоотсосом. Важно отметить, что выписались с весом 2800, как родились, а дома поиеряли опять до 2700, тк смесью не кормила.
8 января пришла Марина и мы долго общались. Она показала мне разные хитрости прикладывания, помогла с выбором удобной позы для кормления, и дочь впервые взяла грудь без накладок. Ну и еще, я воспользовалась случаем и взяла консультацию по слингу. Расстались мы с заданием учиться кормить без накладки.
После первой встречи я сразу стала кормить лежа, это здорово упростило жизнь, и моя спина была благодарна. Но вот грудь дочь так и не брала. Вроде делала все тоже самое, но ничего не получалось. В каждое кормление я сначала совала гпудь,а потом доведя ребенка до истерики, сдавалась и давала накладку.
Потом мне приходили в голову разные хитрости, я пвтаоась совать грудь после наклалки, когда дочь чутка насытиться, стало получаться лучше, но так отказаться и не вышло.
Я пригласила Марину второй раз, и еще раз внимально повторили что как делать, добились того, что в течение встречи дочь дважды взяла грудь без накладки. И дальше после этой встречи хотя бы раз в день, но стало получаться правильное кормление.
К 26 тому дню от рождения мы полностью отказались от накладок!!! Вес стал прибавляться лучше, в месяц дочь весила 3150, в месяц и 10 дней 3430. Я успокоилась и наслаждаюсь кормлением.
Хочу выразить огромную благодарность Марине за ее поддержку и консультации. Без нее я бы несправилась и перешла на смесь в итоге. А кормить грудью мне очень хотелось!!! И именно грудью, а не сцеженным молоком, тк это намного проще и приятнее. Слинг мы тоже дома используем, доча потихоньку привыкает к нему, чтоб весной можно было в нем гулять.
Грудной малыш – это малыш в возрасте до одного года. Выделяют периоды новорожденности – это условно до 4х недель после рождения малыша и малыш грудного возраста или младшего ясельного возраста – это от 4х недель до 1го годика.
В это время организм малыша наиболее интенсивно растет и развивается, и это определяет во многом дальнейшее умственное и физическое развитие малыша. Организм в этом возрасте еще не достаточно развит, и поэтому очень восприимчив к различным заболеваниям и поэтому.
А в период новорожденности малыш только начинает приспосабливаться к окружающему его миру. У доношенного малыша период новорожденности протекает гораздо легче, чем, например, .
Доношенным считается малыш, родившийся после 39 недель беременности. И его вес при этом, примерно составляет 3500+ – 450гр для мальчиков, а вес у девочек примерно 3300 + – 460гр. А рост малыша при рождении составляет примерно 48 – 52см. А вот на вес и рост малыша влияют различные факторы, например, режим и, состояние ее здоровья, а так же возраст и физическое развитие, как мамы, так и папы. А вот уже после и перевязки пуповины в организме малыша происходит ряд очень важных изменений, такие как,. Изменяются , кровообращение, малыш начинает выделять кал и мочу, а так же прекращается поступление кислорода и питательных веществ через плаценту из организма мамочки. На новорожденного малыша оказывает влияние и температура окружающей среды. И все это , примерно 100 – 300гр впервые, 3 – 5 дней жизни малыша.
розовая, бархатистая на ощупь, нежная, эластичная и очень легко повреждается. И при неправильном уходе появляются гнойнички, которые могут быстро распространяться,. Впервые два дня отмечается покраснения кожи, оно проходит самостоятельно, после чего появляется шелушение кожи. У многих новорожденных малышей примерно впервые 2 – 3 дня своей жизни появляется физиологическая желтуха. Физиологическая желтуха проходит примерно в начале второй недели жизни малыша. Но так же необходимо помнить, что желтуха может быть и патологической, и является первым симптомом гемолитической болезни новорожденного малыша. Головка новорожденного малыша покрыта волосиками длиной примерно 2см, а вот реснички и бровки почти не заметны, ноготочки плотные. У новорожденного малыша подкожный жировой слой развит хорошо, особенно на щечках и туловище. И при прохождении малыша через мамины родовые пути в некоторых случаях может возникнуть отечность мягких тканей головы, так называемая родовая опухоль, которая проходит самостоятельно примерно на 3ий день жизни малыша. Как у девочек, так и мальчиков на 1ой – 2ой неделях часто отмечаются увеличения молочных желез, .
содержат мало солей, поэтому они мягкие и эластичные, легко искривляются при неправильном уходе. У доношенного новорожденного малыша окружность головы больше примерно на 1 – 2см окружности груди, а туловище длиннее, чем ножки, ручки длиннее ног.
Мышечная система малыша сформирована, но двигательные навыки вследствие того, что нервная система не зрелая отсутствуют.
Носовые ходы узкие, слизистая оболочка, покрывающая их очень нежная, и содержит большое количество кровеносных сосудов, и когда у малыша насморк слизистая оболочка становится отечной, выделяется много слизи, это может нарушить носовое дыхание малыша. Малыш очень беспокойный, и плохо сосет грудь.
Дыхание у новорожденного малыша начинается сразу после его рождения, с первым криком, а число дыханий примерно, 40 – 60 в минуту, и учащается даже при малейшем возбуждении малыша.
Сердечно-сосудистая система уже полностью сформирована, но вот развитие ее не завершено.
Пищеварительная система незрелая в функциональном отношении. Полость рта приспособлена для сосания. Язык относительно большой, а на деснах слизистая оболочка образует складку, это обеспечивает герметичность полости рта. Желудочно-кишечный тракт новорожденного малыша лучше всего приспособлен к приему маминого грудного молочка. . Меконий темно-зеленого или темно-оливкового цвета, и имеет вид густой массы.
сформированы и развиты у новорожденного малыша достаточно хорошо, но вот впервые несколько дней их функция снижена.
Половые органы сформированы – у девочек большие половые губы прикрывают малые, а вот у мальчиков, яички уже опущены в мошонку.
Нервная система развита недостаточно. И большую часть суток новорожденный малыш спит, и просыпается только от голода или неприятных ощущений, например, вздутие животика, мокрые пеленки, или же ваш малыш голоден.
Замечательная статья взята 18 августа 2010 г. http://www.potrebitel.ru/newweb/?go=article&cid=3072&mag_id=7&num_id=37
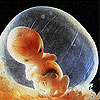
Наступает один из самых сложных периодов беременности. Это своеобразный рубеж, испытание на прочность взаимосвязей матери и ее развивающегося ребенка.
С 7 недель начинается спад гормональной продукции желтого тела, сокращается выработка половых гормонов, необходимых для жизнеобеспечения эмбриона. Вот почему опасность самопроизвольных выкидышей I триместра приходится именно на 7 неделю. Желтое тело регрессирует, и на выработку гормонов заступает развивающаяся плацента. Таким образом, дальнейшее течение беременности определяется темпами развития плаценты в предшествующие недели. Если ее развитие было нормальным, то перепад в уровне гормонов будет коротким и организм справится с ним сам. Если же формирование плаценты было нарушено, то к этому сроку она не сможет начать продукцию стероидных гормонов, то есть заменить желтое тело. Нарушается нормальное развитие плода и это обуславливает его выкидыш.
Темпы развития плаценты могут быть нарушены у женщин, перенесших воспалительные заболевания половых органов, с нарушениями менструального цикла, пороками развития матки, перенесших в эти недели беременности инфекционные заболевания (грипп, ОРЗ), а также у тех, кто недавно сделал аборт.
Если у вас перед этой беременностью уже были выкидыши, постарайтесь встать на учет в женской консультации как можно раньше. Вовремя назначенная терапия поможет избежать значительного спада гормональной продукции и обеспечит сохранение плода.
В этот период беременности особенно следует побеспокоиться и женщинам, имеющим заболевания щитовидной железы. Во-первых, запомните: тиреоидные гормоны проникают через плацентарный барьер. Поэтому, если у матери нарушена функция щитовидной железы, это отражается на состоянии плода. Во-вторых, к этому сроку беременности его щитовидная железа уже самостоятельно начинает производить гормональную продукцию. Таким образом, если у матери избыток тиреоидного гормона (базедовая болезнь), то у плода продукция его гормона будет тормозиться. И ребенок, у которого не разовьется должным образом щитовидная железа, будет страдать гипофункцией щитовидной железы (заболевание мик-седема). Если же мать больна микседемой, то нехватка у нее тиреоидного гормона будет стимулировать рост щитовидной железы у плода, и ребенок будет иметь гиперфункцию щитовидной железы. Так что, если у беременной женщины имеются эти заболевания даже в незначительной степени, необходимо обратиться к эндокринологу до срока беременности 7—8 недель, чтобы во время назначенная терапия обеспечила правильное развитие щитовидной железы, своевременное ее включение в обмен веществ развивающегося эмбриона.
Много забот в это время и у «резус-отрицательных женщин». При резус-положительной крови у отца ребенка, они должны сдать анализ крови на резус-антитела. Если не провести профилактики резус-сенсибилизации у плода с этого срока беременности может возникнуть тяжелейшее заболевание — гемолитическая болезнь новорожденного, сущность которой состоит в том, что антитела, выработанные в организме матери против резус-фактора, проникнут через плаценту к плоду и, соединяясь с резус-фактором эритроцитов плода, разрушат их. У плода возникает анемия, желтуха, отеки, и, скорее всего, он погибнет. В менее тяжелых случаях может родиться больной ребенок с тяжелыми последствиями поражения центральной нервной системы.
Как меняются рост и вес вашего малыша
 Ваш малыш растет сейчас с потрясающей скоростью! В начале 7-й недели его рост от макушки до копчика составляет 4-5 мм. А к концу этой недели он станет размером уже с горошину - 11-13 мм.
Ваш малыш растет сейчас с потрясающей скоростью! В начале 7-й недели его рост от макушки до копчика составляет 4-5 мм. А к концу этой недели он станет размером уже с горошину - 11-13 мм.
Как меняется ваше тело
Хотя вы, вероятно, мечтаете показать свою беременность всему миру, время еще не пришло - ваша фигура почти не изменилась. Но скоро этот момент настанет.
Как растет и развивается ваш малыш
У него появляются зачатки ног в виде коротких плавников. Зачатки рук становятся длиннее и разделены уже на два сегмента - плечо и предплечье. Руки и ноги имеют кистевые перепонки, в которых начинают развиваться пальцы.
Растет и развивается мозг малыша. Сердце разделилось на правую и левую камеры.
Сердце выступает из тела. К этому времени оно уже разделено на левую и правую камеры. В легких появились зачатки бронхов - каналов, через которые в легкие человека поступает воздух.
Растут также полушария головного мозга, развиваются глаза и ноздри.
Развивается кишечник, появился аппендикс. Появилась поджелудочная железа, вырабатывающая гормон инсулин. Эта железа частично выступает в пупочный канатик, но позднее она вернется в брюшную область ребенка.